13.02.2019
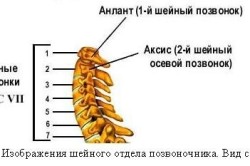
Selkärankavaltimoiden kallonsisäisten segmenttien kaliiperien epäsymmetria. Vertebrobasilaarinen vajaatoiminta (compendium)
Jokaiselle hypoplasiatapaukselle on ominaista yhden tai toisen elimen alikehittyminen. Ei poikkeus ja niin yleinen sairaus kuin oikeanpuoleinen hypoplasia nikamavaltimo. Patologia johtuu verisuonten luumenin kaventumisesta selkäydinkanavan läpikulkukohdassa. Hypoplasiaan liittyy aivojen verenkierron heikkeneminen, näön heikkeneminen ja vestibulaarihäiriöt.
Epidemiologia
Hypoplasia on yleisin selkärangan valtimoiden vaurio. Tiedot ilmaantumisesta ovat epäselviä: mukaan eri lähteistä, patologia vaikuttaa 2,5–26 %:iin väestöstä.
Oikean nikamavaltimon hypoplasiaa diagnosoidaan monta kertaa useammin kuin vasemmalla tai molemmilla puolilla. Oletettavasti tämä liittyy kehityksen erityispiirteisiin verisuonihäiriöt. Oikea valtimo haarautuu alla olevasta subclavian aluksesta terävä kulma, kun taas vasen valtimo- suorassa kulmassa. Oikean suonen diametraalinen ontelo on lähes aina pienempi kuin vasemman suonen, mutta pituus on suurempi.
Oikean nikamavaltimon hypoplasian syyt
Hypoplasia on yleensä synnynnäinen. Lisäksi on mahdotonta ennustaa taudin ilmenemistä etukäteen. Vaikka asiantuntijat ovat havainneet tietyn suhteen hypoplasian kehittymisen ja joidenkin raskauden aikana esiintyvien tekijöiden välillä.
Joten riskitekijät voivat olla seuraavat:
- Säteilyaltistus.
- Altistuminen viruksille ja bakteereille.
- Myrkytykset ja myrkytykset raskauden aikana.
- Lääkkeiden ottaminen.
- Tupakointi, alkoholin juonti.
Edes näiden tekijöiden ehdoton poissulkeminen ei kuitenkaan voi taata hypoplasian puuttumista, koska tutkijat eivät vielä tiedä tarkkaa syytä sen kehittymiseen.
Myös perinnöllisyyden negatiivinen rooli on sallittu: on ollut tapauksia, joissa sairaus on alkanut lähisukulaisille.
Huolimatta siitä, että tauti on synnynnäinen, sen ensimmäiset merkit havaitaan jo 20 vuoden kuluttua. Niiden ulkonäkö voi johtua seuraavista syistä:
- osteokondroosi selkäranka;
- selkäydinkanavan muodonmuutos, joka johtuu nikamien siirtymisestä ja spondylolisteesista;
- selkäranka-okcipitaalisen kalvon kalkkeutuminen, jonka läpi nikamasuoni kulkee kallo;
- ateroskleroottiset muutokset verisuonissa;
- verihyytymien muodostuminen nikamavaltimon sisällä.
Patogeneesi
Valtimoveri saapuu aivoihin parista suuria aluksia ovat sisäinen kaulavaltimo ja nikamavaltimo. Nämä verisuonet puolestaan on myös paritetut: ne toimittavat verta tietyille oikean ja vasemman aivopuoliskon alueille. Näiden valtimoiden haarojen yhdistävää osaa kutsutaan Willisin ympyräksi. Ympyrä on verisuoniverkko, joka kompensoi verenkiertoa, jos jokin suonista lakkaa toimimasta. Siksi tällainen itsesäätely estää hypoksian ja aivovaurion kehittymisen.
Oikea nikamavaltimo on osa Willisin ympyrää. Hän tulee ulos subklavialainen valtimo, kulkee selkärangan kanavaan ja sen kautta kalloon.
Kuluessaan nikamavaltimo taipuu useita kertoja, mikä on välttämätöntä luiden kaventuneiden reikien läpikulkua varten.
Oikean nikamavaltimon hypoplasiassa havaitaan synnynnäinen alikehittyminen ja suonen halkaisijan pieneneminen. Tietenkin aivojen verenkierto on tässä tapauksessa merkittävästi heikentynyt. Jos Willisin piirissä on muita ongelmia, on olemassa vakava aivovaurion vaara.
Oikean nikamavaltimon hypoplasian oireet
Lasten oikean nikamavaltimon hypoplasia ei ilmene melkein koskaan: ensimmäiset merkit havaitaan 20 vuoden kuluttua, joskus paljon myöhemmin.
Ensimmäiset merkit voidaan ilmaista seuraavat oireet ja oirekompleksit:
|
Aivooireet |
Päänsärky, huimaus |
|
Fokaaliset merkit valtimoiden häiriöt aivopuoliskoilla |
Heikkouden tunne raajoissa toisella puolella, parestesia, pareesi sisään lievä muoto |
|
Focal merkkejä vauriosta takaraivolohkossa |
Näön heikkeneminen, näön hämärtyminen |
|
Varren ja kasvisten verisuonihäiriöt |
Suorituskyky hyppää verenpaine |
|
Pikkuaivojen häiriöt |
Epävakaa kävely, koordinaatiohäiriöt |
Oireet ilmaantuvat lähes aina vähitellen verisuonivaurion vakavuudesta riippuen. Joskus oireet pahenevat, minkä jälkeen on helpotusvaihe. Tämä on suurin vaara: potilas paranee ja hän viivyttää hoitoa.
On syytä huomata, että taudin merkkejä ei voida kutsua tiukasti spesifisiksi. Ne voidaan helposti sekoittaa muihin sairauksiin, kuten neurocirculatory dystoniaan tai dyscirculatory enkefalopatiaan. Tarkka diagnoosi määritetään vasta diagnostisten toimenpiteiden jälkeen.
Oikean nikamavaltimon intrakraniaalisen segmentin hypoplasia
Inkraniaalinen segmentti on nikamavaltimon osa, joka kulkee kallonontelossa - eli se on lähellä aivorakenteita. Jos valtimon kaventumisesta tässä paikassa tulee kriittinen, seuraukset ovat erityisen epäsuotuisat.
Ensisijaiset oireet voivat olla melko epämääräisiä:
- säännöllinen huimaus ilman erityistä syytä;
- toistuvat päänsäryt;
- vestibulaarihäiriöt - yleensä äkilliset ja ohimenevät;
- häiriöt hermosto;
- niskan tai raajojen tunteen menetys tai vääristymä;
- säännöllisiä verenpaineongelmia.
Ajan myötä tauti etenee. Huimaus voi johtaa tajunnan menetykseen, terävä rikkomus avaruudellinen suuntautuminen, koordinaatiohäiriö. Potilas kaatuu usein ja äkillisesti, hänen kävelynsä muuttuu epävakaaksi ja epävarmaksi.
Sairauden merkit tulevat selvemmiksi iän myötä, kun hemodynamiikan heikkeneminen lisääntyy ikään liittyvien muutosten ilmaantuessa kehossa.
Hypoplasia v4 segmentti oikean nikamavaltimon
Oikea nikamavaltimon tulee subclavian valtimosta ja se tulee kallotilaan C1:n kautta iso reikä niskakyhmy.
Kallonsisäinen tai intraduraalinen v4-segmentti kohoaa etuytimeen nähden, saavuttaa keskiviivan, jossa se liittyy kontralateraaliseen nikamavaltimoon muodostaen tyvisuonen.
Useimmat asiantuntijat eivät jaa tällaista segmentointia niin spesifisesti kliiniset ilmentymät. Selkeitä oireellisia eroja voidaan havaita vain aivojen yksittäisten toimintojen ilmeisissä häiriöissä, koska veri ruokkii sen eri osia subclavian valtimosta. Siksi iskeemiset prosessit eri alueita johtaa erilaisiin seurauksiin ja komplikaatioihin. Tässä tapauksessa hypoplasian klinikka on melkein aina sama.
Oikean nikamavaltimon kohtalainen hypoplasia
Hypoplasiasta johtuvat kohtalaiset muutokset nikamavaltimon muodossa voivat jäädä piiloon eivätkä ilmene koko elämän ajan. Tämä on taudin edullisin muoto. Usein he saavat tietää siitä sattumalta, rutiinidiagnoosin yhteydessä tai ottaessaan yhteyttä lääkäriin muista sairauksista.
Kohtalainen hypoplasia ei yleensä vaikuta toimintakykyyn ja kantokykyyn valtimoveri, joten kehitysriskin aste negatiivisia seurauksia pidetään erittäin alhaisena.
Oikean nikamavaltimon hypoplasia lapsilla
Tautia pidetään synnynnäisenä, mutta sen ensimmäiset ilmenemismuodot alkavat häiritä jo aikuisiässä. Lapsen vanhemmat siis pitkään aikaan ei ehkä ole tietoinen patologiasta. Ensimmäiset oireet voivat ilmaantua 17-20-vuotiaana ja jopa 40-50-vuotiaana.
SISÄÄN lapsuus pienet häiriöt sairastuneen valtimon verenkierrossa kompensoivat toisen valtimoveren läsnäololla vasemmalla puolella. Koska keholla on suuret korvaavat kyvyt, rikkomus on huomaamaton eikä aiheuta ongelmia lapselle.
Iän myötä voi esiintyä muita verisuonijärjestelmään liittyviä patologioita. Se määrää lisäkuormitus sairastuneelle valtimolle: ja vasta sitten taudin merkit alkavat paljastaa itsensä muodossa tai toisessa. Potilas alkaa valittaa huimausta (joskus pahoinvointia), raajojen puutumista, koordinaatiomuutoksia, näköongelmia. Mutta kaikki nämä merkit näkyvät myöhemmällä iällä.
Komplikaatiot ja seuraukset
Hypoplasia ei yleensä ilmene millään tavalla ennen tiettyä kohtaa ja joskus koko elämän ajan: kaikki riippuu yksilölliset ominaisuudet sairas.
On mahdotonta ennustaa haitallisten seurausten todennäköisyyttä oikean nikamavaltimon hypoplasiasta. Useimmilla potilailla patologia esiintyy monien eri elinten ja kokonaisten järjestelmien toimintahäiriöiden taustalla. Usein diagnoosin tekemisessä on vaikeuksia.
Havaintojen mukaan hypoplasian yleisimmät seuraukset voivat olla:
- näkö- ja kuulotoiminnan rikkominen;
- migreeni, päänsärky;
- väsymys, työkyvyn heikkeneminen;
- masennus, ärtyneisyys, autonomisen hermoston häiriöt;
- vahingoittuneiden valtimoiden tromboosi;
- aivohalvaukset, häiriöt aivoverenkiertoa.
Oikean nikamavaltimon hypoplasian diagnoosi
Diagnostiset tutkimukset auttavat tekemään oikean diagnoosin.
Analyyseihin kuuluu vakio- ja erityistutkimuksia:
- tavallinen verikoe määritetään punasolujen, valkosolujen, hemoglobiinitasojen, ESR:n määrä, joka antaa tietoa läsnäolosta tulehdusprosessi elimistössä;
- erityisten analyysien avulla voit määrittää erilaisten biologisten aineiden tason - entsyymit, peptidit, metaboliitit jne.
Hypoplasian diagnosoimiseksi testit ovat toissijaisia: ne suoritetaan saadakseen yleistä tietoa kehon tilasta.
Instrumentaalinen diagnostiikka koostuu seuraavista toimenpiteistä:
- Pään ja kaulan verisuoniverkoston ultraääni (valtimon kaksipuolinen verisuoniskannaus sen pituudella kohdunkaulan kanavassa).
- Angiografia (graafinen kiinnitys nikamavaltimon tilan arvioinnilla).
- Laskennallinen ja magneettikuvaus kuvan kontrastin parannuksella.
Minkä tahansa tyyppisessä diagnoosissa oikean nikamavaltimon diametraalinen koko toimii ohjeena. klo terve ihminen sen pitäisi olla 3 mm. MRI-merkit oikean nikamavaltimon hypoplasiasta - tämä on valtimon halkaisija, joka on alle 3 mm, eli enintään 2 millimetriä.
Erotusdiagnoosi
Erotusdiagnoosi tulee suorittaa nikamavaltimon heijastuskouristuksella, jossa muutokset luumenissa ovat palautuvia. Tämä voidaan tarkistaa toiminnallisella testillä - hyperkapnic-testillä, jonka tulokset voivat olla:
- nikamavaltimon hyperplasia: verenvirtauksen resistentti matalanopeuksinen Doppler-käyrä, ajan keskiarvo rajoittava verenvirtausnopeus ≤14,8 cm/s, nikamavaltimon halkaisija ≤2,3 mm ja kasvu hyperkapniatestissä ≤0,1 mm;
- heijastuskouristuksella: Doppler-verenvirtauskäyrän huipulla oleva jaettu kuva, jossa on täydellinen tai epätäydellinen muodon vakauttaminen ja nikamavaltimon halkaisijan kasvu ≤0,2 mm hyperkapnian seurauksena.
Oikean nikamavaltimon hypoplasian hoito
On olemassa useita tapoja lievittää oikean nikamavaltimon hypoplasiaa sairastavan potilaan tilaa:
- Perinteinen lääkehoito. Se tarjoaa käyttöön lääkkeet, vaikuttaa positiivisesti veren koostumukseen, parantaa verenkiertoa aivosuonissa ja nopeuttaa aineenvaihduntaa. Lääkkeet eivät täydellinen parannus, mutta auttaa estämään tilan kriittistä huononemista. Pääsääntöisesti lääkkeet määrätään lääkkeinä asetyylisalisyylihappo, Tiosytaami, Ceraxon, Trental, Cinnarizine, Actovegin, Cerebrolysin, Vinpocetine jne.
- Leikkaus. Siihen turvaudutaan vain ääritapauksissa epäonnistuneiden yritysten jälkeen parantaa aivoverenkiertoa konservatiivinen terapia. Leikkaus on melko monimutkainen - se on endovaskulaarinen interventio ja sen suorittavat neurokirurgit.
Taudin hoito ei johda positiiviseen dynamiikkaan kaikissa tapauksissa. Hoidon puuttuessa ennuste näyttää kuitenkin paljon huonommalta.
Lääkkeet
|
Lääkkeen nimi |
Annostelu ja hallinnointi |
Sivuvaikutukset |
|
|
Cinnaritsiini |
Anna 1 tabletti kolme kertaa päivässä. |
Mahdolliset reaktiot, kuten uneliaisuus, dyspepsia, allergiat. |
Cinnarizine on parasta ottaa aterioiden jälkeen ruoansulatuskanavan ärsytyksen minimoimiseksi. |
|
Actovegin |
Määritä sisällä 1-2 tablettia kolme kertaa päivässä ennen ateriaa. |
Hikoilua, kuumetta, allergioita voi esiintyä. |
Vakavissa tapauksissa käytä parenteraalinen anto huume. |
|
Cerebrolysiini |
Anna lihakseen tai suonensisäisesti natriumkloridi- tai 5-prosenttiseen glukoosiliuokseen laimentamisen jälkeen. Annokset ovat yksilöllisiä. |
Harvoin nopealla antamisella havaitaan huimausta, päänsärkyä ja takykardiaa. |
Lääkettä ei käytetä potilaiden hoitoon allerginen diateesi ja munuaisten vajaatoiminta. |
|
Määritä 2-4 tablettia enintään kolme kertaa päivässä tai suonensisäisesti liuoksen muodossa - ohjeiden mukaan. |
Ehkä kasvojen punoitus, pään kipu, ärtyneisyys. |
Trentalia käytetään varoen mahahaavojen, sydämen vajaatoiminnan ja myös leikkauksen jälkeisenä aikana. |
|
|
Vinposetiini |
Anna 1-2 tablettia kolme kertaa päivässä, pitkään. |
Oireet, kuten huimaus, pahoinvointi, ylävartalon punoitus, takykardia, ovat mahdollisia. |
Vakavissa tapauksissa Vinpocetine annetaan suonensisäisesti. |
vitamiinit
Komplikaatioiden estämiseksi hoitoa on täydennettävä vitamiineilla, jotka ovat osa ruokaa tai muodossa farmaseuttiset valmisteet. Seuraavia vitamiineja pidetään sopivimpana hypoplasiaan:
- Retinoli (A) - parantaa aineenvaihduntaa, ehkäisee ateroskleroosin aiheuttamia verisuonivaurioita. Sisältyy kalaöljy, maitotuotteet, porkkanat, kurpitsa, paprika.
- Askorbiinihappo (C) - estää muodostumista kolesteroliplakit, vahvistaa sydäntä ja verisuonten seinämiä. Sisältää marjoja, hedelmiä, sitrushedelmiä.
- Rutiini (P) - tekee verisuonen seinämästä vahvan. Sisältää sitrushedelmiä, marjoja, villiruusua.
- Tokoferoli (E) on antioksidantti, joka parantaa rasva-aineenvaihduntaa ja ehkäisee myrkytystä. Sisältyy kasviöljyt, munat, pähkinät.
- Pyridoksiini (B 6) - poistaa ylimääräisen kolesterolin, stabiloi aineenvaihduntaprosesseja. Sisältää kalaa, maitotuotteita, ruskeaa riisiä, papuja.
- Vitrum sydän;
- Doppel Hertz kardiojärjestelmä-3;
- Vitalarix sydän;
- Cardio forte;
- Keskustan kardio.
Fysioterapiahoito
Oikean nikamavaltimon hypoplasiassa fysioterapia ei ole prioriteetti terapeuttinen menetelmä. Sen käyttö kuitenkin auttaa lievittämään potilaan tilaa ja poistamaan joitain taudin epämiellyttäviä oireita.
Tällaisten fysioterapeuttisten vaikutusten käyttö on sallittua:
- Harjoitusterapia - sisältää joukon harjoituksia verenkierron palauttamiseksi, vaellus.
- Mutahoito - normalisoi hermoston ja sydän- ja verisuonijärjestelmän toimintaa.
- Vesihoito, kivennäisvettä, kylmä ja kuuma suihku.
- tuoreita kylpyjä lämmintä vettä- rentouttaa ja rauhoittaa hermostoa.
- Kuiva hiilihaude - edistää verisuonten laajentumista ja paineen alenemista.
Sähkönukkuminen, havupuukylvyt ja muut toimenpiteet parantavat hyvinvointia. Normaali fysioterapiakurssi kestää 10 päivää.
Vaihtoehtoinen hoito
Hoito kansanlääkkeillä ei valitettavasti pysty parantamaan tautia kokonaan. Mutta tällaisten reseptien avulla voit parantaa potilaan tilaa ja estää pahenemisen ja komplikaatioiden kehittymisen. Parempi jos kansanhoidot käytetään lääkärin määräämän perinteisen hoidon taustalla.
- Kaada kuusi täyttä ruokalusikallista kuivattuja orapihlajan marjoja ja emoyrttiä termospulloon. Kaada 1500 ml kiehuvaa vettä ja jätä yön yli. Aamulla suodatamme infuusion ja käytämme 100 ml enintään 4 kertaa päivässä.
- Purista mehu kymmenestä sitruunasta. Puhdistamme viisi valkosipulin päätä, pudotamme hampaat puristimen läpi. Sekoitamme kaikki ainekset litraan hunajaa, laitamme purkkiin, peitämme kannella ja laitamme jääkaappiin viikoksi. Seitsemän päivän kuluttua lääkettä voidaan käyttää: 4 tl. puoli tuntia ennen illallista liuottamalla massa vähitellen suussa.
- Kuivatut aprikoosit sisällytetään ehdottomasti ruokavalioon: suositellaan syömistä 100-150 g joka päivä. Tämä parantaa sydämen ja verisuonten tilaa.
- Valmistamme pavun siipien keitteen suhteessa 1:10. Käytämme sitä 100 ml kolme kertaa päivässä 30 minuuttia ennen ateriaa. Keittäminen parantaa sydämen toimintaa, lievittää turvotusta, ehkäisee ateroskleroosia ja normalisoi verenpainetta.
- Käytämme luonnollinen hunaja 1 st. l. kolme kertaa päivässä. Hunaja voidaan laimentaa lämpimään veteen tai kaataa hedelmien päälle.
Yrttihoito
- Tällainen tunnettu kasvi, kuten voikukka, stabiloi täydellisesti veren kolesterolitasoa. Esimerkiksi voikukanjuurijauhetta otetaan kolmasosa teelusikallista kolme kertaa päivässä, noin puoli tuntia ennen ateriaa.
Tuoreita lehtiä lisätään salaatteihin ja keittoihin: ateroskleroottisen vaikutuksen lisäksi lehdillä on anemiaa ehkäisevää ja niveliä suojaavaa vaikutusta.
- Hypoplasiaan liittyvien komplikaatioiden estämiseksi on suositeltavaa valmistaa teetä mäkikuismasta (20 g), Ivan-teestä (50 g), emojuuresta (15 g), koivunlehdistä (15 g). Yksi ruokalusikallinen seosta infusoidaan 300 ml:aan kiehuvaa vettä kahdenkymmenen minuutin ajan. Käytetään teen sijaan koko päivän.
- Elecampane-tinktuura auttaa: 30 g juurakkoa kaadetaan 300 ml:aan vodkaa ja pidetään pimeässä 40 päivää. Käytä hoitoon 35 tippaa tinktuuraa 100 ml:ssa vettä 20 minuuttia ennen ateriaa.
Homeopatia
Lääkkeiden ohella ne myös menestyvät. homeopaattiset lääkkeet jotka vastaavan suunnan lääkäri määrää. Homeopatia vaikuttaa kehoon "kohtele samanlaista samankaltaisella" -periaatteen mukaisesti. On olemassa useita lääkkeitä, joilla on positiivinen vaikutus nikamavaltimoihin ja aivosuoniin.
- Kolesteriini - alentaa kolesterolia, parantaa verisuonten tilaa ateroskleroosissa.
- Kultainen jodi on tehokas aivoverisuonten ateroskleroosissa.
- Konium - auttaa aivohalvauksen ja aivohalvauksen jälkeisten tilojen hoidossa.
- Crategus - parantaa aivoverenkiertoa.
Verenkierron vajaatoiminnassa voidaan käyttää monimutkaisia homeopaattisia valmisteita:
- Traumeel tablettien ja voiteiden muodossa;
- Kohde T - tablettien ja voiteiden muodossa;
- Discus compositum lihaksensisäisten injektioiden muodossa.
Lääkkeiden annostus valitaan yksilöllisesti. Sivuvaikutukset lähes olematon: tapahtuu vain harvoin allerginen reaktio tietylle lääkkeelle - yksittäisissä tapauksissa.
Leikkaus
Oikean nikamavaltimon hypoplasian leikkauksen ydin on normaalin verenkierron palauttaminen siinä, mikä samalla toimii vakavien ja hengenvaarallisten seurausten ehkäisynä.
Aiemmin potilaan tilan parantamiseksi tehtiin operatiivinen ekstrakraniaalinen anastomoosi. Mutta tällainen operaatio tunnustettiin myöhemmin tehottomaksi ja menetti merkityksensä.
Verenkierron laadullisen palauttamiseksi käytetään nykyään seuraavia kirurgisia menetelmiä:
- Stentointi on erityisen "insertin" lisääminen suonen kaventuneeseen osaan sen kapenemisen estämiseksi. Stentit voivat olla minitelinemäisiä rakennelmia, jotka usein kyllästetään edelleen lääkinnällisiä ratkaisuja estämään tromboosin muodostumista ja suonen sykkiläisten muutosten muodostumista.
- Angioplastia on valtimon entisen muodon palauttaminen. Leikkauksen aikana kavennetulle alueelle kohdistetaan mekaaninen vaikutus (yleensä suonen ilmapallolaajennus), mikä mahdollistaa luumenin aiemman halkaisijan palauttamisen.
- Rekonstruktiivinen leikkaus on suonen kavennetun osan poistaminen lisäproteeseilla. Proteesina käytetään yleensä osaa potilaan omasta suonesta, joka otetaan muilta alueilta. Tällainen toimenpide suoritetaan vain vaikeimmissa tapauksissa.
Usein stentointi ja angioplastia suoritetaan yhdessä toistensa kanssa.
Leikkauksen jälkeen potilaille määrätään verta ohentavaa hoitoa ja erityisharjoituksia yleisen verenkierron normalisoimiseksi. Kohtalainen liikuntastressiä leikkauksen jälkeen verihyytymien muodostumisen estämiseksi. Kuorman tulee kuitenkin olla vain kohtalaista: intensiivinen harjoittelu ja painonnosto ovat tänä aikana vasta-aiheisia.
Ennaltaehkäisy
Erityinen ehkäisy hypoplasiaa ei ole olemassa, koska tarkka syy tiedemiehet eivät ole vielä selvittäneet taudin kehittymistä. Voidaan todeta yksiselitteisesti seuraava: raskauden aikana naisen on noudatettava maksimissaan mahdollista terveiden elämäntapojen elämää, vältä lääkkeiden käyttöä, tarkkaile omaa terveyttäsi.
Jos henkilöllä on jo nikamavaltimon hypoplasia, on tärkeää tehdä kaikki mahdollinen sen estämiseksi akuutti rikkomus verenkiertoa aivoissa. Tätä varten sinun on suoritettava säännöllisesti seuraavat toiminnot:
- valvoa verenpainetta;
- valvoa kolesterolitasoa veressä;
- säilyttää normaali paino, olla fyysisesti aktiivinen, luovuttaa huonoja tapoja;
- Tarkista verensokeritasosi säännöllisesti.
Oikean nikamavaltimon hypoplasia ja urheilu
Lähes kaikissa oikean nikamavaltimon hypoplasiatapauksissa urheilu on merkityksellistä, ja joillekin potilaille ne ovat yksinkertaisesti välttämättömiä. Jotkut sairaudestaan tiedostavat ihmiset kuitenkin usein lopettavat urheilun, koska he pelkäävät satuttavansa itseään.
Tottakai jos urheiluaktiviteetit liittyy selkärangan sietämättömiin kuormituksiin ja verisuonijärjestelmä on parasta jättää ne. Luopua kuitenkin kokonaan HarjoitteleÄlä tee sitä. Voit aina valita harjoitussarjan tai urheilulajin, josta on hyötyä valtimosairauksille. Esimerkiksi, jos painonnosto ja korkeat hyppyt voivat tulla vaarallisiksi, uinti ja pitkät kävelyt päinvastoin antavat keholle lisäenergiaa ja vahvistavat verisuonia.
Kun valitset fyysisiä harjoituksia, on välttämätöntä luopua niistä, jotka aiheuttavat kipua ja epämukavuutta. Valinta tulee tehdä tasaisen, hitaan ja ei äkilliset liikkeet. Ajan myötä - esimerkiksi 2-4 kuukauden kuluttua harjoitusten intensiteettiä voidaan lisätä.
Voimistelu oikean nikamavaltimon hypoplasialla
Erityisvoimistelun säännöllisellä harjoituksella voidaan saavuttaa konkreettisia tuloksia: normaali verenkierto palautuu, hyvinvointi paranee merkittävästi, iloisuus ilmestyy.
Älä tietenkään unohda, että voimistelu ei pysty poistamaan hypoplasiaa kokonaan. Säännöllisillä luokilla on kuitenkin mahdollista "unohtaa" sairaus pitkään.
Voimistelukompleksi sisältää seuraavat harjoitukset:
- Istu tuolille, pidä selkä suorana. Rentoutamme kätemme, laskemme ne alas. Kymmenen kertaa käännämme päämme toiselle ja toiselle puolelle maksimiamplitudin mukaan. Jos on kipua, liike tapahtuu sujuvammin.
- Pysymme samassa asemassa. Laskemme päämme alas ja yritämme koskettaa leukaamme rintakehään. Pysähdymme kymmeneksi sekunniksi. Joten teemme viisi toistoa.
- Istumme tuolilla, kädet ovat rentoina. Vedämme leuan sisään ja yritämme siirtää päätä taaksepäin. Toistamme kymmenen kertaa.
- Istu tuolilla ja aseta mikä tahansa kämmen otsallesi. Kallistamme päämme eteenpäin ja lepäämme otsamme kämmenelle. Viipymme kymmenen sekuntia. Teemme kymmenen toistoa.
- Seisomme suorassa, rentoudumme käsissämme. Nosta olkapäät mahdollisimman korkealle, pidä kymmenen sekuntia, rentouta sitten hartiat ja hengitä syvään. Toistamme jopa kymmenen kertaa.
- Makaamme lattialla, selällään, nostamme päämme, pidämme kymmenen sekuntia, palaamme edelliseen asentoon. Toistamme 8-10 kertaa.
Seuraavat harjoitukset auttavat sinua selviytymään epämiellyttäviä tuntemuksia niskan ja pään alueella sekä kehityksen estämiseksi ei-toivottuja seurauksia hypoplasia.
Ennuste
Oikean nikamavaltimon hypoplasia on tärkeä todennäköinen tekijä kehityksessä akuutti häiriö verenkiertoa aivoissa, mikä vaatii erityistä lähestymistapaa diagnoosiin ja hoitoon.
Yleinen ennuste ei voi olla yksiselitteinen: se riippuu verisuonten supistumisen vakavuudesta, kompensaatiomekanismien asteesta, muiden sairauksien esiintymisestä kehossa.
Jos potilas ei huomaa merkittävää tilan heikkenemistä eikä hänellä ole vakavia valituksia, ennusteen katsotaan olevan suhteellisen suotuisa.
Jos potilaalla on selkeitä merkkejä vertebrobasilaarisesta vajaatoiminnasta, ennuste tässä tapauksessa huononee. Saattaa olla tarpeen kirurginen interventio joka tuottaa useimmissa tapauksissa hyviä tuloksia.
Vammaisuus
Päätöksen vamman osoittamisesta potilaalle, jolla on oikean nikamavaltimon hypoplasia, tekee MSEC:n erikoistunut komissio. Vammaisuus ei määritetä niinkään ottaen huomioon sairaus, vaan ottaen huomioon oireet toimintahäiriöstä ja ihmisen normaalin toiminnan takaavien mekanismien dekompensaatiosta. Eli jos hypoplasia havaittiin diagnoosin aikana, mutta potilas voi hyvin ja hänen terveysvalituksensa eivät ole kriittisiä, häneltä voidaan evätä vamma.
Jos oikean nikamavaltimon hypoplasia on johtanut vakaviin komplikaatioihin, vammaisuuteen jne., asiantuntijoilla on oikeus harkita vamman mahdollisuutta.
Lääketieteen asiantuntijatoimittaja
Portnov Aleksei Aleksandrovitš
Koulutus: Kiovan kansallinen Lääketieteellinen yliopisto niitä. A.A. Bogomolets, erikoisuus - "Lääketiede"
Viitteet
Krooninen sydämen vajaatoiminta - Kalyuzhin V.V., Kalyuzhin O.V., Teplyakov A.T., Karaulov A.V. 2005
Kardiologian tärkeimmät riskiluokitukset ja -asteikot - Yu.A. Balanova, A.O. Konradi, A.V. Loppu, O.P. Rotar, S.A. Shalnov. 2015
Sydämen rytmihäiriöt - Belyalov F.I. 2014
EKG:n ABC ja kipu sydämessä - Zudbinov Yu.I. 2008
Kardiologia - Yu.N. Belenkov, R.G. Oganov - Pikaopas. 2012
Postituspäivämäärä: 07.08.2011 16:16
siirtää
Äitini teki magneettikuvauksen: aivojen valtimoiden + laskimoonteloiden MRA.
Tässä on mitä osoitti
Sarjassa MR-angiogrammeja, jotka on suoritettu TOF-moodissa aksiaalisessa projektiossa, jota seuraa MIP-algoritmia käyttävä käsittely ja kolmiulotteinen rekonstruktio koronaalisessa ja aksiaalisessa tasossa, nikamavaltimoiden sisäiset kaulavaltimot, tyvi- ja kallonsisäiset segmentit ja niiden oksat visualisoidaan. Muunnos Willis-ympyrän kehityksestä verenkierron puutteen muodossa vasemmassa posteriorisessa kommunikoivassa valtimossa. Corpus callosumin mediaanivaltimo on visualisoitu, halkaisijaltaan yhtä suuri kuin etuaivovaltimot.
Oikean nikamavaltimon kallonsisäisen segmentin ontelossa on kohtalaista kapenemista sen koko pituudelta tutkimusalueella.
Päättäväinen selvä epäsymmetria sivukammiot (D>S).
Sisäinen ja ulkoinen kaulalaskimot ja niiden oksat, poskiontelot (ylempi pitkittäis-, suora-, sigmoidi- ja poikittaisontelo).
Poikittaisessa ja sigmoidisessa poskiontelossa (D>S) on selvä verenvirtauksen epäsymmetria. Muut poskiontelot ovat merkityksettömiä.
Ylimääräistä laskimoverkkoa ei tunnistettu.
Johtopäätös: MR-kuva Willisin ympyrän kehityksen variantista. Oikean nikamavaltimon kallonsisäisen segmentin luumenin kohtalainen kaventuminen. Verenvirtauksen epäsymmetria poikittaisessa ja sigmoidisessa poskiontelossa (D>S). Lateroventrikuloasymmetria.
Selvitä, mitä täällä on ja jos on, miten käsitellä. hän on hyvin huolissaan, koska. ei voi ymmärtää mitään.
Postituspäivämäärä: 07.08.2011 20:43
Papkina E.F.
vuorossa, äitisi MRI-angiomoodi paljastaa verenvirtauksen poikkeaman oikean nikamavaltimon alueella ja epätasaisen verenvirtauksen poskionteloiden läpi, joissa laskimoveri virtaa. Tämä on mitä todennäköisimmin kehitysmuunnelma, eli se on ollut näin syntymästä lähtien. ikään liittyviä muutoksia Verisuonten kehityksen poikkeavuus, joka ei ole aiemmin ilmennyt millään tavalla, voi ilmetä päänsärkynä, huimauksena, muistin heikkenemisenä, koordinaation heikkenemisenä. Sinun on otettava yhteys neurologiin riittävän hoidon suorittamiseksi ja neurologisten oireiden poistamiseksi. Ennuste on suotuisa, koska useimmissa tapauksissa ympäröivät verisuonet ottavat haltuunsa kaventuneet, muuttuneet suonet.
Postituspäivämäärä: 08.08.2011 19:40
Vieras
MRI-tutkimuksen kommentoiminen ilman klinikkaa ei ole kiitollinen. Luulen, että lääkäri lähetti sinut tutkimuksiin? joten sinun on kysyttävä häneltä, löysikö hän etsimän.
Postituspäivämäärä: 05.10.2011 19:48
Vieras
MRI-lääkäri voi antaa tällaisia konsultaatioita (tätä varten hän oli erityisesti koulutettu!))) Ja hoidon määrää lähettänyt hoitava lääkäri.
Täydellinen tutkimus on tarpeen - tämä on myös aivojen MRI (syy lateroventrikuloasymmetriaan) ja kohdunkaulan selkärangan (verenvirtauksen heikkeneminen yhden nikamavaltimon kautta ei välttämättä ole synnynnäistä, vaan se on hankittu osteokondroosin seurauksena!)
Postituspäivämäärä: 25.06.2012 12:28
Vieras
Pojallani on luonnostaulu, he tekivät magneettikuvauksen (päänsäryn valitukset, kipu sisään oikea temppeli, B johtopäätöksessä he kirjoittivat: MRA-kuva Willis-ympyrän kehittymisen vaihtoehdosta verenvirtauksen heikkenemisenä molemmissa takaosissa kommunikoivissa valtimoissa, Selitä millainen Willis-ympyrä on ja kuinka vaarallista se on terveys, entä armeija?
Postituspäivämäärä: 27.06.2012 19:17
Papkina E.F.
Käytännössä hyvin usein on olemassa muunnelmia niin kutsutun Willisin ympyrän (tämä aivojen pohjan valtimoiden syöttöjärjestelmä) kehityksestä. Elämän kannalta nämä muutokset eivät ole vaarallisia. Asevelvollisuudesta päätetään yksilöllisesti neurologin tarkastuksen jälkeen.
Postituspäivämäärä: 24.04.2013 22:46
Olga
Naiselle tehtiin magneettikuvaus, johtopäätös: MRI-kuva kohtalaisen voimakkaasta ulkoisesta korvaava vesipää. Muunnos Willisin ympyrän kehityksestä. Vähentynyt verenvirtaus oikean VA:n intrakraniaalisessa segmentissä. OHJE KUVAUS.
Postituspäivämäärä: 14.11.2013 23:50
Angela
Tyttäret magneettikuvauksessa antoivat johtopäätöksen... kerro kuinka vakava se on ja hoidetaanko sitä. Hänellä on 9 kuukauden ikäinen vauva, olemme erittäin huolissamme. Johtopäätös: MR-kuva AVM:stä vasemman MCA:n ja PCA:n poolissa. Willisin ympyrä on suljettu. Vähentynyt verenkierto vasemman ACA:n A1-segmentissä (hypoplasia). Vähentynyt verenvirtaus oikean VA:n intrakraniaalisessa segmentissä (hypoplasia).
Postituspäivämäärä: 30.11.2013 17:40
Galina
Kävin tänään magneettikuvauksessa.Niskassa on kipua päätä kääntäessä..vasemman melu on jo.. kamala, noin 10 vuotta vanha..oikea silmä ei tottele..kaksoisnäkö suoraan katsoessa. . kallistan päätäni vasemmalle.. kaksoisnäkö katoaa ... siis sopeutumassa yli 10 vuotta..kallistan päätäni vasemmalle.Tässä tulos-
Sarja MR-tomogrammit (T2 TSE sag + cor + tra, T1 SE sag) lordoosi oikaistaan C4-C7 välilevyjen korkeutta pienennetään nikamien pinnat peittämällä levyjen vanhat ulkonemat tasoittavat duraalipussin anterior ääriviivat aivot ovat rakenteelliset, siitä tuleva signaali (T1:n ja T2:n mukaan) ei muutu Selkärangan muoto ja koko ovat normaalit, ei merkkejä luuytimen turvotuksesta. Kranio-nikama-alue on ilman ominaisuuksia. manuaalinen terapia? Ja mitä muuta? Kiitos.
Postituspäivämäärä: 16.12.2013 19:46
Catherine
Mikä on poikittais- ja sigmoidisten poskionteloiden epäsymmetria D>S, kohtalaisen voimakas kollateraalisten suonien laajeneminen PCF:ssä vasemmalla ja mitä se uhkaa?
Postituspäivämäärä: 04.02.2014 13:31
Ramilla
Hyvää iltapäivää Ole hyvä ja kerro minulle! Tein magneettikuvauksen, mutta en ymmärrä kaikkea. Muunnelma Willis-ympyrän kehityksestä verenkierron puutteen muodossa molemmissa posteriorisissa yhteysvaltimoissa (avoin). Vasemman etu- ja parietaalilohkot, subkortikaalinen, yksittäisiä pesäkkeitä määritetään, kooltaan enintään 4 mm, hyperintensiiviset T2 VI mukaan - luultavasti verisuonten synty. Subarachnoidaalinen tila on paikallisesti laajentunut fronto-parietaalisilla alueilla, oikeanpuoleinen nikamavaltimon halkaisija on pieni. Onko se erittäin vaarallista! Olen huolissani kovista päänsäryistä, mutta ei jatkuvasti, samoin kuin paineista 150-100 asti, kaikki nämä oireet ilmenivät raskauden aikana, sen jälkeen kun se näyttää menneen, mutta nyt se huolettaa minua uudelleen. Olen 24-vuotias, synnyttänyt 3 kuukautta sitten Haluaisin tietää mitä tämä tarkoittaa ja mikä on diagnoosi! Kiitos jo etukäteen!
Postituspäivämäärä: 11.06.2014 12:45
Vieras
MRI: MR-merkkejä heikentyneestä verenkierrosta molempien ACA-segmenttien A1-segmenteissä, molempien MCA-segmenttien M3 M4-segmentit molempien ACA-segmenttien distaalisissa osissa, PCA:n V5-segmentissä, mikä johtuu todennäköisesti ateroskleroottisista muutoksista. Mitä tämä tarkoittaa ja mitä terapiaa tarvitaan. Mitkä ovat suositukset?
Postituspäivämäärä: 15.06.2014 18:00
Irishka
Kerro minulle, kannattaako tehdä magneettikuvaus koneesta avoin tyyppi, kuten tämä http://radio-med.ru/makers/mrt/open-mri-10/hitachi-airis-ii-0.3t
Vai löytääkö silti klinikan tavallisesta?
Entä mobiili MRI-skannerit, joka ajattelee?
Postituspäivämäärä: 21.08.2014 19:19
natalia *d*
auta minua selvittämään se!MRA-merkit verenkierron puutteesta oikean nikamavaltimossa, patologinen sisäisen mutkaisuus kaulavaltimot, kehitysvaihtoehto laskimojärjestelmä verenvirtauksen heikkeneminen vasemmalla poikittaista sinusta pitkin Kiitos.
Postituspäivämäärä: 25.08.2014 14:17
Christina
Hei! Katso aivoverisuonten magneettikuvauksen tulokset. Kävin tutkimuksissa varhaisesta iästä lähtien toistuvien päänsäryjen takia, nyt olen 23. Tässä on johtopäätös: Williksen ympyrän (aplasia) kehityksestä on olemassa variantti A1 ACA oikealla, takaosan yhteysvaltimon aplasia oikealla ja hypoplasia vasemmalla ).MRI-merkkejä verenkierron puutteesta oikean nikamavaltimon intrakraniaalisessa segmentissä (aplasia). Kerro minulle, kuinka vakava se on ja mikä hoito valita? Kiitos jo etukäteen neuvoistasi
Selkävaltimon oireyhtymä kohdunkaulan osteokondroosi- tämä on yksi kavalimmista ja vakavimmista vaivoista, joihin voi vaikuttaa erilaiset ihmiset. Kohdunkaulan selkärangan ahtauma vaikuttaa sekä vanhoihin että nuoriin potilaisiin. Se johtuu aivosolujen verenhuollon häiriöistä, jotka johtuvat vaurioista toisessa tai molemmissa valtimoissa, joiden kautta veren komponentit pääsevät aivopuoliskoille.
Selkävaltimon oireyhtymän syyt
Tämä ilmiö esiintyy useissa tapauksissa:
- Erilaisten epäsuotuisten tekijöiden vaikutuksesta henkilö kokee aivosoluille verta toimittavien pääsuonien puristamisen. Yleensä kapeneminen tapahtuu yhdessä valtimossa, harvemmin molemmissa.
- Ravinteita ja happea lakkaa pääsemästä oikeisiin paikkoihin oikea määrä.
- Näytä itsensä erilaisia merkkejä sairaudet: huimausta, tummat silmät.
- Ennenaikaisella hoidolla voi kehittyä aivohalvaus, joka on luonteeltaan iskeeminen.
- Riskitekijä voi olla ateroskleroosi tai selkäydinvaltimon hypoplasia.
 Veri tulee aivoihin pääasiassa kaulavaltimoiden kautta (jopa 70 %), ja loput ravinnenesteestä kulkee 2 sivusuonen kautta. Kun verenvirtauksen pääkanavat vaurioituvat, syntyy vaurioita, jotka eivät yleensä ole yhteensopivia elämän kanssa, ja jos kahdessa muussa valtimossa on ongelmia, henkilö voi tuntea olonsa huonommaksi, silloin alkaa näköhäiriöt, kuulolaitteen vauriot, jotka voi johtaa vammaisuuteen.
Veri tulee aivoihin pääasiassa kaulavaltimoiden kautta (jopa 70 %), ja loput ravinnenesteestä kulkee 2 sivusuonen kautta. Kun verenvirtauksen pääkanavat vaurioituvat, syntyy vaurioita, jotka eivät yleensä ole yhteensopivia elämän kanssa, ja jos kahdessa muussa valtimossa on ongelmia, henkilö voi tuntea olonsa huonommaksi, silloin alkaa näköhäiriöt, kuulolaitteen vauriot, jotka voi johtaa vammaisuuteen.
Joskus sairaus johtuu verenkierron epäsymmetrisyydestä verisuonet selkäranka - sitä ei hoideta, mutta se voi joutua muihin sairauksiin. Toinen riskitekijä on kohdunkaulan alueen epävakaus, joka johtaa levyn esiinluiskahdukseen selkärangasta. Tämä voi tapahtua myös vamman (sekä tavallisen että yleisen) jälkeen, kun on istuvaa elämäntapaa.
Syndrooma voi ilmetä suuri vaikutus aiheuttaa osteokondroosia tai selkärangan valtimoiden mutkaisuutta.
Taudin oireet
On melko vaikeaa tunnistaa välittömästi nikamalaskimooireyhtymän merkkejä, kun henkilöllä on diagnosoitu selkäydinkanavan ahtauma kohdunkaulan alueella. Tämä johtuu siitä, että tämän taudin ilmenemismuodot muistuttavat voimakkaasti osteokondroosia tai sairauksia, joita ei yleensä voida yhdistää selkärangan ongelmiin. Siksi, jos vähintään yksi alla luetelluista oireista havaitaan, potilas on toimitettava kiireellisesti tutkimuksiin hoitolaitokseen.
 Oire, joka useimmiten ilmenee tässä taudissa, on päänsärky. Ne voivat ilmetä kohtauksina, jotka pyörivät potilaan yli tietyllä taajuudella, tai pysyvinä kipu. Tällaisten kipujen pääasiallinen levinneisyysalue on pään takaosa, mutta ne voivat siirtyä ohimolohkoihin ja etuosaan.
Oire, joka useimmiten ilmenee tässä taudissa, on päänsärky. Ne voivat ilmetä kohtauksina, jotka pyörivät potilaan yli tietyllä taajuudella, tai pysyvinä kipu. Tällaisten kipujen pääasiallinen levinneisyysalue on pään takaosa, mutta ne voivat siirtyä ohimolohkoihin ja etuosaan.
Ajan myötä tällainen kipu voimistuu ja ilmenee päätä kallistaessa tai käännettäessä. Sitten kipu siirtyy iholle hiusten alle. Se näkyy, kun kosketat hiuksia käsilläsi. Tämä toimenpide voi aiheuttaa polttavan tunteen. Niskan nikamat alkavat rypistää päätä käännettäessä.
Kaikkia yllä olevia ongelmia täydentävät seuraavat oireet:
- Potilaan verenpaine nousee.
- Korvissa kuuluu melua ja soimista.
- Henkilö voi olla pahoinvoiva.
- Kipu alkaa sydänlihaksen alueelta.
- Potilas väsyy nopeasti.
- Toistuvan huimauksen yhteydessä potilas voi pyörtyä tai menettää tajuntansa.
- Selkärangan ahtauma aiheuttaa terävä kipu kohdunkaulan alueella.
- Nousta erilaisia rikkomuksia silmissä ja kipu korvissa. Yleensä ne ovat yksipuolisia.
 Pitkän taudin aikana se voi aiheuttaa painetta kallon sisällä ja vegetatiivinen dystonia. Potilaan sormet ovat tunnoton. Henkilö kehittää ärtyneisyyttä, mielialan vaihteluita, aiheetonta pelkoa.
Pitkän taudin aikana se voi aiheuttaa painetta kallon sisällä ja vegetatiivinen dystonia. Potilaan sormet ovat tunnoton. Henkilö kehittää ärtyneisyyttä, mielialan vaihteluita, aiheetonta pelkoa.
Valtimon oireyhtymän diagnoosi kohdunkaulan osteokondroosissa
Potilaan tutkimus alkaa ulkoinen tarkastus. Samaan aikaan lääkärit antavat Erityistä huomiota tekijät, kuten kipu iho potilaalla lihasjännitystä takaraivoalueella, kipua niskan nikamissa painettaessa.
Diagnostiikka suoritetaan käyttämällä doppler ultraääni. Tämän laitteen avulla voit tutkia kaikki suonet, jotka ruokkivat aivoja verellä, määrittää niiden tilan testin aikana ja tunnistaa erilaisia rikkomuksia ja poikkeamat.
Toinen tapa diagnosoida sairaus on röntgenlaitteiden käyttö. Jos henkilö pahenee tutkimuksen aikana, potilas lähetetään syiden selvittämiseksi magneettikuvaukseen aivoalueiden tarkistamiseksi. Tällaisen tutkimuksen tulosten mukaan potilas voidaan viedä kiireellisesti sairaalaan.
Virheet taudin diagnosoinnissa (ne ovat mahdollisia, koska tauti on oireiden osalta sama kuin muiden sairauksien kanssa) voivat johtaa korjaamattomiin seurauksiin. Siksi ensidiagnoosia tehtäessä on suositeltavaa toistaa tutkimus, jotta voidaan tunnistaa sairauden merkit, jotka jäivät huomiotta ensimmäisen diagnoosin yhteydessä.
Mitä menetelmiä käytetään taudin hoitoon
Jos taudin syy selvitetään tarkasti ja tämä on valtimoiden puristaminen, lääkärit määräävät hoitojakson, jonka pitäisi auttaa parantamaan henkilöä kokonaan. Hoito tulee suorittaa hoitavan lääkärin tiukassa valvonnassa, vaikka potilas olisi kotona.
Itsehoito tässä tapauksessa on ehdottomasti kielletty, koska se voi johtaa peruuttamattomiin seurauksiin, jopa kuolemaan.
 Hoitoprosessin on oltava monimutkainen. Alla on luettelo olemassa olevia tapoja taistelu oireyhtymää vastaan. Lääkärit voivat käyttää joko kaikkia näitä menetelmiä tai valita kullekin tapaukselle sopivimman. Sairaus hoidetaan seuraavilla tavoilla:
Hoitoprosessin on oltava monimutkainen. Alla on luettelo olemassa olevia tapoja taistelu oireyhtymää vastaan. Lääkärit voivat käyttää joko kaikkia näitä menetelmiä tai valita kullekin tapaukselle sopivimman. Sairaus hoidetaan seuraavilla tavoilla:
- Määritä verisuonihoitokurssi.
- Potilaalle määrätään terapeuttisia harjoituksia.
- Potilas kotiutetaan lääkkeitä parantamaan verenkiertoa.
- Pyörtymisen poistamiseksi on suositeltavaa käyttää erityistä stabilointia lääkkeitä. Niitä tarvitaan myös huimauksen, oksentelun, pahoinvoinnin ja vestibulaarilaitteen ongelmien poistamiseen.
- Joskus käytetään akupunktiota ja akupunktiota.
- Potilaalle määrätään hierontaa, jonka tulee suorittaa valtuutettu asiantuntija.
- Joissakin tapauksissa voidaan käyttää manuaalista terapiaa.
- Vyöhyketerapiaa on mahdollista käyttää.
- SISÄÄN lääketieteellinen terapia sisältää autogravitaatiomenetelmiä taudin parantamiseksi.
Voidaan käyttää myös ei-lääkehoitoja, jotka vain hoitava lääkäri määrää. Tämä tehdään riippuen taudin vakavuudesta, sen vaiheesta ja tärkeimmistä syistä, jotka johtivat oireyhtymän esiintymiseen. Pääasia on monimutkainen käyttö erilaisia menetelmiä eniten tehokas taistelu sairauden kanssa.
Jos potilaalla on synnynnäinen selkärangan valtimoiden epäsymmetrian patologia, lääkärit parantavat vain sekundaarisen oireyhtymän, ja tärkein syy on parantumaton. Tämä voi johtaa taudin uusiutumiseen, jos henkilö ei noudata hoitavan lääkärin suosituksia.
WHO:n määritelmän (1970) mukaan vertebrobasilaarinen vajaatoiminta on "palautuva aivojen toiminnan heikkeneminen, joka johtuu verenkierron heikkenemisestä nikama- ja tyvivaltimoista ruokitulla alueella".
Muodostuvat sekä nikama- että tyvivaltimot vertebrobalilaarinen järjestelmä (VBS), jossa on useita ominaisuuksia.
Se toimittaa verta erilaisille ja toiminnallisesti heterogeenisille muodostelmille: takaosille pallonpuoliskot aivot ( takaraivolohko ja ohimolohkon keski-pohjaiset osat), visuaalinen tuberkuloosi, suurin osa hypotalamuksen alue, aivovarret, joissa on quadrigemina, pons varolii, medulla oblongata, vartalon retikulaarinen muodostus - retikulaarinen muodostus (RF), ylemmät divisioonat selkäydin.
Samoilla osastoilla on usein useita verenhuoltolähteitä, joka määrittää viereisen verenkierron vyöhykkeiden läsnäolon, jotka ovat haavoittuvampia verenkiertohäiriön tapauksessa.
Runko verenkierto kallonsisäiseen nikamavaltimoiden osastot ja niiden haarat, päävaltimo ja sen haarat. Viereisen verenkierron vyöhyke on retikulaarinen muodostus.
Pikkuaivot saa verenkiertoa kolme paria pikkuaivovaltimoita: ylempi ja anterior inferior(päävaltimon haarat) ja posterior inferior pikkuaivot valtimot (nikamavaltimon terminaalinen haara).
Erityisen merkittävä viereisen verenkierron alue- madon alue.
Aivopuoliskojen takaosat vastaanottaa verenkiertoa edessä, keskellä(sisäisen kaulavaltimon oksat) ja anterior aivovaltimo(päävaltimon päätehaara).
Viereisen verenkierron tärkein alue: parietaalisen uurteen takimmainen kolmannes(kaikkien kolmen aivovaltimoiden haarojen risteysalue); kiila ja precuneus, posterior corpus callosum ja ohimolohko(PMA:n ja ZMA:n risteysalue); ylempi takaraivo, ala- ja keskimmäinen temporaalinen ja fusiform gyrus(ZMA- ja SMA-risteysalue).
Selkärankavaltimoiden yhdistäminen päävaltimoiksi kokonaisuuden ainutlaatuinen piirre valtimojärjestelmä , koska päävaltimo edustaa jo valmisteltua polkua sivuliikkeelle ilman, että sen muodostumiseen kuluu aikaa. Tällä on myönteinen merkitys - vakuudellisen verenkierron nopea sisällyttäminen johtaa verenvirtauksen palautumiseen nikamavaltimossa, kun se on puristettu ja negatiivinen, koska. luo olosuhteet oireyhtymän kehittymiselle "subklavialainen varastaa", eli proksimaalisen subklaviaalivaltimon tukkeutuessa ennen nikamavaltimon irtoamista siitä, veri jakautuu uudelleen käsivarteen, joskus VBS:n vahingoksi, mikä voi johtaa ohimenevien valtimoiden kehittymiseen. iskemia WBS:ssä.
SISÄÄN normaaleissa olosuhteissa verenvirtaukset nikamavaltimoista jatkavat liikettä päävaltimossa säilyttäen samat verenvirtausmäärät eivätkä sekoitu keskenään. Näiden virtojen väliin syntyy "liikkuvan" (dynaamisen) tasapainon vyöhykkeitä. Yhden nikamavaltimon tukkeuma tai ahtauma häiritsee sitä, tapahtuu virtausten sekoittumista, "liikkuvan" tasapainon vyöhykkeiden siirtymistä ja veren virtausta toisesta nikamavaltimosta päävaltimon kautta. Tämä voi johtaa tromboosin kehittymiseen jopa ilman voimakasta ateroskleroosia - "pysyviä" trombeja "liikkuvan" tasapainon kohdissa.
Pienet tunkeutuvat valtimot muuttaa suuret valtimot(basilar, posterior cerebral) suorassa kulmassa, niillä on suora kulku ja sivuhaarojen puuttuminen.
Verenkierto VBS:ssä (angiografian mukaan) on kaksi kertaa hitaampaa kuin kaulavaltimon järjestelmässä. Aivojen verenkierto aivopuoliskoilla (sisäisen kaulavaltimon järjestelmä) on 55-60 ml / 100 g aivokudosta minuutissa, ja pikkuaivoissa - 33. Tämä lisää hemodynaamisen tekijän vaikutusta palautuvan aivoiskemia IBS:ssä. Ohimenevät iskeemiset kohtaukset IBS:ssä ovat paljon yleisempiä, ja ne muodostavat 70 % kaikista TIA:sta. Kolateraalinen verenkierto, joka parantaa tai palauttaa aivojen perfuusiota, kehittyy ja syntyy valtimon ahtauman tai tukkeutumisen aikana olemassa olevien anastomoosien perusteella. Intrakraniaalisista anastomoosista Willisin ympyrä on erittäin tärkeä. Verenvirtauksen väheneminen VBS:ssä johtaa taantuvaan verenvirtaukseen takaosien kommunikaatiovaltimoiden kautta, joskus kaulavaltimon vahingoksi - "sisäiseen varastukseen". Ekstrakraniaalinen retromastoidianastomoosi tarjoaa kaksi lisäveren lähdettä IBP:hen. Suuret oksat, jotka ulottuvat nikamavaltimosta atlasin tasolla, anastomoostuvat niskavaltimon oksien kanssa ulkoisesta kaulavaltimojärjestelmästä ja nousevat ja syvät kohdunkaulan valtimot subclavian valtimojärjestelmästä. Erittäin tärkeitä ovat anastomoosit pikkuaivojen valtimoiden välillä: posterior inferior (nikamavaltimon terminaalinen haara) ja ylemmät ja anterioriset alemmat pikkuaivovaltimot (tyvivaltimon haarat). hyvää kehitystä anastomoosi varmistaa vakuuksien riittävän toiminnan ja estää verenkierron heikkenemisen VBS:ssä estää neurologisten häiriöiden kehittymisen.
70 %:ssa tapauksista vasen nikamavaltimo on 1,5-2 kertaa leveämpi kuin oikea
, mikä määrittää sen merkityksen pääasiallisena verenhuollon lähteenä takajaot aivot. Selkärankavaltimoiden kaliiperin epäsymmetria luo mahdollisuuden veritulpan muodostumiseen tyvivaltimossa.
Selkävaltimon kulun ainutlaatuisuus: CVI-CII kohdunkaulan nikamien tasolla se kulkee omassa luukanavassaan, sitten siitä poistuessaan kiertää CI:n ja kuvaa sen ympärillä ulospäin kuperaa kaaria ja nousee sitten ylös ja lävistää kovan aivokalvot tulee kalloonteloon foramen magnumin kautta.
Verisuonten kehityksen poikkeavuudet ovat yleisiä VBS:ssä. 20 % potilailla, joilla on IBS-patologia, havaitaan poikkeavuuksia nikamavaltimoiden kehityksessä. Powersin ym. (1963) mukaan hypoplasiaa esiintyy 5-10%
tapaukset, aplasia 3%
, nikamavaltimon suun sivuttaissiirtymä - in 3-4%
, nikamavaltimon alkuperä takapinta subklavian valtimo - 2%
, nikamavaltimon sisääntulo sisään selkärangan kanava tasolla CV, CIV, joskus CIII - in 10,5%
Tapauksissa on muitakin poikkeavuuksia: nikamavaltimon erittyminen aortan kaaresta, subclavian valtimosta kahden juuren muodossa jne.
Verenhuollon heikkeneminen, kun sivuverenkierto ei kompensoi sitä riittävästi, johtaa IBS:stä syötetyn aivokudoksen iskemian kehittymiseen.
iskemian patogeneesi.
Tutkimuksen kautta Viime vuosina on osoitettu, että aivoiskemia tai aivojen verenkiertohypoksia on dynaaminen prosessi ja se tarkoittaa aivokudoksen toiminnallisten ja morfologisten muutosten mahdollista palautuvuutta, koska se ei ole identtinen käsitteen kanssa. aivoinfarkti”, mikä heijastaa peruuttamattoman muodostumista morfologinen vika– hermosolujen rakenteellinen tuhoutuminen ja katoaminen. Aivokudoksessa esiintyvien hemodynaamisten ja metabolisten muutosten vaiheet sen verenkierron vajaatoiminnan eri vaiheissa paljastettiin. Ehdotetaan peräkkäisten vaiheiden järjestelmää "iskeeminen kaskadi" niiden syy-suhteiden perusteella (Gusev E.I. ja muut kirjoittajat, 1997, 1999):
> vähentynyt aivojen verenkierto;
> glutamaatti "eksitotoksisuus";
> kalsiumionien solunsisäinen kertyminen;
> solunsisäisten entsyymien aktivointi;
> lisääntynyt typpioksidin NO:n synteesi ja oksidatiivisen stressin kehittyminen;
>varhaisen vasteen geenien ilmentyminen;
> iskemian "etäiset" seuraukset (reaktio paikallinen tulehdus, mikrovaskulaariset häiriöt, veri-aivoesteen vauriot;
> apoptoosi.
Normaaliin aineenvaihduntaan aivokudos vaatii jatkuvaa aivoverenkiertoa varmistaakseen riittävän aivoverenkierron ravinteita: proteiinit, lipidit, hiilihydraatit (glukoosi) ja happi. Aivojen verenkierron vakaa ylläpito tasolla 50-55 ml / 100 g aivokudosta 1 minuutissa. puolipallojen tasolla ja 33 ml/100 g aivokudosta 1 minuutissa. pikkuaivojen tasolla sitä tukee aivojen verenvirtauksen autosäätely, joka suoritetaan refleksiivisesti suurten verisuonten tasolla niiden seinämien adrenergisten ja kolinergisten reseptorien vuoksi käyttämällä kaulavaltimon sinuksen säätelymekanismia ja kemiallista säätelyä alukset mikrovaskulaarisuus(liiallisella O2:n saannilla eli hypokapnialla prekapillaaristen valtimoiden sävy kohoaa; riittämättömällä O2:n saannilla aivoihin, hyperkapnia, sävy heikkenee; hiilidioksidin määrän lisääntyessä mikroverisuonten herkkyys sille lisääntyy). Veren reologiset ominaisuudet ovat tärkeitä (viskositeetti, aggregaatiokyky muotoiltuja elementtejä veri jne.) ja perfuusiopaineen arvo, joka määritellään keskimääräisen verenpaineen ja keskimääräisen kallonsisäisen paineen väliseksi eroksi. Aivojen perfuusiopaineen kriittinen taso on 40 mmHg; tämän tason alapuolella aivoverenkierto heikkenee ja pysähtyy.
Akuutissa verenkiertohäiriössä Olen joku tietty vyöhyke aivoissa, jälkimmäinen pystyy väliaikaisesti kompensoimaan paikallista iskemiaa autoregulaatiomekanismien ja lisääntyneen verenkierron kautta. Aivojen verenvirtauksen heikkeneminen edelleen johtaa kuitenkin autoregulaation häiriintymiseen ja aineenvaihduntahäiriöiden kehittymiseen. On todettu, että aivojen O2- ja glukoosinkulutusprosessit kulkevat rinnakkain. Glukoosi on ainoa energianlähde, jota tarvitaan normaaliin virtaukseen aineenvaihduntaprosesseja, koska useimmat niistä ovat energiariippuvaisia: proteiinien synteesi, monet välittäjäaineet, välittäjäaineen sitoutuminen reseptoriin, impulssin välitys, ionien vaihto plasmakalvon läpi jne. Ensimmäinen reaktio aivojen hypoksiaan tapahtuu proteiinisynteesin estymisen muodossa. Proteiini- ja RNA-synteesi etenee aktiivisemmin aivokuoressa ja pikkuaivoissa. Glukoosin aineenvaihdunta etenee yleensä aerobisen reitin vallitsevana, jolloin saadaan suurempi määrä korkeaenergisiä yhdisteitä (36 ATP-molekyyliä yhdestä glukoosimolekyylistä). Lisääntyvä hypoksia johtaa anaerobisen glykolyysin vallitsevaan määrään, mikä on energisesti epäsuotuisampaa (2 ATP-molekyylejä 1 glukoosimolekyylistä). Mitokondrioiden energian puutteen vuoksi oksidatiivinen fosforylaatio estyy ja maitohappoa kertyy soluun. Samalla aivokudoksen hiilidioksidipitoisuus kasvaa ja PH siirtyy happopuolelle. On maitohappoasidoosi. Seurauksena on, että iskemian painopisteessä aivoverenvirtaus vähenee, kun taas sen ympäristössä verenvirtaus lisääntyy iskeemisen alueen vahingoksi - "ylellisen perfuusion" ilmiö (Lassenin mukaan). Kasvava energiavaje näissä olosuhteissa johtaa edelleen energiariippuvaisten prosessien häiriintymiseen. Mene anaerobinen glykolyysi johtaa Krebsin kierrossa käyttämättömän alfa-ketoglutaarihapon pitoisuuden lisääntymiseen aminohappoglutamaatiksi, jolla on myös kiihottavan välittäjän ominaisuuksia (Swanson et al., 1994) Lisäksi lisääntyvä maitohappoasidoosi estää glutamaatin takaisinoton . Siten eksitatorinen välittäjäaine kerääntyy solujen väliseen tilaan, mikä johtaa "glutamaatin eksitotoksisuuden" kehittymiseen, ts. solujen virittäminen glutamaatilla. Maitohappoasidoosi yhdistettynä lisääntyvään hypoksiaan aiheuttaa häiriön elektrolyyttitasapaino hermo- ja gliasolut: K + -ionien vapautuminen solusta solunulkoiseen tilaan ja Na + - ja Ca ++ -ionien liikkuminen soluun, mikä vaimentaa hermosolujen kiihottumista ja vähentää niiden kykyä johtaa hermoimpulsseja.
Jännittäviä aminohappoja(glutamaatti, aspartaatti) vaikuttavat N-metyyli-D-aspartaatin (NMDA-reseptorien) hermosolujen reseptoreihin, jotka säätelevät kalsiumkanavia. Niiden yliviritys johtaa ionien "shokkiin". kalsiumkanavat ja ylimääräinen ylimääräinen Ca++-ionien virtaus solujenvälisestä tilasta hermosoluihin ja sen kerääntyminen niihin.
Norepinefriini, jonka vapautuminen hypoksian aikana lisääntyy aluksi jyrkästi, aktivoi adenylatskylaasijärjestelmän, joka stimuloi AMP:n muodostumista, mikä lisää energiavajetta ja johtaa Ca ++ -ionien lisääntymiseen hermosoluissa.
Liiallinen solunsisäinen Ca++-ionien kertyminen johtaa solunsisäisten entsyymien: lipaasin, proteaasin, endonukleaasin, fosfolipaasin, aktivoitumiseen ja katabolisten prosessien yleistymiseen hermosolussa. Fosfolipaasien vaikutuksesta fosfolipidikompleksit hajoavat mitokondrioiden kalvoissa (fosfolipaasi A2), solunsisäisissä organelleissa (lysosomeissa) ja ulkokalvossa. Niiden hajoaminen tehostaa lipidiperoksidaatiota (LPO). Lipidiperoksidoinnin lopputuotteet ovat: malondialdehydi, tyydyttymätön rasvahappo(erityisesti arakidoni) ja vapaat radikaalit O2. Hajoamisen lopputuotteet arakidonihappo: tromboksaani A2 jne., hydroperoksidit, leukotrieenit. Tromboksaani A2 ja muut aiheuttavat aivoverisuonten kouristuksia, lisäävät verihiutaleiden aggregaatiota ja koagulaatiomuutoksia hemostaasissa. Leukotrieneillä on vasoaktiivisia ominaisuuksia. Mikrovaskulaariset häiriöt johtavat iskemian lisääntymiseen iskeemisellä alueella. Vapaa radikaali O2 on molekyyli tai atomi, jonka ulkoradalla on pariton elektroni, joka määrää sen aggressiivisuuden muuttaa solukalvomolekyylejä vapaiksi radikaaleiksi, ts. tarjoavat itseään ylläpitävän lumivyöryreaktion. Lipidiperoksidaatioprosessien aktivointia helpottaa myös antioksidanttijärjestelmän nopea ehtyminen, jonka entsyymit estävät peroksidien muodostumista ja vapaat radikaalit ja varmistaa niiden tuhoaminen. Lisäksi iskeemisessä fokuksessa aineiden pitoisuus vähenee: alfa-tokoferoli, askorbiinihappo, pelkistetty glutamaatti, joka sitoo LPO-lopputuotteita. Hydroperoksidien kerääntyminen johtaa hydroksihappojen muodostumiseen ja oksidatiivisen stressin kehittymiseen.
Hypoksian lisääntyessä aktivoidut mikrogliasolut syntetisoivat potentiaalisesti neurotoksisia tekijöitä: proinflammatorisia sytokiineja (interleukiinit 1,6,8), tuumorinekroositekijöitä, glutamaatti-NMDA-reseptorikompleksin ligandeja, proteaaseja, superoksidianioneja jne. NMDA-reseptorien viritys johtaa NO-syntetaasi, joka osallistuu typpioksidin muodostumiseen arginiinista. Typpioksidin kompleksi superoksidianionin kanssa auttaa vähentämään neutrofiinien tuotantoa. Neutrofiinit ovat sääteleviä proteiineja hermokudosta syntetisoituu sen soluissa (neuronit ja glia), jotka toimivat paikallisesti - vapautumiskohdassa ja indusoivat dendriittien haarautumista ja aksonien kasvua. Näitä ovat: hermokasvutekijä, aivojen kasvutekijä, neutrofiini-3 jne. Tulehduskiputekijät (interleukiinit 4,10) ja neutrofiinit estävät neurotoksisten tekijöiden - lipidien lopputuotteiden - vahingollisen vaikutuksen hermo- ja gliasolujen ultrarakenteeseen peroksidaatio. Fosfolipidikompleksin tuhoutuminen hermosolut johtaa vasta-aineiden tuotantoon niitä vastaan. Anti-inflammatoristen ja vasoaktiivisten aineiden vapautuminen iskeemisestä aivokudoksesta johtaa neurospesifisten proteiinien tunkeutumiseen vereen, mikä johtaa autoimmuunireaktion kehittymiseen ja hermokudoksen vasta-aineiden tuotantoon.
Kasvavan energian puutteen olosuhteissa tapahtuu edelleen RNA:n, proteiinien, fosfolipidien ja välittäjäaineiden synteesin estymistä. Välittäjäaineiden synteesin estyminen häiritsee hermosolujen välisiä yhteyksiä ja syventää niiden aineenvaihduntahäiriöitä. Proteiinisynteesin väheneminen iskeemisessä fokuksessa johtaa solukuolemageenien ilmentymiseen ja laukaisee geneettisesti ohjelmoidun solukuolemamekanismin - apoptoosin, jossa solu hajoaa osiksi apoptoottisten kappaleiden muodossa, jotka erottuvat kalvorakkuloiksi, jotka ne imeytyvät viereisiin soluihin ja/tai makrofagiin. SISÄÄN patologinen prosessi gliasolut ovat mukana nopeammin ja suuremmassa määrin, aivohermosolut ovat mukana hitaammin ja vähemmän merkittävästi (Pulsinelli, 1995). Tässä iskemian vaiheessa aineenvaihduntahäiriöt ovat palautuvia.
Veren virtaustilavuus on 10-15 ml / 100 g aivokudosta 1 minuutissa. on kriittinen kynnys, jonka ylittäminen peruuttamattomia muutoksia– nekroosi (Hossman, 1994), johon liittyy solusisällön vapautuminen solujen väliseen tilaan ja tulehdusreaktion kehittyminen.
Akuutti puute aivoverenkiertoa VBS:ssä pidetään ohimenevä häiriö aivoverenkiertoa tai ohimenevää iskeeminen kohtaus(TIA) VBS:ssä. Sille on ominaista fokusaalisten neurologisten oireiden akuutti puhkeaminen, yleensä ilman aivo-oireita (harvemmin niiden lievän vaikeusasteen taustalla), mikä johtuu lyhytaikaisesta paikallisesta aivoiskemiasta. Fokaaliset neurologiset oireet kestävät useista minuuteista (yleensä 5-20 minuuttia) useisiin tunteihin (harvemmin jopa 24) ja päättyvät täysi palautuminen toimintahäiriöitä 24 tunnin sisällä. Kroonista aivoverenkierron vajaatoimintaa VBS:ssä tarkastellaan discirculatorisessa enkefalopatiassa. Aivokudoksen iskeeminen prosessi dyscirculatorisessa enkefalopatiassa on kuitenkin peruuttamaton, ja siihen liittyy nekroosin kehittyminen (eli infarktit valkoisessa aineessa ja tyviganglioissa, harvemmin talamuksessa, ponsissa) ja tulehdusreaktio (spongioosi, astrosyytit, myeliinin hajoaminen aksiaalisten sylinterien osittaisella hajoamisella), esiintyy pääasiassa perivaskulaarisesti. Samaan aikaan TT ja MRI paljastavat infarkteja valkoisessa aineessa ja aivokuoren solmuissa ja merkkejä kallonsisäinen hypertensio: aivojen kammioiden laajeneminen (suuremmassa määrin sivukammioiden etu-, harvemmin takasarvet, joiden ympärillä esiintyy "leukoareoosia" tiheyden vähenemisen vuoksi valkea aine) tai aivokuoren surkastuminen aivopuoliskon subaraknoidisten tilojen laajentuessa. Samasta syystä krooninen verisuoni aivojen vajaatoiminta valtimoissa IBS:ää ei voida pitää pienenä iskeemisenä aivohalvauksena, ts. lakunaarinen infarkti. Tämä mahdollistaa TIA:n ja CNMC:n eristämisen SBS:ssä erityinen muoto
verisuonten patologia aivot - vertebrobasilaarinen vajaatoiminta (VBI). VBI:n iskeeminen prosessi on palautuva, ja CT ja MRI eivät yleensä paljasta morfologisia muutoksia.
VBN:n alkuperämekanismissa merkittävämpiä ovat aterotromboottinen tekijä ja hemodynaaminen, "subklaviavarasto", vähemmän merkittäviä: emboliatekijä, angiospasmi ja muutokset reologiset ominaisuudet veri (hyperlipidemia, hyperfibrinemia, polysytemia jne.).
VBN:n kehittämiseen (merkittävyysasteen mukaan) ovat:
VBS:n valtimoiden tukkivat ja ahtauttavat leesiot (erityisesti nikamavaltimoiden ahtauma ja primaarinen tromboosi);
1) nikamavaltimoiden muodonmuutos;
2) nikamavaltimoiden ekstravasaalinen puristus.
Tukkeumat kehittyvät useammin tromboosin tyypin mukaan, harvemmin embolia. Tukosten pääasiallinen syy on ateroskleroosi. Ateroskleroosin aiheuttamat ateroskleroottiset plakit sijaitsevat useammin nikamavaltimoiden aukoissa, tyvivaltimon haarautumisalueella ja niiden haarojen aukoissa. Hajoavat, ateroskleroottiset plakit aiheuttavat tromboosia. Trombi irronnut ateroskleroottinen plakki, tukkii näiden valtimoiden distaaliset haarat. Toiseksi tärkein on hypertensio. Sillä on kaksinkertainen rooli: ensinnäkin se edistää ateroskleroottisten plakkien muodostumista ja kehittymistä pienten tunkeutuvien valtimoiden suussa ja niiden emboliaa (mitä näiden valtimoiden ominaisuudet helpottavat) ja toiseksi se aiheuttaa näiden verisuonten patologista mutkaisuutta, verisuonen seinämän muuttaminen. Parietaaliset trombit ovat vähemmän tärkeitä verisuonitulehduksissa: epäspesifinen aortotulehdus (tai pulssiton sairaus tai Takayasun tauti) ja sekundaariset ilmenemismuodot tuberkuloosissa, SLE:ssä, syfilisissä, AIDSissa jne. Harvoin nikamavaltimoissa olevat embolit voivat joutua ateromatoosista plakista tai kasvillisuuksista sydänläppien sairauksissa. sydämet, vielä harvemmin suonista alaraajoissa Ja sisäelimet klo synnynnäinen patologia sydän (foramen ovale ei sulkeudu).
Terävä pään kallistus taaksepäin nikamavaltimo voi olla kuristunut takareuna iso foramen magnum. Kun nikamavaltimon suu siirtyy sivusuunnassa, pään kääntäminen voi johtaa nikamavaltimon puristumiseen, usein yhdessä subclavian valtimon kanssa.
Selkävaltimo voi olla pitkänomainen ja siinä voi olla "C"- ja "S"-muotoinen kulku, se voi olla silmukan muotoinen tai siinä voi olla mutkia ja mutkaisuutta. Patologia voi olla synnynnäistä ja hankittua (hypertensiota, ikään liittyviä muutoksia).
Kohdunkaulan osteokondroosi voi aiheuttaa nikamavaltimon puristumista johtuen uncovertebral-nivelten lateraalisten ja posterolateraalisten osteofyyttien tunkeutumisesta sen kanavaan, samoin kuin kouristelevan scalenus-lihaksen (scalenus-oireyhtymä) osastolla ennen kuin se tulee luukanavaan. Paritettu nikamien väliset nivelet, muodostavat taka seinä nikamavaltimon kanavat tuodaan kanavaan Kovacin mukaisilla subluksaatioilla (luisuminen nikaman edessä) lihas- ja nivel-nivellaitteiston huonontumisen tai kaularangan vamman, nivelrikon ja deformoivan spondylartroosin vuoksi, nivelreuma, Bechterew'n tauti. Erityisen usein nikamavaltimon puristus kohdistuu kraniovertebral-liitoksen poikkeavuuksiin. Tämä on Kimmerlen anomalia; epänormaali luukanava nikamavaltimon leveän ja matalan uran sijaan atlasen lateraalisen massan selkäpuolella; atlas assimilaatio (CI), ts. fuusio pohjan kanssa takaraivoluun; epistrofian odontoidisen prosessin epäsymmetria tai korkea sijainti (CII), basilaarinen jäljennös, ts. foramen magnumin hypoplastisten reunojen, atlanto-okcipitaalisten nivelten ja Blumenbach clivuksen distaalisten osien suppilomainen painauma kallononteloon, ja jälkimmäinen usein yhdistettynä CI- ja CII-nikamien poikkeavuuksiin; Arnold-Chiarin poikkeama, ts. pikkuaivojen risojen laskeutuminen foramen magnumin kautta selkäydinkanavan yläosiin. Nikamavaltimoiden pitkäaikainen puristus edistää ateroskleroottisten plakkien muodostumista ja kasvua.
Kliininen kuva
Kliininen kuva määritetään vertebrobasilaarisen altaan valtimoiden vaurion paikka ja aste, yleiskunto hemodynamiikka, verenpainetaso, sivuliikkeen tila ja ilmenee ohimenevänä fokaalina neurologiset häiriöt useita (vähintään kaksi) eri osastoja aivot, VBS:n syöttämät. Erityisen merkittäviä ovat huimaus, ataksia ja näköhäiriöt (Hutschinsonin, 1968 mukaan). Huimauskohtaus on usein ensimmäinen VBI:n oire, johon usein liittyy pahoinvointia ja oksentelua. Huimauksen syy on: labyrintin, vestibulaarisen hermon ja/tai vartalon iskemia. Kahdessa ensimmäisessä tapauksessa huimaus on systeemistä: kohteen pyörimistyypistä riippuen vaakasuuntaisen tai pyörivän nystagmin esiintyminen, johon usein liittyy kuulon heikkeneminen; toisessa - ei-systeeminen, jota pahentaa pään kääntäminen pienimuotoisella vaakasuuntaisella nystagmuksella, johon liittyy dysfonia ja dysartria. Okcipitaalisen aivokuoren iskemiassa esiintyy näköhäiriöitä: yksinkertaisia fotopsioita (kipinöiden, tähtien jne. vilkkuminen), visuaalisia hallusinaatioita, näkökentän vikoja homonyymisen hemianopian muodossa, useammin ylemmän neljänneksen tyypissä. Aivorungon mesenkefaalisen osan ohimenevä iskemia ilmenee silmän motorisista häiriöistä diplopian, pareesin muodossa silmän motoriset lihakset, lyhytaikainen katseen pareesi (pysty- tai vaakasuuntainen), johon liittyy lähentymispareesi, lievä karsastus, silmäluomien ptoosi. Iskemia nousevien RF-järjestelmien alueella voi aiheuttaa tajunnan menetyksen. Siihen liittyy yleensä varren oireita: kaksoisnäkö, huimaus, nystagmus, dysartria, kasvojen puutuminen, ataksia tai hemianopia. Alemman oliivin ja RF:n ohimenevä iskemia voi aiheuttaa äkillisen kaatumiskohtauksen, joka johtuu jalkojen kahdenvälisestä heikkoudesta ja liikkumattomuudesta. Hyökkäystä, jossa äkillinen asentoäänen lasku ilman tajunnan menetystä, kutsutaan pudotushyökkäykseksi. VBN:llä potilas ei voi heti nousta hyökkäyksen jälkeen, vaikka hän ei loukkaantunutkaan. Mediobasaalisten alueiden ohimenevä iskemia temporaaliset lohkot mukana globaalin muistinmenetyksen kehittyminen - lyhytaikainen menetys RAM-muisti. Tänä aikana potilaat eivät ole aivan riittäviä, he menettävät käyttäytymissuunnitelmansa, he ilmaisevat epämääräisesti ajatuksensa. Muutaman tunnin kuluttua ne osoittavat ohimenevää muistinmenetystä tietyn ajan. Ohimenevä pikkuaivojen iskemia aiheuttaa ataksiaa, useammin seisomista ja kävelyä. Usein esiintyy pareesi kasvojen lihakset perifeerinen tyyppi (koko kasvojen puolisko). Herkkyyshäiriöt: parestesia, hyper- ja hypoestesia useammin suun ympärillä, harvemmin kasvojen tai vartalon molemmilla puolilla, raajoissa missä tahansa yhdistelmässä, mukaan lukien kaikki neljä. Liikehäiriöt ilmenevät lisääntyneiden jännerefleksien, heikkouden, raajojen liikkeiden kömpelyyden muodossa missä tahansa yhdistelmässä. Erilaisten kohtausten aikana motoristen ja sensoristen häiriöiden puoli muuttuu. Käänteinen ohimenevän pareesin tyyppi havaitaan - lihasheikkous, pääasiassa käsivarren ja / tai jalan proksimaalisissa osissa, jännerefleksien muutosten pysyvämpi luonne. Toisin kuin aivohalvaukset, VBS:lle ei ole ominaista vuorottelevat vartalon oireet. Pysyvälle muodolle on ominaista myös päänsärky takaraivoalueella, joka joskus esiintyy kohtauksellisessa muodossa.
Tällä hetkellä VBI:n diagnoosissa johtavassa asemassa ovat ultraäänitutkimusmenetelmät. Doppler-ultraääni (USDG) perustuu Doppler-ilmiöön: kun äänilähde liikkuu suhteessa vastaanottimeen, sen havaitseman äänen taajuus eroaa äänilähteen taajuudesta määrällä, joka on suoraan verrannollinen suhteellisen ( lineaarinen) liike. Laite havaitsee liikkuvan veren (erytrosyyttien) ultraäänisignaalin, joka rekisteröi LSC:n (erytrosyyttien lineaarinen nopeus). Ultraäänitulosten analysoimiseksi johdetaan LSC-epäsymmetriakerroin. Se määritellään LBF-eron suhteeksi molemmissa nikamavaltimoissa pienempiin LBF-arvoihin toisessa, ja se ilmaistaan prosentteina. Normaalisti se ei ylitä 20 prosenttia. Menetelmä mahdollistaa ahtauman havaitsemisen yli 50 %:n asteella. Kaksipuolisen skannauksen avulla voit saada kuvan verisuonikerroksesta ja siinä olevan veren virtauksen ominaisuuksista. Tässä tapauksessa tutkitun suonen suuntaan lähetetty ultraäänisignaali heijastuu liikkuvista punasoluista. Lähetettyjen ja heijastuneiden ultraääniaaltojen taajuuden välinen ero on veren virtauksen lineaarinen nopeus. Pyyhkäisemällä peräkkäin verisuonten yläpuolella olevaa aluetta sensoriseen käteen kiinnitetyllä anturilla, saadaan anturin avaruudellista sijaintia koskevia tietoja, jotka ovat synkronisia Doppler-signaalin kanssa, joille suoritetaan tietokoneanalyysi ja niiden perusteella piirretään kartta tutkitusta vaskulaarisesta vyöhykkeestä - Doppler-ultraääni. Se voi olla joko harmaan sävyisiä tai värillisiä, jos laitteessa on Doppler-värikoodausohjelma.
Hieno spektrogrammi aivojen verisuonet on pulssin puoliaallon muotoinen, joka sijaitsee isolinan yläpuolella, systolisella huippulla ja diastolisella incisuralla. Muutos verenkierrossa johtaa muutokseen Doppler-spektreissä. Valtimon ahtautumisen yhteydessä stenoosialueen liikenopeus kasvaa suhteessa ahtauman asteeseen, ja siitä poistuttaessa havaitaan nopeusalueen laajeneminen ja veren osittainen käänteinen liike. Vastaavasti spektrogrammissa tämä näyttää systolisen huipun amplitudin jyrkältä kasvulta, nopeusalueen laajentumiselta, stenoosilla 75% tai enemmän, spektrikomponenttien esiintymisestä isolinan alapuolella. Täydellinen ultraäänitutkimus sisältää pääalueen spektrogrammien tallentamisen tärkeimmät alukset pää: yleiset (OSA), ulkoiset (NSA), sisäiset (ICA) kaulavaltimot, oikean ja vasemman nikamavaltimot (VA), oftalmisten (GA) ja kasvojen valtimot. Toiminnallisten puristustestien avulla on mahdollista arvioida Willis-ympyrän turvallisuutta. Näyte katsotaan positiiviseksi (eli anastomoosi toimii), jos verenvirtaus (tai rekisteröinti) lisääntyy. Ultraäänitutkimuksen avulla voit tutkia kaulavaltimoiden ja nikamavaltimoiden kallon ulkopuolisia osia ja tunnistaa niiden tukkeutuvat vauriot ja nikamavaltimoiden muodonmuutokset.
Transkraniaalinen dopplerografia (TCD tai TKDG) perustuu matalataajuisten ultraääniaaltojen käyttöön, jotka voivat tunkeutua kallon luiden ohueen osaan. Menetelmällä voidaan tutkia verenkiertoa anteriorisissa, keski- ja posteriorisissa aivo- ja tyvivaltimoissa ja arvioida kallonsisäistä hemodynamiikkaa kallonulkoisten valtimoiden okklusiivisissa leesioissa, tunnistaa angiospasmi SAH:ssa, kallonsisäisten valtimoiden okkluusiovauriot, valtimon aneurysmat, valtimoepämuodostumat, valtimo- ja verisuonihäiriöt aivojen laskimokiertoa. TKD yhdistettynä toiminnalliset testit(kompressio, ortostaattinen, nitroglyseriini, CO2 jne.) mahdollistavat aivojen hemodynamiikan ja aivojen verisuonivarantojen tilan arvioinnin. Ultraääni ja TKD-tutkimus kaksipuolinen skannaus(ja erityisesti värikaksoiskoodauksen tehostamana) mahdollistavat verisuonen seinämän eristämisen verenkierrosta, mikä mahdollistaa intima-mediakompleksin, ateroskleroottisen plakin luonteen tutkimisen ja sen embologenisuuden (homogeenisuuden) tutkimisen. matalatiheyksinen ja heterogeeninen, ja niissä vallitsevat matalan ultraäänitiheyden rakenteet). TKD-valvonta kiinnittämällä antureita päähän erityiseen kypärään mahdollistaa mikroembolien havaitsemisen aivojen verisuonissa ja sekä spektrogrammien analysoinnin että embolista tulevan äänisignaalin ("piskutus", "viheltely", "pop" tai jatkuva ääni) asia.
Siten VBN-diagnoosin tulisi sisältää ultraäänitutkimus kallonulkoisten verisuonten vaurioiden havaitsemiseksi, ja sitä on täydennettävä TCD:llä aivojen verisuonireservien tilan tutkimiseksi. Ultraääni ja TKD mahdollistavat suorittaa ja objektiivinen arviointi VBN:n hoitoon.
Bibliografia
1. Vilensky B.S. Aivohalvaus. - Pietari, 1990.
2. Hermoston sairauksien erotusdiagnoosi./ Toim. G.A. Akimova ja M.M. Sama ohje lääkäreille. - Pietari: Hippokrates, 2001.
3. Neurologinen lehti nro 3, 2001. IN JA. Skvortsova. Iskeeminen aivohalvaus: iskemian patogeneesi, terapeuttiset lähestymistavat.
4. Neurologia./ Toim. M. Samuels. Per. englannista. - M.: Harjoittelu, 1997.
5. Hermoston sairaudet./ Toim. M.N. Puzin. Opastus jatkokoulutusjärjestelmän opiskelijoille - M.: Lääketiede, 2002.
6. Troshin V.D. Verisuonisairaudet hermosto. Varhainen diagnoosi, hoito, ehkäisy. Opas lääkäreille. - N. Novgorod, 1992.
7. Troshin V.M., Kravtsov Yu.I. Lasten hermoston sairaudet. Opas lääkäreille ja opiskelijoille, v.2 - N. Novgorod: Sarpi, 1993.
8. Shtulman D.R., Levin O.S. Neurology. Käytännön lääkärin käsikirja - M.: MED press-inform, 2002.
9. Jakovlev N.A. Vertebrobasilaarinen vajaatoiminta. Vertebrobasilaarisen valtimojärjestelmän oireyhtymä - Moskova, 2001.
10. Yakhno N.N., Shtulman D.R. Hermoston sairaudet. Opas lääkäreille, v.1 - M.: Lääketiede, 2001.


