29.06.2020
आलिंद फिब्रिलेशन के एक स्थायी रूप के विकास, लक्षण और चिकित्सा की विशेषताएं। आलिंद फिब्रिलेशन: निदान और उपचार की विशेषताएं समय के अनुसार आलिंद फिब्रिलेशन के रूप
लेख प्रकाशन तिथि: 11/13/2016
लेख अद्यतन की तिथि: 06.12.2018
आलिंद फिब्रिलेशन (एएफ के रूप में संक्षिप्त) सभी हृदय ताल विकारों के बीच अतालता का सबसे आम प्रकार है।
हृदय के सही और कुशल कार्य के लिए साइनस नोड द्वारा लय निर्धारित की जाती है। यह वह क्षेत्र है जहां से हृदय को संकेत सामान्य रूप से अनुबंध के लिए निकलता है (यानी, एक आवेग उत्पन्न होता है)। एट्रियल फाइब्रिलेशन में, संकुचन (आवेग नहीं) अराजक होते हैं और एट्रियम के विभिन्न हिस्सों से आते हैं। इन संकुचनों की आवृत्ति कई सौ प्रति मिनट तक पहुंच सकती है। संकुचन की सामान्य आवृत्ति 70 से 85 बीट प्रति मिनट है। जब आवेग हृदय के निलय में जाते हैं, तो उनके संकुचन की आवृत्ति भी बढ़ जाती है, जिससे स्थिति में तेज गिरावट आती है।
पल्स चालन योजना

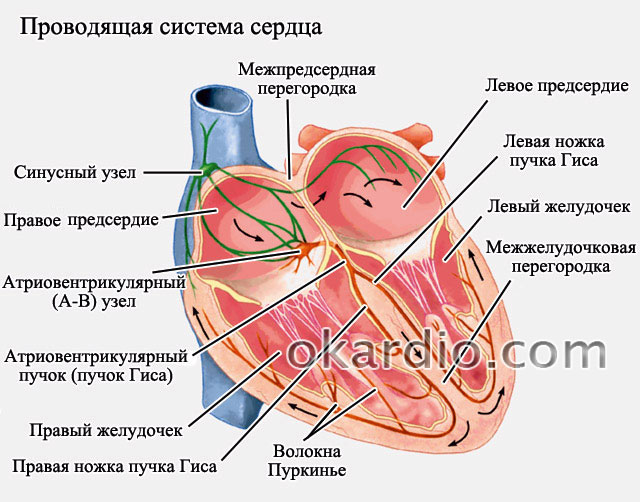
जब हृदय गति उच्च होती है (85 बीट प्रति मिनट से ऊपर), तो वे एट्रियल फाइब्रिलेशन के टैचीसिस्टोलिक रूप के बारे में बात करते हैं। यदि आवृत्ति कम है (65 - 70 बीट प्रति मिनट से नीचे), तो वे ब्रैडिसिस्टोलिक रूप की बात करते हैं। आम तौर पर, हृदय गति 70-85 बीट प्रति मिनट होनी चाहिए - इस स्थिति में, वे फिब्रिलेशन के नॉर्मोसिस्टोलिक रूप की बात करते हैं।
पुरुष महिलाओं की तुलना में अधिक बार बीमार पड़ते हैं। उम्र के साथ वायुसेना विकसित होने का खतरा बढ़ जाता है। 60 साल की उम्र में डॉक्टर के पास जाने वाले सभी लोगों में से 0.5% लोगों में यह समस्या पाई जाती है और 75 साल की उम्र के बाद हर दसवें व्यक्ति में अतालता पाई जाती है।
इस बीमारी का इलाज कार्डियोलॉजिस्ट, कार्डियक सर्जन या अतालता विशेषज्ञ द्वारा किया जाता है।
2012 के रूसी हृदय रोग विशेषज्ञों की सिफारिशों में प्रस्तुत आधिकारिक आंकड़ों के मुताबिक, एट्रियल फाइब्रिलेशन और एट्रियल फाइब्रिलेशन समान अवधारणाएं हैं।
फिब्रिलेशन खतरनाक क्यों है?
जब संकुचन अव्यवस्थित होते हैं, तो अटरिया में रक्त लंबे समय तक रहता है। इससे रक्त के थक्के बनने लगते हैं।
हृदय से बड़ी रक्त वाहिकाएं निकलती हैं, जो रक्त को मस्तिष्क, फेफड़े और सभी आंतरिक अंगों तक ले जाती हैं।
- एक बड़े फुफ्फुसीय ट्रंक के माध्यम से दाहिने आलिंद में गठित थ्रोम्बी फेफड़ों में प्रवेश करती है और आगे बढ़ती है।
- यदि बाएं आलिंद में रक्त के थक्के बनते हैं, तो महाधमनी चाप के जहाजों के माध्यम से रक्त प्रवाह के साथ वे मस्तिष्क में प्रवेश करते हैं। इससे स्ट्रोक का विकास होता है।
- एट्रियल फाइब्रिलेशन वाले मरीजों में, सेरेब्रल स्ट्रोक (तीव्र सेरेब्रोवास्कुलर दुर्घटना) विकसित करने का जोखिम ताल गड़बड़ी के बिना 6 गुना अधिक है।
 बाएं आलिंद में थ्रोम्बस के गठन से स्ट्रोक होता है
बाएं आलिंद में थ्रोम्बस के गठन से स्ट्रोक होता है पैथोलॉजी के कारण
कारणों को आमतौर पर दो बड़े समूहों में विभाजित किया जाता है:
कार्डिएक।
हृदयहीन।
शायद ही कभी, हृदय की प्रवाहकत्त्व प्रणाली के विकास में एक आनुवंशिक प्रवृत्ति और विसंगतियों के साथ, यह विकृति एक स्वतंत्र बीमारी हो सकती है। 99% मामलों में, आलिंद फिब्रिलेशन एक स्वतंत्र बीमारी या लक्षण नहीं है, लेकिन अंतर्निहित विकृति की पृष्ठभूमि के खिलाफ होता है।
1. हृदय संबंधी कारण
तालिका दिखाती है कि वायुसेना के रोगियों में हृदय रोग कितनी बार होता है:
सभी दोषों के बीच, आलिंद फिब्रिलेशन का पता अक्सर माइट्रल या मल्टीवॉल्वुलर हृदय दोष के साथ लगाया जाता है। माइट्रल वाल्व वाल्व है जो बाएं आलिंद और बाएं वेंट्रिकल को जोड़ता है। बहुकोशिकीय दोष कई वाल्वों की हार हैं: माइट्रल और (या) महाधमनी और (या) ट्राइकसपिड।
 मित्राल हृदय रोग
मित्राल हृदय रोग रोगों का संयोजन भी कारण हो सकता है। उदाहरण के लिए, हृदय दोषों को कोरोनरी हृदय रोग (कोरोनरी हृदय रोग, एनजाइना पेक्टोरिस) और धमनी उच्च रक्तचाप (उच्च रक्तचाप) के साथ जोड़ा जा सकता है।
कार्डियक सर्जरी के बाद की स्थिति एट्रियल फाइब्रिलेशन का कारण बन सकती है, क्योंकि सर्जरी के बाद निम्नलिखित हो सकते हैं:
इंट्राकार्डियक हेमोडायनामिक्स में परिवर्तन (उदाहरण के लिए, एक खराब वाल्व था - एक अच्छा लगाया गया था, जो सही ढंग से काम करना शुरू कर दिया था)।
इलेक्ट्रोलाइट असंतुलन (पोटेशियम, मैग्नीशियम, सोडियम, कैल्शियम)। इलेक्ट्रोलाइट संतुलन हृदय की कोशिकाओं को विद्युत स्थिरता प्रदान करता है
सूजन (हृदय पर टांकों के कारण)।
2. गैर-हृदय संबंधी कारण
शराब का सेवन आलिंद फिब्रिलेशन के जोखिम को प्रभावित कर सकता है। 2004 में अमेरिकी वैज्ञानिकों द्वारा किए गए एक अध्ययन में, यह दिखाया गया था कि प्रति दिन 36 ग्राम से अधिक शराब की खुराक में वृद्धि के साथ, आलिंद फिब्रिलेशन विकसित होने का जोखिम 34% बढ़ जाता है। यह भी दिलचस्प है कि इस आंकड़े से नीचे की शराब की खुराक वायुसेना के विकास को प्रभावित नहीं करती है।
वनस्पति संवहनी डाइस्टोनिया तंत्रिका तंत्र के कार्यात्मक विकारों का एक जटिल है। इस बीमारी के साथ, पैरॉक्सिस्मल अतालता अक्सर होती है (अगले ब्लॉक में अतालता के प्रकारों का विवरण है)।
एएफ का वर्गीकरण और लक्षण
एफपी को वर्गीकृत करने के लिए कई सिद्धांत हैं। अलिंद फिब्रिलेशन की अवधि के आधार पर वर्गीकरण सबसे सुविधाजनक और आम तौर पर स्वीकृत वर्गीकरण है।
* Paroxysms बरामदगी हैं जो अनायास हो सकती हैं और रुक सकती हैं (अर्थात, स्वतंत्र रूप से)। हमलों की आवृत्ति व्यक्तिगत है।
विशेषता लक्षण
सभी प्रकार के फिब्रिलेशन के समान लक्षण होते हैं। जब आलिंद फिब्रिलेशन अंतर्निहित बीमारी की पृष्ठभूमि के खिलाफ होता है, तो अक्सर रोगी निम्नलिखित शिकायतों के साथ उपस्थित होते हैं:
- पैल्पिटेशन (लगातार लय, लेकिन एक ब्रैडिसिस्टोलिक रूप के साथ, हृदय गति, इसके विपरीत, कम है - प्रति मिनट 60 बीट से कम)।
- रुकावट (हृदय का "लुप्त होती" और फिर लय का अनुसरण करता है, जो अक्सर या दुर्लभ हो सकता है)। बार-बार ताल - 80 बीट प्रति मिनट से अधिक, दुर्लभ - 65 बीट प्रति मिनट से कम)।
- सांस की तकलीफ (तेजी से और मुश्किल सांस)।
- चक्कर आना।
- कमज़ोरी।
यदि आलिंद फिब्रिलेशन लंबे समय तक मौजूद है, तो शाम तक पैरों में एडिमा विकसित हो जाती है।
निदान
आलिंद फिब्रिलेशन का निदान मुश्किल नहीं है। निदान एक ईसीजी के आधार पर स्थापित किया गया है। बरामदगी की आवृत्ति और अन्य लय गड़बड़ी के साथ संयोजन को स्पष्ट करने के लिए, एक विशेष किया जाता है (दिन के दौरान ईसीजी निगरानी)।
 इलेक्ट्रोकार्डियोग्राम पर दिल की धड़कन। बड़ा आकार देखने के लिए फोटो पर क्लिक करें
इलेक्ट्रोकार्डियोग्राम पर दिल की धड़कन। बड़ा आकार देखने के लिए फोटो पर क्लिक करें 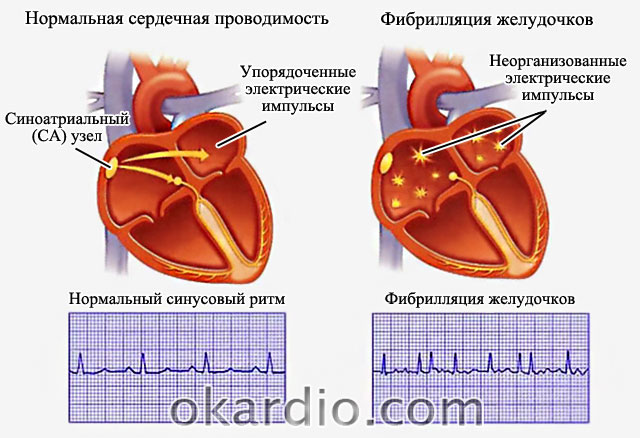 आलिंद फिब्रिलेशन का निदान करने के लिए ईसीजी का उपयोग किया जाता है
आलिंद फिब्रिलेशन का निदान करने के लिए ईसीजी का उपयोग किया जाता है आलिंद फिब्रिलेशन का उपचार
उपचार का उद्देश्य कारण को समाप्त करना और/या जटिलताओं को रोकना है। कुछ मामलों में, साइनस लय को बहाल करना संभव है, अर्थात, फाइब्रिलेशन को ठीक करना, लेकिन यह भी होता है कि लय को बहाल नहीं किया जा सकता है - इस मामले में, दिल के काम को सामान्य करना और बनाए रखना महत्वपूर्ण है, ताकि इसे रोका जा सके जटिलताओं का विकास।
AF का सफलतापूर्वक इलाज करने के लिए, आपको चाहिए: उस कारण को समाप्त करें जिसके कारण लय गड़बड़ी हुई, दिल के आकार और झिलमिलाहट की अवधि को जानें।
उपचार के एक या दूसरे तरीके को चुनते समय, लक्ष्य पहले निर्धारित किया जाता है (रोगी की विशिष्ट स्थिति के आधार पर)। यह बहुत महत्वपूर्ण है, क्योंकि रणनीति और उपायों का एक सेट इस पर निर्भर करेगा।
प्रारंभ में, डॉक्टर दवा लिखते हैं, अप्रभावीता के मामले में - विद्युत आवेग चिकित्सा।
जब ड्रग थेरेपी, इलेक्ट्रोपल्स, मदद नहीं करती है, तो डॉक्टर सलाह देते हैं (रेडियो तरंगों के साथ विशेष उपचार)।
चिकित्सा उपचार
अगर लय बहाल हो पाती है तो डॉक्टर इसके लिए हर संभव प्रयास करेंगे।
वायुसेना के इलाज के लिए उपयोग की जाने वाली दवाएं तालिका में प्रस्तुत की जाती हैं। इन सिफारिशों को आम तौर पर आलिंद फिब्रिलेशन की राहत के लिए स्वीकार किया जाता है।
इलेक्ट्रोपल्स थेरेपी
कभी-कभी दवाओं (अंतःशिरा या गोलियों) के साथ उपचार अप्रभावी हो जाता है और लय को बहाल नहीं किया जा सकता है। ऐसी स्थिति में, इलेक्ट्रोपल्स थेरेपी की जाती है - यह हृदय की मांसपेशियों को विद्युत प्रवाह के निर्वहन से प्रभावित करने की एक विधि है।
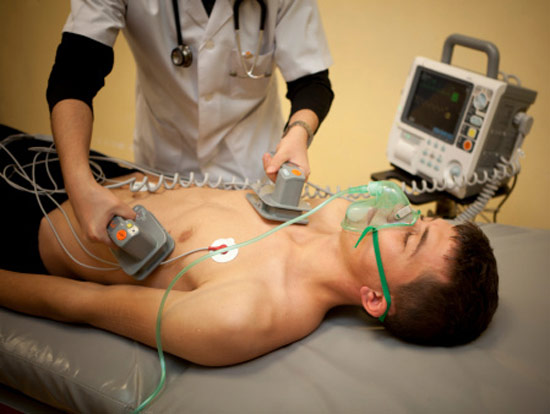 इलेक्ट्रोपल्स थेरेपी
इलेक्ट्रोपल्स थेरेपी बाहरी और आंतरिक तरीके हैं:
बाहरी त्वचा और छाती के माध्यम से किया जाता है। इस विधि को कभी-कभी हृत्तालवर्धन कहा जाता है। अगर समय पर इलाज शुरू कर दिया जाए तो 90% मामलों में एट्रियल फाइब्रिलेशन बंद हो जाता है। कार्डियक सर्जरी अस्पतालों में, कार्डियोवर्सन बहुत प्रभावी होता है और अक्सर पैरॉक्सिस्मल अतालता के लिए उपयोग किया जाता है।
आंतरिक। गर्दन की बड़ी नसों के माध्यम से या कॉलरबोन के क्षेत्र में एक पतली ट्यूब (कैथेटर) हृदय की गुहा में डाली जाती है। इस ट्यूब (वायरिंग के समान) के माध्यम से एक इलेक्ट्रोड पारित किया जाता है। प्रक्रिया ऑपरेटिंग रूम में होती है, जहां, रेडियोग्राफी के नियंत्रण में, डॉक्टर मॉनिटर पर दृष्टिगत रूप से मूल्यांकन कर सकते हैं कि कैसे ठीक से इलेक्ट्रोड को उन्मुख और स्थापित किया जाए।
फिर, चित्र में दिखाए गए विशेष उपकरणों की सहायता से, एक डिस्चार्ज लगाया जाता है और वे स्क्रीन को देखते हैं। स्क्रीन पर, डॉक्टर ताल की प्रकृति (साइनस ताल ठीक हो गया है या नहीं) निर्धारित कर सकता है। लगातार आलिंद फिब्रिलेशन सबसे आम मामला है जब डॉक्टर इस तकनीक का उपयोग करते हैं।
आरएफ पृथक्करण
जब सभी तरीके अप्रभावी होते हैं, और आलिंद फिब्रिलेशन रोगी के जीवन को काफी खराब कर देता है, तो फोकस को खत्म करने की सिफारिश की जाती है (जो हृदय को गलत ताल सेट करता है) जो संकुचन की बढ़ी हुई आवृत्ति के लिए जिम्मेदार है - रेडियोफ्रीक्वेंसी एब्लेशन (RFA) - रेडियो तरंगों से इलाज
 आरएफ पृथक्करण
आरएफ पृथक्करण फोकस खत्म होने के बाद रिदम दुर्लभ हो सकता है। इसलिए, RFA को एक कृत्रिम पेसमेकर - एक पेसमेकर (हृदय गुहा में एक छोटा इलेक्ट्रोड) के आरोपण के साथ जोड़ा जा सकता है। इलेक्ट्रोड के माध्यम से हृदय की लय एक पेसमेकर द्वारा निर्धारित की जाएगी, जो कॉलरबोन के क्षेत्र में त्वचा के नीचे स्थापित होती है।
यह तरीका कितना कारगर है? यदि पैरॉक्सिस्मल एएफ वाले रोगी पर आरएफए किया गया था, तो वर्ष के दौरान 64-86% रोगियों में साइनस ताल बनाए रखा जाता है (2012 डेटा)। यदि एक स्थायी रूप था, तो आलिंद फिब्रिलेशन आधे मामलों में वापस आ जाता है।
साइनस ताल को बहाल करना हमेशा संभव क्यों नहीं होता है?
साइनस लय को बहाल करने में सक्षम नहीं होने का मुख्य कारण हृदय और बाएं आलिंद का आकार है।
यदि, हृदय के अल्ट्रासाउंड के अनुसार, बाएं आलिंद का आकार 5.2 सेमी तक है, तो 95% में साइनस ताल की बहाली संभव है। यह अतालताविज्ञानी और हृदय रोग विशेषज्ञों द्वारा उनके प्रकाशनों में बताया गया है।
जब बाएं आलिंद का आकार 6 सेमी से अधिक होता है, तो साइनस ताल की बहाली असंभव होती है।
 दिल के अल्ट्रासाउंड से पता चलता है कि बाएं आलिंद का आकार 6 सेमी से अधिक है
दिल के अल्ट्रासाउंड से पता चलता है कि बाएं आलिंद का आकार 6 सेमी से अधिक है ऐसा क्यों हो रहा है? जब दिल का यह हिस्सा खिंचता है, तो इसमें कुछ अपरिवर्तनीय परिवर्तन होते हैं: फाइब्रोसिस, मायोकार्डियल फाइबर का अध: पतन। इस तरह के एक मायोकार्डियम (हृदय की मांसपेशियों की परत) न केवल सेकंड के लिए साइनस ताल बनाए रखने में असमर्थ है, बल्कि हृदय रोग विशेषज्ञों के अनुसार, ऐसा नहीं करना चाहिए।
पूर्वानुमान
यदि एएफ का समय पर निदान किया जाता है, और रोगी डॉक्टर की सभी सिफारिशों का अनुपालन करता है, तो साइनस लय को बहाल करने की संभावना अधिक होती है - 95% से अधिक। हम उन स्थितियों के बारे में बात कर रहे हैं जहां बाएं आलिंद का आकार 5.2 सेमी से अधिक नहीं है, और रोगी को एक नया निदान अतालता या आलिंद फिब्रिलेशन का पैरॉक्सिस्म है।
साइनस रिदम, जिसे लगातार रूप वाले रोगियों में RFA के बाद बहाल किया जा सकता है, 50% मामलों में एक वर्ष तक बना रहता है (उन सभी रोगियों में जिनकी सर्जरी हुई है)।
यदि अतालता कई वर्षों से मौजूद है, उदाहरण के लिए, 5 वर्ष से अधिक, और हृदय का "बड़ा" आकार है, तो डॉक्टरों की सिफारिशें दवा उपचार हैं जो ऐसे हृदय के काम में मदद करेंगी। लय को बहाल नहीं किया जा सकता है।
यदि अनुशंसित उपचार का पालन किया जाता है तो वायुसेना के रोगियों के जीवन की गुणवत्ता में सुधार किया जा सकता है।
यदि कारण शराब और धूम्रपान है, तो यह इन कारकों को समाप्त करने के लिए पर्याप्त है ताकि लय सामान्य हो जाए।
सबसे आम ताल विकारों में से एक एट्रियल फाइब्रिलेशन है, विशेष रूप से, एट्रियल फाइब्रिलेशन (एएफ)।
इस तथ्य के बावजूद कि कई रोगी कई वर्षों तक इस स्थिति के साथ रहते हैं और किसी भी व्यक्तिपरक संवेदना का अनुभव नहीं करते हैं, यह टैचीफॉर्म फाइब्रिलेशन और थ्रोम्बोम्बोलिक सिंड्रोम जैसी गंभीर जटिलताओं को भड़का सकता है।
रोग उपचार योग्य है, अतालतारोधी दवाओं के कई वर्ग विकसित किए गए हैं जो निरंतर उपयोग और अचानक हमले से तेजी से राहत के लिए उपयुक्त हैं।
एट्रियल फाइब्रिलेशन को एट्रियल मायोकार्डियल फाइबर के अनियंत्रित उत्तेजना कहा जाता है। 350 से 600 प्रति मिनट की आवृत्ति के साथ. इस मामले में, कोई पूर्ण आलिंद संकुचन नहीं है।
एट्रियोवेंट्रिकुलर जंक्शन सामान्य रूप से अत्यधिक एट्रियल गतिविधि को अवरुद्ध करता है और वेंट्रिकल्स को सामान्य संख्या में आवेग देता है। हालाँकि, कभी-कभी होता है वेंट्रिकल्स का तेजी से संकुचनटैचीकार्डिया के रूप में माना जाता है।
वायुसेना के रोगजनन में, मुख्य भूमिका माइक्रो-री-एंट्री तंत्र को सौंपी जाती है। रोग का टेचीफॉर्म कार्डियक आउटपुट को काफी कम कर देता है, जिससे छोटे और बड़े हलकों में संचार विफलता हो जाती है।
आलिंद फिब्रिलेशन खतरनाक क्यों है? आलिंद संकुचन की अनियमितता रक्त के थक्कों के गठन के लिए खतरनाक, विशेष रूप से अलिंद में, और उनका पृथक्करण।
प्रसार
आलिंद फिब्रिलेशन की व्यापकता 0.4% है। 40 वर्ष से कम आयु के समूह में, यह आंकड़ा 0.1% है, 60 वर्ष से अधिक - 4% तक.
यह ज्ञात है कि 75 वर्ष से अधिक आयु के रोगियों में वायुसेना का पता लगाने की संभावना 9% तक होती है। आंकड़ों के अनुसार, महिलाओं की तुलना में पुरुषों में यह बीमारी डेढ़ गुना अधिक होती है।
रोग का आधार आलिंद संरचनाओं में उत्तेजना के पुन: प्रवेश का तंत्र है। यह मायोकार्डियम की विषमता, सूजन संबंधी बीमारियों, फाइब्रोसिस, स्ट्रेचिंग, पिछले दिल के दौरे के कारण होता है।
पैथोलॉजिकल सब्सट्रेट सामान्य रूप से आवेग का संचालन नहीं कर सकतामायोकार्डियम के असमान संकुचन के कारण। अतालता हृदय के कक्षों के विस्तार और कार्य की अपर्याप्तता को भड़काती है।
प्रजातियों, चरणों का वर्गीकरण और अंतर
क्लिनिकल कोर्स के अनुसार, पांच प्रकार के आलिंद फिब्रिलेशन को प्रतिष्ठित किया जाता है। वे उपस्थिति, नैदानिक पाठ्यक्रम, चिकित्सीय प्रभावों के प्रति संवेदनशीलता की विशेषताओं से प्रतिष्ठित हैं।

- सबसे पहले पहचाना गया रूपजीवन में आलिंद फिब्रिलेशन की पहली घटना की विशेषता है। यह लक्षणों की अवधि और गंभीरता की परवाह किए बिना निर्धारित किया जाता है।
- पैरॉक्सिस्मल फाइब्रिलेशन के साथअवधि 7 दिनों तक सीमित है। एपिसोड अगले दो दिनों में सबसे अधिक बार अपने आप रुक जाता है।
- स्थायी रूप 7 दिनों के भीतर अनायास समाप्त नहीं होता है, चिकित्सा उपचार या विद्युत आवेग कार्डियोवर्जन की आवश्यकता होती है।
- लंबे समय तक लगातार फिब्रिलेशनएक वर्ष से अधिक की बीमारी की अवधि और ताल सुधार की चुनी हुई विधि के साथ निदान किया गया।
- स्थायी रूपइस तथ्य की विशेषता है कि साइनस लय को बहाल करने के प्रयास असफल रहे, और एएफ को बचाने का निर्णय लिया गया।
वेंट्रिकुलर संकुचन की आवृत्ति के अनुसार, आलिंद फिब्रिलेशन के तीन रूप प्रतिष्ठित हैं:
- ब्रैडीसिस्टोलिकजिस पर हृदय गति 60 प्रति मिनट से कम हो;
- पर नॉर्मोसिस्टोलिकसामान्य सीमा के भीतर संकुचन की संख्या;
- tachysystolic 80 प्रति मिनट की आवृत्ति द्वारा विशेषता।
कारण और जोखिम कारक
गैर-हृदय रोग, जन्मजात रोग संबंधी सिंड्रोम सहित अतालता की घटना में कई कारण योगदान कर सकते हैं। इसके अलावा, कार्यात्मक तंत्र और वंशानुगत प्रवृत्ति संभव है।
कारणों को निम्नलिखित समूहों में विभाजित किया गया है:
- चंचल कारण: कम रक्त पोटेशियम, लाल रक्त कोशिकाओं में कम हीमोग्लोबिन, ओपन हार्ट सर्जरी;
- लंबे समय से अभिनय: उच्च रक्तचाप, इस्केमिक हृदय रोग, हृदय और वाल्व दोष, कार्डियोमायोपैथी, एमाइलॉयडोसिस और हृदय के हेमोक्रोमैटोसिस, मांसपेशियों की झिल्ली और पेरिकार्डियम की सूजन संबंधी बीमारियां, वाल्वुलर संरचनाएं, मायक्सोमा, वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम;
- कैटेकोलामाइन आश्रित फाइब्रिलेशन: भावनात्मक अधिभार भड़काने, मजबूत कॉफी और शराब पीने;
- वेगस से प्रेरित: कम हृदय गति की पृष्ठभूमि के खिलाफ होता है, अक्सर रात में;
- आनुवंशिक रूप.
युवा लोगों में जोखिम कारक बुरी आदतों की लत, कैफीनयुक्त पेय और शराब, ड्रग्स का अत्यधिक सेवन, पुराने रोगियों में - मायोकार्डियल इन्फ्रक्शन, दीर्घकालिक धमनी उच्च रक्तचाप का इतिहास, जन्मजात हृदय रोगों की उपस्थिति है।
लक्षण और संकेत
रोग का क्लिनिक 70% मामलों में मनाया जाता है। यह अपर्याप्त रक्त आपूर्ति के कारण होता है, जो चक्कर आना, सामान्य कमजोरी के साथ होता है।

टैकीफॉर्मआलिंद फिब्रिलेशन एक तेज़ दिल की धड़कन और नाड़ी, दिल के काम में रुकावट की भावना और भय की विशेषता है। जब अटरिया में थ्रोम्बोटिक द्रव्यमान होता है, तो थ्रोम्बोम्बोलिक साइडर होता है।
दाएं आलिंद से एक थ्रोम्बस क्रमशः दाएं वेंट्रिकल और फुफ्फुसीय ट्रंक में प्रवेश करता है, फेफड़ों को खिलाने वाले जहाजों में प्रवेश करता है। एक बड़े पोत की रुकावट सांस की तकलीफ और सांस लेने में कठिनाई होती है.
बाएं आलिंद से, प्रणालीगत संचलन के माध्यम से एक थ्रोम्बस मस्तिष्क सहित किसी भी अंग में प्रवेश कर सकता है (इस मामले में एक स्ट्रोक क्लिनिक होगा), निचले अंग (आंतरायिक अकड़न और तीव्र घनास्त्रता)।
पारॉक्सिस्मल रूपअचानक शुरुआत, सांस की तकलीफ, आंतरायिक दिल की धड़कन, अनियमित दिल की धड़कन, सीने में दर्द की विशेषता है। मरीजों को हवा की तीव्र कमी की शिकायत होती है।
अक्सर चक्कर आना, कमजोरी का अहसास होता है। कभी-कभी बेहोशी के दौरे पड़ते हैं।
एक स्थिर या लगातार रूप के साथकोई भी शारीरिक गतिविधि करते समय लक्षण (असामान्य दिल की धड़कन महसूस होना) होते हैं या बिगड़ जाते हैं। नैदानिक तस्वीर सांस की गंभीर कमी के साथ है।
आलिंद फिब्रिलेशन और इसके उन्मूलन की रणनीति के बारे में अधिक जानकारी के लिए, डॉक्टर के साथ वीडियो देखें:
क्लिनिकल और इंस्ट्रूमेंटल रिसर्च
परीक्षा और श्रवण पर, अनियमित नाड़ी और हृदय गति. हृदय गति और नाड़ी के बीच का अंतर निर्धारित किया जाता है। रोग के एटियलजि को स्थापित करने के लिए प्रयोगशाला परीक्षण आवश्यक हैं।
विधि द्वारा निदान की पुष्टि की जाती है।
आलिंद फिब्रिलेशन के ईसीजी संकेत: पी तरंगों के बजाय, एफ तरंगें 350-600 प्रति मिनट की आवृत्ति के साथ दर्ज की जाती हैं, जो विशेष रूप से लीड II और पहले दो चेस्ट में स्पष्ट रूप से दिखाई देती हैं। टैचीफॉर्म के साथ, तरंगों के साथ, क्यूआरएस कॉम्प्लेक्स के बीच की दूरी कम हो जाएगी।
एट्रियल फिब्रिलेशन ईसीजी पर ऐसा दिखता है:

एक गैर-स्थायी रूप के साथ, यह दिखाया गया है कि आपको आलिंद फिब्रिलेशन के हमलों की पहचान करने की अनुमति मिलेगी।
मायोकार्डियम की संभावित गतिविधि को प्रोत्साहित करने के लिए, आवेदन करें transesophageal उत्तेजना, इंट्राकार्डियक ईपीएस. इजेक्शन अंश की पहचान करने के लिए, हृदय कक्षों में हाइपरट्रॉफिक प्रक्रियाओं को स्थापित करने के लिए सभी रोगियों को इकोकार्डियोग्राफी की आवश्यकता होती है।
क्रमानुसार रोग का निदान
आलिंद तरंगों के अलावा, साइनस ताल से एएफ, वेंट्रिकुलर परिसरों के बीच अलग-अलग दूरी, पी लहर की अनुपस्थिति से प्रतिष्ठित है।
जब सम्मिलन परिसर होते हैं, वेंट्रिकुलर एक्सट्रैसिस्टोल के साथ निदान की आवश्यकता होती है। जब क्लच अंतराल एक दूसरे के बराबर होते हैं, तो एक अधूरा प्रतिपूरक ठहराव होता है, पृष्ठभूमि के खिलाफ पी तरंगों के साथ एक सामान्य साइनस ताल होता है।
आलिंद फिब्रिलेशन के पैरॉक्सिस्म के लिए आपातकालीन देखभाल में कार्रवाई को रोकना और उस कारण का इलाज करना शामिल है जो बीमारी का कारण बना, और एक हृदय अस्पताल में अस्पताल में भर्ती, एक हमले से राहत के लिए, दवा ताल बहाली की रणनीति का उपयोग किया जाता है - 300 मिलीग्राम कॉर्डारोन अंतःशिरा।
थेरेपी रणनीति
आलिंद फिब्रिलेशन का इलाज कैसे करें? अस्पताल में भर्ती होने के संकेत हैं:
- पहली बार दिखाई दिया, 48 घंटे से कम समय में आक्षेपिक रूप;
- टैचीकार्डिया प्रति मिनट 150 से अधिक बीट, रक्तचाप कम करना;
- बाएं वेंट्रिकुलर या कोरोनरी अपर्याप्तता;
- थ्रोम्बोम्बोलिक सिंड्रोम की जटिलताओं की उपस्थिति।
आलिंद फिब्रिलेशन के विभिन्न रूपों के उपचार के लिए रणनीति - पैरॉक्सिस्मल, लगातार और स्थायी (स्थायी):

इस वीडियो में हालत और सामान्य आरएफ उपचार के बारे में अधिक जानें:
पुनर्वास
उस बीमारी पर निर्भर करता है जो वायुसेना की घटना का कारण बनी। एक स्थिर चरण के बाद मायोकार्डियल रोधगलन की पृष्ठभूमि के खिलाफ लय गड़बड़ी के बाद कार्डियोलॉजिकल सेनेटोरियम में पोस्ट-ट्रीटमेंट का संकेत दिया गया है 21 दिन तक।
सबसे महत्वपूर्ण है सामान्य हृदय गति को बनाए रखना और थ्रोम्बोइम्बोलिज्म को रोकना।
रोग का निदान, जटिलताओं और परिणाम
आंकड़ों के मुताबिक, एफ.पी मृत्यु दर को आधा कर देता है. एक मौजूदा लय गड़बड़ी की पृष्ठभूमि के खिलाफ कार्डियोवस्कुलर पैथोलॉजी विकसित होने का जोखिम दोगुना हो जाता है।

पूर्वानुमान में सुधार करने के लिए समय पर बीमारी का पता लगाना और इलाज करना जरूरी हैअपने चिकित्सक द्वारा बताए अनुसार सहायक देखभाल करें।
सबसे गंभीर जटिलताएं थ्रोम्बोम्बोलिक हैं, विशेष रूप से इस्केमिक स्ट्रोक। 50-60 वर्ष की आयु में, जोखिम 1.5% है, और 80 वर्ष से अधिक उम्र में यह 23% तक पहुँच जाता है।
जब रोगी के मौजूदा एएफ को जोड़ा जाता है, तो मस्तिष्क विकारों का खतरा 5 गुना बढ़ जाता है।
रिलैप्स की रोकथाम और रोकथाम के उपाय
AF की प्राथमिक रोकथाम का उपयोग पिछले फोकल मायोकार्डियल डिजीज और ओपन हार्ट सर्जरी वाले रोगियों में किया जाता है। हृदय रोग के जोखिम कारकों को दूर करें: उच्च रक्तचाप का इलाज करें, वजन कम करें, धूम्रपान छोड़ें, वसायुक्त भोजन करें। आपको मजबूत कॉफी, मादक पेय पदार्थों का सेवन भी सीमित करना चाहिए।
रिलैप्स और जटिलताओं को रोकने के लिए, डॉक्टर के निर्देशों का पालन करते हुए निर्धारित एंटीरैडमिक थेरेपी का दैनिक उपयोग किया जाना चाहिए। बहुत महत्वपूर्ण, INR का स्तर।
सभी नियमों और जोखिम कारकों के उन्मूलन के अधीन अनुकूल पूर्वानुमान. थ्रोम्बोम्बोलिक जटिलताओं को सावधानीपूर्वक रोकना आवश्यक है, एंटीकोआगुलंट्स लें, हृदय गति की निगरानी करें।
आलिंद फिब्रिलेशन का एक स्थायी रूप एक कार्डियक पैथोलॉजी है, एक किस्म। इस तरह के उल्लंघन को अटरिया के मांसपेशी फाइबर के अराजक संकुचन की विशेषता है। ज्यादातर, पैथोलॉजी 40 साल की उम्र के बाद विकसित होती है, लेकिन यह पहले भी हो सकती है।
पैथोलॉजी की सामान्य विशेषताएं
हृदय रोगों के प्रभाव में आलिंद फिब्रिलेशन का एक स्थायी रूप विकसित होता है। यह सबसे स्थिर प्रकार है। इसकी घटना के मामले में, लंबे समय तक साइनस लय को सामान्य करना असंभव है। उम्र के साथ ऐसी विकृति विकसित होने का खतरा बढ़ जाता है।
आलिंद फिब्रिलेशन (एक अन्य नाम आलिंद फिब्रिलेशन है) दिल के संकुचन की लय का उल्लंघन है जो अराजक रूप से होता है। मांसपेशियों के तंतुओं के असंगत संकुचन के परिणामस्वरूप, अटरिया का पंपिंग कार्य बाधित होता है, और फिर निलय और संपूर्ण हृदय।
सामान्य परिस्थितियों में, साइनस नोड हृदय की मांसपेशियों के संकुचन की आवृत्ति निर्धारित करता है। यह आंकड़ा लगभग 60-80 कट प्रति मिनट है। यदि किसी कारण से साइनस नोड ठीक से काम नहीं करता है, तो अटरिया 300 गुना या उससे अधिक की आवृत्ति के साथ आवेग उत्पन्न करता है। लेकिन ऐसी परिस्थितियों में, सभी आवेग निलय में प्रवेश नहीं करते हैं।
ऐसे विकारों के कारण, वेंट्रिकल्स अपना मुख्य कार्य नहीं कर सकते हैं, जो हृदय की मांसपेशियों के पंपिंग फ़ंक्शन को कम कर देता है। आलिंद फिब्रिलेशन का एक स्थायी रूप कहा जाता है कि विकार के प्रकरण की अवधि 10 दिन है।
एक स्वतंत्र घटना के रूप में, आलिंद फिब्रिलेशन का एक स्थायी रूप रोगी के जीवन के लिए खतरा पैदा नहीं करता है, लेकिन मस्तिष्क के जहाजों में रक्त के थक्कों के गठन के रूप में नकारात्मक परिणाम पैदा कर सकता है। ऐसी जटिलताओं से मानव स्वास्थ्य और जीवन को खतरा है।
कारण
ज्यादातर मामलों में, विभिन्न हृदय रोगों की पृष्ठभूमि के खिलाफ फाइब्रिलेशन होता है, लेकिन अन्य कारण भी इसके कारण हो सकते हैं। उल्लंघन जैसे कारकों के परिणामस्वरूप विकसित होता है:
- एक प्रकार या किसी अन्य की अतालता;
- हृदय की मांसपेशी (,) में भड़काऊ प्रक्रियाएं;
- हृदय की मांसपेशियों के वाल्वुलर संरचनाओं का उल्लंघन;
- कार्डियक इस्किमिया;
- टाइप 2 मधुमेह मेलेटस, विशेष रूप से मोटापे की पृष्ठभूमि के खिलाफ;
- विभिन्न कार्डियोमायोपैथी;
- नशा;
- अधिग्रहित और कुछ जन्मजात हृदय दोष;
- हृदय की मांसपेशियों के ट्यूमर;
- अंतःस्रावी विकृति (विशेष रूप से, थायरोटॉक्सिकोसिस);
- केंद्रीय तंत्रिका तंत्र के रोग;
- उच्च हवा के तापमान वाले कमरों में लंबे समय तक रहना;
- दिल में सर्जिकल हस्तक्षेप करना;
- जठरांत्र संबंधी मार्ग के रोग (कैलकुलस कोलेसिस्टिटिस);
- शराब, निकोटीन, धूम्रपान का दुरुपयोग;
- शरीर पर कंपन के लंबे समय तक संपर्क;
- नियमित तनाव;
- तीव्र शारीरिक गतिविधि;
- गुर्दा रोग।
आयु कारक के रूप में, यदि कोई व्यक्ति 55 वर्ष का हो जाता है, तो पैथोलॉजी के बढ़ने की संभावना बढ़ जाती है। शरीर की आयु के रूप में जोखिम बढ़ता है।
विद्युत प्रवाह के संपर्क में आने वाले व्यक्तियों को भी जोखिम होता है।
लक्षण
एट्रियल फाइब्रिलेशन का स्थायी रूप लगभग 75% मामलों में होता है। इस तरह के विकार का स्पर्शोन्मुख पाठ्यक्रम 100 में से 25 रोगियों में देखा गया है।

हृदय ताल गड़बड़ी के मुख्य लक्षण हैं:
- कार्डियोपल्मस;
- छाती क्षेत्र में दर्द;
- भय या घबराहट के मुकाबलों;
- दिल के काम में रुकावट की भावना, जो इस तथ्य में प्रकट होती है कि दिल पहले थोड़े समय के लिए रुक जाता है और फिर से काम करना शुरू कर देता है;
- पूर्व-बेहोशी की स्थिति, बेहोशी;
- कमज़ोरी;
- आँखों में कालापन;
- तेजी से थकावट;
- चक्कर आना;
- श्वास कष्ट;
- विभिन्न सामग्री की गैर-तालबद्ध नाड़ी;
- खाँसी।
कुछ मामलों में, बार-बार पेशाब आने पर पैथोलॉजी खुद को प्रकट कर सकती है।
आमतौर पर, फिब्रिलेशन की उपस्थिति का संकेत देने वाले लक्षण व्यायाम के बाद दिखाई देते हैं, भले ही यह नगण्य हो।
कोरोनरी हृदय रोग, उच्च रक्तचाप, वाल्वुलर दोष की उपस्थिति में विचलन की नैदानिक तस्वीर बढ़ जाती है।
पैथोलॉजी के इस रूप में लक्षण कई वर्षों में बढ़ सकते हैं।
निदान के तरीके
आलिंद फिब्रिलेशन का स्थायी रूप निम्नलिखित विधियों का उपयोग करके निर्धारित किया जाता है:
- दृश्य निरीक्षण;
- इलेक्ट्रोकार्डियोग्राम;
- थायरॉयड ग्रंथि द्वारा उत्पादित हार्मोन का विश्लेषण;
- होल्टर मॉनिटरिंग, दिन के दौरान रिदम रीडिंग का अवलोकन।

निदान करते समय, वे इस तरह के नैदानिक अभिव्यक्तियों को भी ध्यान में रखते हैं:
- रोगी में अनियमितता या नाड़ी की कमी;
- दिल की आवाज़ की अलग-अलग ध्वनि;
- कार्डियोग्राम में विशिष्ट परिवर्तनों की उपस्थिति;
- अंतर्निहित बीमारी के संकेतों की उपस्थिति (हृदय या अंतःस्रावी तंत्र की विकृति);
- हमलों के बाद विपुल पेशाब, आलिंद फिब्रिलेशन के एक स्थायी रूप का संकेत;
- दिल की विफलता के संकेतों की उपस्थिति (फेफड़ों में घरघराहट, यकृत वृद्धि, सांस की तकलीफ);
- हृदय की लयबद्ध गतिविधि।
आलिंद फिब्रिलेशन के एक स्थायी रूप के मानदंड हैं:
- शारीरिक परिश्रम के बाद सांस की तकलीफ, खांसी और थकान;
- दिल के क्षेत्र में सुस्त दर्द;
- दिल के काम में रुकावट।
स्थायी आलिंद फिब्रिलेशन का उपचार
रोग के उपचार के लिए विशिष्ट दवाओं के नियमित सेवन की आवश्यकता होती है जो हृदय गति को नियंत्रित करती हैं, साथ ही स्ट्रोक को रोकने के साधन भी। उन्हें जीवन के लिए लिया जाना चाहिए।
इस विकार का इलाज हृदय रोग विशेषज्ञ द्वारा किया जाता है।
रूढ़िवादी उपचार के तरीके
पैथोलॉजी के जीर्ण रूप को ठीक नहीं किया जा सकता है, इसलिए चिकित्सीय उपायों का उद्देश्य उन जटिलताओं को रोकना है जो उल्लंघन के कारण हो सकती हैं।
मरीजों को दवाओं के निम्नलिखित समूह निर्धारित किए जाते हैं:
- एंटीरैडमिक (फ्लेकैनाइड, एमियोडैरोन, प्रोपेफेनोन);
- कैल्शियम विरोधी (डिल्टियाज़ेम, वेरापामिल);
- एड्रीनर्जिक ब्लॉकर्स (, एटेनोलोल);
- दवाएं जो हृदय गति को धीमा करती हैं: उन्हें निर्धारित किया जाता है यदि अन्य दवाओं ने हृदय ताल (डिगॉक्सिन, प्रोप्रानोलोल) को बहाल करने में मदद नहीं की है;
- अतालता को खत्म करने के लिए मूत्रवर्धक, विटामिन कॉम्प्लेक्स का भी उपयोग किया जा सकता है;
- हृदय की वाहिकाओं के अंदर रक्त के थक्कों की संभावना को रोकने के लिए, थक्कारोधी (वारफारिन, कार्डियोमैग्निल) निर्धारित हैं, चिकित्सीय पाठ्यक्रम के दौरान, रक्त जमावट प्रणाली के मापदंडों की निगरानी की जानी चाहिए;
- हृदय की मांसपेशियों में रक्त के प्रवाह में सुधार के लिए, पोटेशियम और मैग्नीशियम युक्त परिसरों का सेवन दिखाया गया है।

कुछ स्वास्थ्य संकेतकों की उपस्थिति में हृदय ताल की बहाली नहीं की जा सकती। इन contraindications में निम्नलिखित शामिल हैं:
- बाएं आलिंद के आकार में वृद्धि (6 सेमी से अधिक);
- हृदय की मांसपेशी की गुहा में एक थ्रोम्बस की उपस्थिति;
- अनुपचारित थायरोटॉक्सिकोसिस;
- 65 वर्ष से अधिक आयु;
- सहवर्ती प्रकार के अतालता की उपस्थिति;
- एंटीरैडमिक दवाएं लेने से होने वाले दुष्प्रभाव।
साथ ही, हृदय की लय को बहाल करने के लिए दवाएं निर्धारित नहीं की जाती हैं यदि रोगियों में जन्मजात प्रकृति की हृदय की मांसपेशियों की विसंगतियाँ हैं। इस मामले में, उपचार का कोर्स व्यक्तिगत रूप से निर्धारित किया जाता है।
शल्य चिकित्सा संबंधी व्यवधान
एट्रियल फाइब्रिलेशन के स्थायी रूप के लिए सर्जिकल उपचार का संकेत दिया जाता है यदि एंटीरैडमिक दवाएं काम नहीं करती हैं या रोगी को ऐसी दवाओं के लिए असहिष्णुता है, साथ ही साथ दिल की विफलता की तीव्र प्रगति के मामले में भी। इन मामलों में, cauterization, या ablation किया जाता है।
रेडियोफ्रीक्वेंसी एब्लेशन के दौरान, अटरिया के क्षेत्र जिसमें पैथोलॉजिकल स्पंदन देखे जाते हैं, एक इलेक्ट्रोड से प्रभावित होते हैं, जिसके अंत में एक रेडियो सेंसर होता है। इसे ऊरु शिरा के माध्यम से इंजेक्ट किया जाता है। हस्तक्षेप सामान्य संज्ञाहरण के तहत किया जाता है।
यदि पैथोलॉजी का मुख्य कारण हृदय दोष है, तो सर्जिकल हस्तक्षेप आपको मुख्य जोखिम कारक से छुटकारा पाने और आलिंद फिब्रिलेशन की पुनरावृत्ति को रोकने की अनुमति देगा।
आलिंद फिब्रिलेशन के निरंतर रूप के साथ आहार की विशेषताएं
रोगी की स्थिति को ठीक करने की प्रक्रिया में महत्वपूर्ण आहार है। यह वजन को नियंत्रित करने की आवश्यकता के कारण है, जिसकी अधिकता हृदय की मांसपेशियों पर अतिरिक्त भार पैदा करती है, साथ ही आहार और पेय पदार्थों के बहिष्करण से शरीर के कामकाज पर प्रतिकूल प्रभाव पड़ सकता है।
मरीजों को पोषण के निम्नलिखित सिद्धांतों का पालन करना चाहिए:
- व्यंजन गर्म होना चाहिए, ठंडा और गर्म भोजन दोनों को छोड़ देना चाहिए;
- अंतिम भोजन सोने से 2-3 घंटे पहले नहीं लेना चाहिए;
- भूख लगने पर ही खाना खाएं;
- किसी भी तरह के भोजन को अच्छी तरह चबाकर खाना चाहिए।
रोगी के आहार से बाहर रखा जाना चाहिए:
- स्मोक्ड मीट;
- नमकीन;
- तीव्र;
- मोटे;
- भूनना।
ये उत्पाद वाहिकाओं में कोलेस्ट्रॉल सजीले टुकड़े के गठन के जोखिम को बढ़ाते हैं, जो रक्त के प्रवाह को बाधित करते हैं और रोगी की स्थिति को और बढ़ा देते हैं।
आप खा सकते है:
- विभिन्न प्रकार के अनाज;
- ताज़ा फल;
- प्रोटीन युक्त खाद्य पदार्थ;
- लीन मीट - चिकन, टर्की, लीन पोर्क;
- हरियाली;
- डेयरी उत्पादों;
- सब्ज़ियाँ;
- सूखे मेवे।

एक स्थिर रूप के आलिंद फिब्रिलेशन के साथ, कॉफी और चाय को contraindicated है। प्रति दिन 2.5 लीटर पानी पीने से पीने के शासन को देखा जाना चाहिए (इस आंकड़े में भस्म मांस या सब्जी शोरबा की मात्रा शामिल नहीं है)। यदि कार्डियोवास्कुलर सिस्टम या किडनी के साथ गंभीर समस्याएं हैं, तो सूजन से बचने और अतिरिक्त तनाव से बचने के लिए तरल पदार्थ कम पीना चाहिए।
लोक तरीके
वैकल्पिक उपचार विधियां उपचार के एक व्यापक पाठ्यक्रम का पूरक हो सकती हैं। इनका उपयोग केवल डॉक्टर की सलाह पर ही किया जा सकता है।
आलिंद फिब्रिलेशन के एक स्थायी रूप के सुधार के लिए ऐसे व्यंजनों को जाना जाता है:
- कैलेंडुला का आसव। तैयार करने के लिए, पौधे के फूलों का एक बड़ा चमचा डालें, 300 मिलीलीटर गर्म पानी डालें। रचना के साथ कंटेनर को एक घंटे के लिए गर्म स्थान पर रखें। तनाव, भोजन से पहले आधा गिलास दिन में तीन बार लें।
- कैलेंडुला और पुदीना का आसव। आपको 4 कैलेंडुला फूल, एक चम्मच ताजा कटा हुआ पुदीना लेने की जरूरत है। परिणामी द्रव्यमान को 200 मिलीलीटर उबलते पानी से पीसा जाता है। आधे घंटे के लिए तरल को ढक्कन के नीचे छोड़ दें, फिर छान लें। तैयार पेय का 200 मिलीलीटर दिन में 3-4 बार लें।
- गुलाब कूल्हों पर आधारित काढ़ा। आपको एक बड़ा चम्मच फल लेने की जरूरत है, उनमें से बीज निकालने के बाद, उन्हें दो कप उबलते पानी में डालें, 10 मिनट के लिए उबालें, फिर छान लें। ठंडा काढ़ा, आधा गिलास भोजन से 30 मिनट पहले, दिन में 4 बार लें। पेय में स्वाद के लिए प्राकृतिक शहद मिलाया जा सकता है।
- मदरवॉर्ट और नागफनी फलों पर आसव। सूखी घास और सूखे मेवों को बराबर भागों में लेना आवश्यक है। परिणामी हर्बल मिश्रण का एक बड़ा चमचा लें, उस पर 300 मिलीलीटर उबलते पानी डालें, 2 घंटे प्रतीक्षा करें, फिर छान लें। तैयार शोरबा दिन में 3 बार, हर बार 100 मिलीलीटर लें।
- वाइबर्नम का आसव। इसे तैयार करने के लिए, आपको 3 कप बेरीज पीसने और परिणामी द्रव्यमान को दो लीटर गर्म पानी डालना होगा। 6 घंटे के लिए लपेटे हुए रचना के साथ कंटेनर पर जोर दें। उसके बाद, टिंचर को फ़िल्टर किया जाना चाहिए, इसमें 200 ग्राम प्राकृतिक शहद मिलाएं। भोजन से एक दिन पहले इस उपाय का एक गिलास लेने की सलाह दी जाती है। दैनिक राशि को तीन खुराक में विभाजित किया जाना चाहिए।
- अंगूर और शलजम से रस। मध्यम आकार के ताजे सफेद शलजम को बारीक काट लें, रस को चीज़क्लोथ या जूसर से निचोड़ लें। रस प्राप्त करने के लिए एक लाल या गहरे रंग के अंगूर (एक बड़ा ब्रश पर्याप्त है) को निचोड़ा जाता है। प्रत्येक खुराक के लिए, परिणामी रस के 150 मिलीलीटर मिलाएं। दिन में दो बार लें।
- जड़ी बूटियों से बनी दवा। वनस्पति कच्चे माल को समान भागों में लेना आवश्यक है: मेंहदी, पेपरमिंट, वेलेरियन रूट, सेंट जॉन पौधा। परिणामी मिश्रण का एक बड़ा चमचा लें और उबलते पानी का एक गिलास डालें। पानी के स्नान में रखो, 15-20 मिनट तक पकड़ो। तरल को उबाल में न लाएं। 2 घंटे बाद काढ़े को छान लें। भोजन की परवाह किए बिना, दिन में 4 बार, 5 मिली पिएं।
रोग का निदान और संभावित जटिलताओं
एट्रियल फाइब्रिलेशन के स्थायी रूप की सबसे आम जटिलता रक्त के थक्के के गठन और पृथक्करण के कारण पल्मोनरी वेन थ्रोम्बोइम्बोलिज्म है। पैथोलॉजी के अन्य परिणामों में तीव्र दिल का दौरा और स्ट्रोक, तीव्र हृदय विफलता शामिल है।
पैथोलॉजी के विकास के बाद पहले 5 वर्षों में 5% रोगियों में यह देखा गया है। क्रोनिक इस्किमिया के कारण, क्रोनिक हार्ट फेलियर विकसित होता है, जो बाद में मायोकार्डियल इन्फ्रक्शन का कारण बन सकता है।
वर्णित विचलन के साथ जीवन का पूर्वानुमान मुख्य रूप से उस कारण पर निर्भर करता है जिसके कारण यह हुआ।
इतिहास में आलिंद फिब्रिलेशन हृदय प्रणाली के विकृति के विकास के जोखिम को दोगुना कर देता है, और मृत्यु का जोखिम 1.5 गुना बढ़ जाता है। साथ ही, डॉक्टर द्वारा अनुशंसित दवाओं का निरंतर सेवन और नियमित चिकित्सा परीक्षाएं अनुकूल पूर्वानुमान के लिए स्थितियां बनाती हैं।
निवारण
रोकथाम के प्राथमिक तरीके, अर्थात्, आलिंद फिब्रिलेशन के एक स्थायी रूप के विकास को रोकने के उपाय इस प्रकार हैं:
- एक स्वस्थ जीवन शैली बनाए रखना;
- बुरी आदतों की अस्वीकृति;
- रक्तचाप संकेतकों का नियंत्रण;
- खतरनाक लक्षण दिखाई देने पर डॉक्टर की समय पर पहुंच;
- असाध्य रोगों का समय पर उपचार।
पैथोलॉजी का पता लगाने में माध्यमिक रोकथाम प्रासंगिक है। इस मामले में उपायों का उद्देश्य रोगी की स्थिति में गिरावट और उसमें जटिलताओं के विकास की संभावना को रोकना है। रोकथाम में एक विशेषज्ञ द्वारा बताई गई खुराक में एंटीरैडमिक दवाओं का नियमित सेवन, हृदय गति पर नियंत्रण और रक्त के थक्कों की रोकथाम शामिल है।
आलिंद फिब्रिलेशन का एक स्थायी रूप अतालता का सबसे लगातार प्रकार है। इस प्रकार की पैथोलॉजी पूरी तरह से ठीक नहीं होती है। जटिलताओं को रोकने के लिए, विशेष दवाओं की मदद से रोगी की स्थिति को ठीक करना आवश्यक है।
अतालता के समूह में आलिंद फिब्रिलेशन शामिल है। यह विकृति विभिन्न प्रकार के हृदय रोगों की पृष्ठभूमि के खिलाफ विकसित होती है। अन्यथा, इसे आलिंद फिब्रिलेशन कहा जाता है। इस मामले में आलिंद संकुचन की आवृत्ति 350 प्रति मिनट या उससे अधिक तक पहुंच जाती है। लंबे समय तक मायोकार्डियम ऐसी लय में काम नहीं कर सकता है, और जटिलताएं पैदा होती हैं।
- कार्डियक इस्किमिया;
- गठिया;
- जन्मजात और अधिग्रहित दोष;
- वाल्व पैथोलॉजी;
- कोरोनरी धमनियों के रोग;
- कार्डियोमायोपैथी;
- दिल की धड़कन रुकना;
- साइनस नोड की विकृति;
- पेरिकार्डिटिस;
- सर्जिकल हस्तक्षेप करना;
- उच्च रक्तचाप का गंभीर रूप;
- मायोकार्डिटिस।
- ग्लाइकोसाइड्स की अधिकता;
- एड्रेनोमिमेटिक्स के साथ नशा;
- थायरॉयड ग्रंथि का हाइपरफंक्शन;
- तीव्र शराब विषाक्तता;
- रक्त में पोटेशियम के स्तर में कमी;
- विषाणु संक्रमण;
- पुरानी फेफड़ों की बीमारी (सीओपीडी);
- इलेक्ट्रोलाइट गड़बड़ी।
- छाती में दिल की धड़कन की भावना;
- गर्दन में नसों का स्पंदन;
- आवधिक बेहोशी;
- चक्कर आना;
- चाल की अस्थिरता;
- सांस लेने में दिक्क्त;
- कमज़ोरी;
- काम के दौरान तेज थकान;
- छाती में दबाने या निचोड़ने का दर्द।
- शारीरिक जाँच;
- रोगी से पूछताछ;
- दैनिक निगरानी;
- वास्तविक समय में कार्डियक गतिविधि का पंजीकरण;
- शारीरिक गतिविधि के साथ कार्यात्मक परीक्षण करना;
- मल्टीस्लाइस कंप्यूटेड टोमोग्राफी;
- इकोकार्डियोग्राफी;
- चुम्बकीय अनुनाद इमेजिंग।
- एक मोबाइल और स्वस्थ जीवन शैली का नेतृत्व करें;
- धमनी उच्च रक्तचाप का समय पर इलाज करें;
- आहार को ताजे फल और सब्जियों से समृद्ध करें;
- कम वसायुक्त और मसालेदार भोजन खाएं;
- अधिक तरल पदार्थ पिएं;
- हर बात को दिल पर मत लो;
- व्यायाम;
- धूम्रपान और शराब छोड़ दें;
- डॉक्टर द्वारा निर्धारित योजना के अनुसार ही दवाएं लें;
- रसायनों के संपर्क से बचें।
सब दिखाएं
वयस्कों और बच्चों में आलिंद फिब्रिलेशन का विकास
प्रत्येक व्यक्ति का हृदय एक निश्चित गति से धड़कता है। अंतराल समान हैं। आलिंद फिब्रिलेशन के साथ, बाद वाला अनुबंध बहुत जल्दी होता है। इससे मायोकार्डियल थकावट होती है। झिलमिलाहट होती है, जो एक अराजक दोलन है। यह दाहिने आलिंद में है कि साइनस नोड स्थित है। यह हृदय की चालन प्रणाली का मुख्य भाग है, जिस पर हृदय गति निर्भर करती है।
इस विकृति के साथ, मांसपेशी फाइबर प्रति मिनट 600 तक की आवृत्ति पर अनुबंध कर सकते हैं। दिल का ऐसा काम दूसरे अंगों की खून और ऑक्सीजन की जरूरत पूरी नहीं कर सकता। इस रोगविज्ञान के पाठ्यक्रम के आधार पर वायुसेना का वर्गीकरण है। उनके अनुसार, आलिंद फिब्रिलेशन के लगातार, पुराने और क्षणिक रूपों को प्रतिष्ठित किया जाता है।
बाद के मामले में, लक्षण 1 सप्ताह से भी कम समय के लिए परेशान करते हैं। यह दुर्लभ है कि एक हमला एक दिन से अधिक समय तक रहता है। सबसे बड़ा खतरा जीर्ण रूप है। घटना की आवृत्ति के आधार पर, यह विकृति प्राथमिक है, अक्सर या शायद ही कभी आवर्ती होती है। आलिंद फिब्रिलेशन का स्थायी रूप नॉर्मोसिस्टोलिक, टैचीसिस्टोलिक और ब्रैडीकार्डिया प्रकार है। यह वेंट्रिकल्स के संकुचन की आवृत्ति पर आधारित है।
इस विकृति की गंभीरता की 4 डिग्री हैं। ग्रेड 1 में कोई लक्षण नहीं हैं। टाइप 2 आलिंद फिब्रिलेशन एक खराब नैदानिक तस्वीर की विशेषता है। व्यक्ति में कार्य करने की क्षमता बनी रहती है। डिग्री 3 पर, मानव गतिविधि सीमित है। सबसे खतरनाक प्रकार 4 आलिंद फिब्रिलेशन। ऐसे लोग विकलांग हो जाते हैं और उन्हें मदद की जरूरत होती है।


मुख्य एटिऑलॉजिकल कारक
न केवल आलिंद फिब्रिलेशन के रूपों को जानना आवश्यक है, बल्कि इसके विकास के कारणों को भी जानना आवश्यक है। वैज्ञानिकों के मुताबिक, आबादी के बीच फाइब्रिलेशन का प्रसार लगभग 1% है। हर साल मरीजों की संख्या कई गुना बढ़ जाती है। ताल गड़बड़ी के हृदय संबंधी कारणों में शामिल हैं:

Paroxysmal atrial fibrillation अक्सर उन लोगों में विकसित होता है जिन्हें तीव्र रोधगलन हुआ हो। कारणों में हृदय की मांसपेशियों का काठिन्य शामिल है। अतालता अक्सर अन्य अंगों की विकृति से जुड़ी होती है। अन्य कारण हैं:
कम अक्सर, एट्रियल फाइब्रिलेशन एनीमिया की पृष्ठभूमि के खिलाफ विकसित होता है, फुफ्फुसीय धमनी थ्रोम्बस, खाद्य विषाक्तता, मधुमेह मेलिटस, एड्रेनल मेडुला का ट्यूमर, और सेरेब्रल हेमोरेज द्वारा अवरोध होता है। Paroxysmal atrial fibrillation अक्सर वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम और साइनस नोड कमजोरी के साथ होता है। पूर्वगामी कारकों में भावनात्मक अनुभव, शराब पर निर्भरता, धूम्रपान, एथेरोस्क्लेरोसिस, खेल, शारीरिक निष्क्रियता, मजबूत चाय और कॉफी का दुरुपयोग शामिल है।

फिब्रिलेशन खुद को कैसे प्रकट करता है?
आलिंद फिब्रिलेशन का लगातार रूप खराब लक्षणों से प्रकट होता है। इस रोगविज्ञान के साथ, निम्नलिखित नैदानिक संकेत संभव हैं:

आलिंद फिब्रिलेशन का टैचीसिस्टोलिक रूप निलय के तेजी से संकुचन की विशेषता है। सबसे अधिक बार, यह बीमारी दिल के काम में रुकावट की भावना से प्रकट होती है। ज्यादातर मामलों में, हृदय गति बढ़ जाती है। लक्षण काफी हद तक ताल विकार के अंतर्निहित कारण पर निर्भर करते हैं। इस्केमिक बीमारी के साथ, सांस की तकलीफ अक्सर देखी जाती है।
झिलमिलाहट के हमले के दौरान, निलय रक्त से खराब रूप से भरे होते हैं। अटरिया कमजोर रूप से सिकुड़ता है। यह सब कम रक्त उत्पादन की ओर जाता है। आलिंद फिब्रिलेशन के अन्य लक्षणों में पसीना और डर की भावनाएं शामिल हैं। हमलों की अवधि कई घंटों से लेकर एक सप्ताह या उससे अधिक तक होती है। सामान्य साइनस ताल बहाल होने पर शिकायतें गायब हो जाती हैं।
यदि आलिंद फिब्रिलेशन का पैरॉक्सिस्म अक्सर दोहराया जाता है, तो यह विकृति एक क्रोनिक कोर्स प्राप्त करती है। अन्य लोगों में दौरे दुर्लभ हैं। उन्हें बाहरी और आंतरिक कारकों से ट्रिगर किया जा सकता है: जलवायु में तेज परिवर्तन, तनाव, आंतों का विघटन, शराब पीना।
गंभीर मामलों में, स्थायी आलिंद फिब्रिलेशन की विशेषता आवधिक मोर्गग्नी-एडम्स-स्टोक्स हमलों से होती है। वे चेतना और बेहोशी के अचानक नुकसान से प्रकट होते हैं। हमले के दौरान, एक व्यक्ति लाल हो जाता है। चेतना का नुकसान अल्पकालिक है। हमला कुछ मिनटों तक चलता है। लगातार आलिंद फिब्रिलेशन के साथ, रोगी शिकायत करना बंद कर देते हैं। वे फिब्रिलेशन के लक्षणों पर ध्यान नहीं देते हैं।

यह कार्डियक पैथोलॉजी खतरनाक जटिलताओं का कारण बन सकती है। उनमें दिल की विफलता, थ्रोम्बोइम्बोलिज्म, वेंट्रिकुलर टेकीअरिथिमिया, स्ट्रोक, रीनल इन्फ्रक्शन, वेंट्रिकुलर फाइब्रिलेशन, संवहनी रोड़ा शामिल हैं। संभव कार्डियक अरेस्ट। इसी तरह के प्रभाव उस स्थिति में देखे जाते हैं जब उपचार नहीं किया गया था।

रोगी परीक्षा योजना
आपको न केवल आलिंद फिब्रिलेशन के कारणों को जानने की जरूरत है, यह क्या है, बल्कि इस कार्डियक पैथोलॉजी का पता लगाने के तरीके भी हैं। मुख्य निदान पद्धति इलेक्ट्रोकार्डियोग्राफी है। यह आपको व्यक्तिगत कक्षों की स्थिति और समग्र रूप से शरीर के काम का आकलन करने की अनुमति देता है। मुख्य विशेषताएं प्रोलैप्स पी तरंगें और वेंट्रिकुलर क्यूआरएस कॉम्प्लेक्स की अराजक व्यवस्था हैं। यदि व्यक्ति में फड़फड़ाहट है, तो पी तरंग को आलिंद तरंगों द्वारा प्रतिस्थापित किया जाता है।
अन्य निदान विधियां हैं:

अक्सर एक ट्रांसोसोफेगल परीक्षा की जाती है। नाड़ी का आकलन करने की प्रक्रिया में पहले से ही आलिंद फिब्रिलेशन का संदेह हो सकता है। यह अव्यवस्थित है, विभिन्न तनाव और सामग्री का। सुनने से अनियमित हृदय ध्वनि का पता चलता है। इसके अतिरिक्त, हृदय की वाहिकाओं की जांच की जा सकती है। इसके लिए कोरोनरी एंजियोग्राफी की व्यवस्था की जाती है। प्रयोगशाला अनुसंधान विधियों में रक्त परीक्षण शामिल है। संधिशोथ कारक की उपस्थिति का निर्धारण करना सुनिश्चित करें।
चिकित्सा रणनीति
आलिंद फिब्रिलेशन वाले रोगियों का उपचार मुख्य रूप से चिकित्सा है। आलिंद फिब्रिलेशन के निरंतर रूप के साथ, जीवन के लिए दवाएं लेनी चाहिए। यह आपको इष्टतम हृदय क्रिया और लय बनाए रखने की अनुमति देता है। फिब्रिलेशन के पैरॉक्सिस्मल रूप के साथ, दबाव में गिरावट, दिल की विफलता के स्पष्ट संकेत और एक वर्ष से कम समय के लिए इस विकृति की अवधि, रूढ़िवादी तरीकों से बरामदगी को समाप्त किया जा सकता है।

अक्सर ऐसे रोगियों का उपचार चरणों में किया जाता है। तैयारी पहले की जरूरत है। 2 दिनों से कम समय तक चलने वाले फिब्रिलेशन के लिए, अव्यवस्थित हेपरिन पर आधारित दवाओं का उपयोग किया जाता है। यदि हमले में 2 दिनों से अधिक की देरी होती है, तो वारफारिन न्यकोमेड का प्रयोग किया जाता है। लय के सामान्यीकरण से पहले और बाद में दवा निर्धारित की जाती है।
आलिंद फिब्रिलेशन के लिए मुख्य उपचार में एमियोडेरोन या नोवोकेनामाइड का उपयोग शामिल है। ये एंटीरैडमिक दवाएं हैं। कार्डियक ग्लाइकोसाइड्स और कैल्शियम चैनल ब्लॉकर्स कम प्रभावी हैं। अक्सर, Propanorm और Kordaron को उपचार आहार में शामिल किया जाता है। इन सभी दवाओं के सख्त संकेत और मतभेद हैं। अमियोडेरोन का लाभ यह है कि यह दिल की विफलता वाले रोगियों के उपचार के लिए उपयुक्त है।
हमले को पहले 2 दिनों में रोकने की सलाह दी जाती है। हृदय की सही लय को बहाल करना हृत्तालवर्धन कहलाता है। यह न केवल चिकित्सा है, बल्कि विद्युत भी है। बाद के मामले में, एक व्यक्ति के माध्यम से एक निर्वहन पारित किया जाता है। ऐसा उपचार तभी किया जाता है जब ड्रग थेरेपी अप्रभावी होती है।

क्रोनिक एट्रियल फाइब्रिलेशन एंटीकोआगुलंट्स, कार्डियक ग्लाइकोसाइड्स, कैल्शियम चैनल ब्लॉकर्स और एड्रेनोब्लॉकर्स की नियुक्ति के लिए एक संकेत है। गंभीर मामलों में, कट्टरपंथी उपचार की आवश्यकता होती है। आरएफ अलगाव सबसे प्रभावी है। वशीकरण अक्सर आयोजित किया जाता है। पूर्ण ह्रदय अवरोध के साथ, रोगियों को पेसमेकर लगाने की आवश्यकता होती है। कैथेटर की सफल सर्जरी की जा रही है।
रोकथाम के उपाय और पूर्वानुमान
वेंट्रिकुलर फिब्रिलेशन के विपरीत, यह विकृति मनुष्यों के लिए बहुत कम खतरनाक है। इसके बावजूद, समस्या को नज़रअंदाज़ करने से कई बार जटिलताएं पैदा हो जाती हैं। रोग का निदान काफी हद तक अंतर्निहित बीमारी पर निर्भर करता है। यह दिल के दौरे और गंभीर हृदय रोग के इतिहास के साथ बिगड़ जाता है।
थ्रोम्बोइम्बोलिज्म की पृष्ठभूमि पर आलिंद फिब्रिलेशन के लिए खराब पूर्वानुमान। प्राथमिक रोकथाम का उद्देश्य उन बीमारियों को रोकना है जिनके खिलाफ फाइब्रिलेशन विकसित हो सकता है। ऐसा करने के लिए, आपको निम्नलिखित अनुशंसाओं का पालन करना होगा:
यदि दिल की लय बिगड़ जाती है, तो आपको पहली शिकायत पर हृदय रोग विशेषज्ञ से संपर्क करना चाहिए। इस प्रकार, आलिंद फिब्रिलेशन एक खतरनाक विकृति है, जो वर्षों से दिल की विफलता का कारण बन सकती है।
आलिंद फिब्रिलेशन एक प्रकार का अतालता है जिसमें अटरिया 350-700 प्रति मिनट की आवृत्ति पर सिकुड़ता है, लेकिन आवेगों का केवल एक हिस्सा निलय तक पहुंचता है, जो उनकी अव्यवस्थित गतिविधि के लिए आवश्यक शर्तें बनाता है और नाड़ी की अनियमितता में व्यक्त किया जाता है। .
आलिंद फिब्रिलेशन को कार्डियक अतालता के सबसे सामान्य रूपों में से एक माना जाता है। यह हर जगह होता है, मुख्य रूप से परिपक्व और वृद्ध लोगों में, और वर्षों से अतालता की संभावना केवल बढ़ जाती है। पैथोलॉजी न केवल गंभीर जटिलताओं और मृत्यु के उच्च जोखिम के कारण महान सामाजिक-चिकित्सा महत्व का है, बल्कि आर्थिक भी है, क्योंकि इसमें रोकथाम और उपचार के लिए महत्वपूर्ण सामग्री लागत की आवश्यकता होती है।
आँकड़ों के अनुसार, आलिंद फिब्रिलेशन सभी कार्डियक अतालता के 2% तक होता है, और दुनिया की आबादी की सामान्य उम्र बढ़ने के कारण रोगियों की संख्या लगातार बढ़ रही है। 80 वर्ष की आयु तक, आलिंद फिब्रिलेशन का प्रसार 8% तक पहुंच जाता है, और पुरुषों में, पैथोलॉजी महिलाओं की तुलना में पहले और अधिक बार प्रकट होती है।
एट्रियल फाइब्रिलेशन अक्सर पुरानी दिल की विफलता को जटिल बनाता है, जो बदले में कोरोनरी धमनी रोग वाले अधिकांश लोगों को प्रभावित करता है। क्रोनिक संचार विफलता वाले कम से कम एक चौथाई रोगियों में पहले से ही आलिंद फिब्रिलेशन का एक स्थापित निदान है। इन रोगों के संयुक्त प्रभाव से पाठ्यक्रम की पारस्परिक वृद्धि, प्रगति और एक गंभीर रोग का कारण बनता है।
आलिंद फिब्रिलेशन का एक अन्य सामान्य नाम है दिल की अनियमित धड़कन, यह रोगियों में अधिक आम है, लेकिन चिकित्सा पेशेवर भी इसका सक्रिय रूप से उपयोग करते हैं। इस विकृति के उपचार में संचित अनुभव न केवल अतालता को खत्म करने की अनुमति देता है, बल्कि अलिंद फिब्रिलेशन और उनकी जटिलताओं के पैरॉक्सिस्म को समय पर रोकने के लिए भी।

साइनस नोड में आवेगों का व्यवस्थित गठन, आदर्श (बाएं) में कार्डियक संकुचन को ट्रिगर करना और एट्रियल फाइब्रिलेशन (दाएं) में अराजक विद्युत गतिविधि
आलिंद फिब्रिलेशन का निदान और ईसीजी संकेत
यदि वेंट्रिकुलर फाइब्रिलेशन का संदेह है, भले ही हमला केवल रोगी के अनुसार हुआ हो, और परीक्षा के समय तक यह बंद हो गया हो, गहन जांच करने की जरूरत है. ऐसा करने के लिए, डॉक्टर शिकायतों और लक्षणों की प्रकृति, उनकी उपस्थिति का समय और तनाव के साथ संबंध के बारे में विस्तार से पूछते हैं, यह पता लगाते हैं कि क्या रोगी किसी अन्य कार्डियक या अन्य विकृति से पीड़ित है।
संदिग्ध वेंट्रिकुलर फिब्रिलेशन के लिए परीक्षा एक आउट पेशेंट के आधार पर की जा सकती है, हालांकि प्राथमिक पैरॉक्सिस्म के मामले में, कार्डियोग्राम लेने के बाद एम्बुलेंस मरीज को अस्पताल ले जाना पसंद करेगी जो अतालता की उपस्थिति की पुष्टि करता है।
ईसीजी पर आलिंद फिब्रिलेशन में कई विशिष्ट विशेषताएं हैं:
- समन्वित आलिंद संकुचन की कमी के कारण पी लहर का गायब होना;
- लहरें एफ, व्यक्तिगत तंतुओं के संकुचन की विशेषता और एक चर आकार और आकार;
- अपरिवर्तित वेंट्रिकुलर कॉम्प्लेक्स के साथ विभिन्न अवधि के आरआर अंतराल।

आलिंद फिब्रिलेशन की पुष्टि करने के लिए, कम से कम एक ईसीजी लीड होना चाहिए विशिष्ट परिवर्तन. यदि अध्ययन के समय दौरा रुक गया है, तो रोगी को दैनिक निगरानी के लिए पेश किया जाएगा।
इकोकार्डियोग्राफी वाल्वुलर दोष, इंट्राट्रियल थ्रोम्बी, मायोकार्डियम में संरचनात्मक परिवर्तनों के foci का पता लगा सकती है। हृदय अध्ययन के अलावा, थायराइड हार्मोन, यकृत और गुर्दे के कार्य के लिए परीक्षण दिखाए जाते हैं।
वीडियो: गैर-साइनस अतालता, तंतुमयता और स्पंदन के लिए ईसीजी पाठ
आलिंद फिब्रिलेशन के उपचार के सिद्धांत
आलिंद फिब्रिलेशन के उपचार की योजना बनाते समय, डॉक्टर को एक विकल्प का सामना करना पड़ता है: सही ताल की वापसी को प्राप्त करने की कोशिश करने के लिए, या अतालता को बनाए रखने के लिए, लेकिन सामान्य हृदय गति के साथ। हाल के अध्ययनों से पता चलता है कि उपचार के दोनों विकल्प अच्छे हैं, और अतालता की उपस्थिति में भी नाड़ी नियंत्रण, जीवित रहने की दर में सुधार करता है और जटिलताओं के रूप में थ्रोम्बोम्बोलिज़्म की घटनाओं को कम करता है।
आलिंद फिब्रिलेशन वाले रोगियों के उपचार का उद्देश्य अतालता के नकारात्मक लक्षणों को खत्म करना और गंभीर जटिलताओं को रोकना है। आज तक, रोगियों के प्रबंधन के लिए दो रणनीतियों को अपनाया और इस्तेमाल किया गया है:
- हृदय गति नियंत्रण- साइनस ताल की बहाली और अतालता पुनरावृत्ति की दवा रोकथाम;
- हृदय गति नियंत्रण(हृदय गति) - अतालता बनी रहती है, लेकिन हृदय गति धीमी हो जाती है।
अतालता के एक स्थापित निदान वाले सभी व्यक्तियों को, चुनी हुई रणनीति की परवाह किए बिना, एट्रियल थ्रोम्बस गठन को रोकने के लिए एंटीकोआगुलेंट थेरेपी दी जाती है, जिसका जोखिम एट्रियल फ़िब्रिलेशन में बहुत अधिक होता है, दोनों स्थायी और पैरॉक्सिस्म के दौरान। अतालता, आयु, सहरुग्णता की अभिव्यक्तियों के आधार पर, एक उपचार योजना व्यक्तिगत आधार पर तैयार की जाती है। यह कार्डियोवर्जन हो सकता है, लक्षित हृदय गति का दवा रखरखाव, फाइब्रिलेशन और थ्रोम्बोम्बोलिक सिंड्रोम के बार-बार होने वाले एपिसोड की रोकथाम अनिवार्य है।
थक्कारोधी चिकित्सा
आलिंद फिब्रिलेशन एक बड़े घेरे में एम्बोलिज्म के साथ घनास्त्रता के अत्यधिक उच्च जोखिम और सबसे खतरनाक जटिलताओं की अभिव्यक्ति के साथ है,विशेष रूप से - एम्बोलिक स्ट्रोक, इसलिए थक्कारोधी चिकित्सा - प्रत्यक्ष या अप्रत्यक्ष कार्रवाई को निर्धारित करना बहुत महत्वपूर्ण है।
थक्कारोधी की नियुक्ति के लिए संकेत हैं:

थक्कारोधी चिकित्सा में शामिल हैं:
- अप्रत्यक्ष एंटीकोआगुलंट्स - वारफारिन, प्रादाक्सा - एक कोगुलोग्राम (INR आमतौर पर 2-3) के नियंत्रण में लंबे समय के लिए निर्धारित किया जाता है;
- एंटीप्लेटलेट एजेंट - एसिटाइलसैलिसिलिक एसिड (थ्रोम्बो ऐस, एस्पिरिन कार्डियो, आदि) 325 मिलीग्राम, डिपिरिडामोल की खुराक पर;
- कम आणविक भार हेपरिन - तीव्र स्थितियों में उपयोग किया जाता है, हृत्तालवर्धन से पहले, अस्पताल में रहने की अवधि कम करें।
यह ध्यान में रखा जाना चाहिए कि रक्त को पतला करने वाली दवाओं के लंबे समय तक उपयोग से रक्तस्राव के रूप में प्रतिकूल प्रभाव पड़ सकता है, इसलिए, इस तरह की जटिलताओं के बढ़ते जोखिम वाले लोगों या कोगुलोग्राम के परिणामों के अनुसार जमावट में कमी को एंटीकोआगुलंट्स निर्धारित किया जाना चाहिए। अत्यधिक सावधानी के साथ।
एक। ताल नियंत्रण रणनीति
ताल नियंत्रण रणनीति में सही लय को बहाल करने के लिए औषधीय एजेंटों या विद्युत हृत्तालवर्धन का उपयोग शामिल है। अतालता के टैचीसिस्टोलिक रूप में, सही लय (कार्डियोवर्जन) को बहाल करने से पहले, हृदय गति को कम करना आवश्यक है, जिसके लिए बीटा-एड्रीनर्जिक ब्लॉकर्स (मेटोप्रोलोल) या कैल्शियम विरोधी (वेरापामिल) निर्धारित हैं। इसके अलावा, हृत्तालवर्धन के लिए अनिवार्य थक्का-रोधी चिकित्सा की आवश्यकता होती है, क्योंकि इस प्रक्रिया से घनास्त्रता का खतरा काफी बढ़ जाता है।
विद्युत हृत्तालवर्धन
- प्रोकैनामाइड;
- अमियोडेरोन;
- प्रोपेफेनोन;
- निबेंटन।
प्रोकैनामाइडअंतःशिरा रूप से प्रशासित, लेकिन कई दुष्प्रभावों का कारण बनता है - सिरदर्द, चक्कर आना, हाइपोटेंशन, मतिभ्रम, ल्यूकोसाइट सूत्र में परिवर्तन, यही कारण है कि इसे यूरोपीय विशेषज्ञों द्वारा कार्डियोवर्जन के लिए दवाओं की सूची से बाहर रखा गया है। रूस और कई अन्य देशों में, दवा की कम लागत के कारण अभी भी प्राइनामाइड का उपयोग किया जाता है।
Propafenoneयह सॉल्यूशन और टैबलेट दोनों रूपों में उपलब्ध है। आलिंद फिब्रिलेशन और स्पंदन के एक लगातार संस्करण के साथ, इसका वांछित प्रभाव नहीं होता है, और यह क्रोनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज में भी contraindicated है और मायोकार्डिअल इस्किमिया और कम बाएं वेंट्रिकुलर सिकुड़न वाले लोगों को निर्धारित करने के लिए अत्यधिक अवांछनीय है।

ऐमियोडैरोन ampoules में उत्पादित किया जाता है, अंतःशिरा रूप से प्रशासित किया जाता है और हृदय की मांसपेशियों के कार्बनिक घावों (उदाहरण के लिए पोस्ट-रोधगलन के निशान) की उपस्थिति में उपयोग के लिए अनुशंसित किया जाता है, जो कि क्रोनिक कार्डियक पैथोलॉजी से पीड़ित अधिकांश रोगियों के लिए महत्वपूर्ण है।
निबेंटनअंतःशिरा जलसेक के लिए एक समाधान के रूप में उपलब्ध है, लेकिन इसका उपयोग केवल गहन देखभाल इकाइयों में किया जा सकता है, जहां इसके प्रशासन के बाद पूरे दिन ताल नियंत्रण संभव है, क्योंकि दवा गंभीर वेंट्रिकुलर अतालता को भड़का सकती है।
फार्माकोलॉजिकल कार्डियोवर्सन के संकेत ऐसे मामले हैं जब एट्रियल फाइब्रिलेशन पहली बार हुआ या अतालता का पैरॉक्सिस्म उच्च हृदय गति के साथ होता है, जिससे नकारात्मक लक्षण और हेमोडायनामिक अस्थिरता होती है, जो दवा द्वारा ठीक नहीं की जाती है। यदि साइनस लय के बाद के अवधारण की संभावना कम है, तो मेडिकल कार्डियोवर्जन को मना करना बेहतर है।
अतालता की शुरुआत के 48 घंटों के भीतर शुरू होने पर फार्माकोलॉजिकल कार्डियोवर्जन सबसे अच्छा होता है। कंजेस्टिव दिल की विफलता की पृष्ठभूमि के खिलाफ होने वाली अलिंद अतालता के लिए मुख्य दवाएं अमियोडेरोन और डॉफेटिलाइड मानी जाती हैं, जो न केवल अत्यधिक प्रभावी हैं, बल्कि सुरक्षित भी हैं, जबकि संभावित दुष्प्रभावों के कारण नोवोकेनैमाइड, प्रोपैफेनोन और अन्य एंटीरैडमिक्स का उपयोग अवांछनीय है। .
पैरॉक्सिस्मल एट्रियल फ़िब्रिलेशन में लय को बहाल करने के लिए अमियोडेरोन को सबसे प्रभावी साधन माना जाता है। शोध के परिणामों के अनुसार, क्रोनिक हार्ट फेल्योर वाले रोगियों द्वारा इसके दो साल के सेवन से, समग्र मृत्यु दर लगभग आधी हो जाती है, अचानक मृत्यु की संभावना - 54% और दिल की विफलता की प्रगति - 40% तक कम हो जाती है।
आवर्तक ताल व्यवधान को रोकने के लिए एंटीरैडमिक दवाओं को लंबे समय तक निर्धारित किया जा सकता है, लेकिन इस मामले में, अपेक्षाकृत कम प्रभावकारिता के साथ साइड इफेक्ट के उच्च जोखिम को ध्यान में रखा जाना चाहिए। लंबी अवधि की चिकित्सा की उपयुक्तता का प्रश्न व्यक्तिगत रूप से तय किया जाता है, और निर्धारित करने के लिए सोटालोल, अमियोडेरोन, प्रोपेफेनोन, एताट्सिज़िन बेहतर होते हैं।
बी। दर नियंत्रण रणनीति
हृदय गति नियंत्रण रणनीति चुनते समय, कार्डियोवर्जन का सहारा नहीं लिया जाता है, लेकिन दवाएं निर्धारित की जाती हैं जो हृदय गति को धीमा कर देती हैं - (मेटोप्रोलोल, कार्वेडिलोल), (वेरापामिल, डिल्टियाजेम), पिछले समूहों की अप्रभावीता के साथ एमियोडेरोन।

चुनी हुई रणनीति का परिणाम आराम के समय 110 प्रति मिनट से अधिक नाड़ी होना चाहिए। यदि लक्षणों का उच्चारण किया जाता है, तो आराम के समय हृदय गति को 80 बीट प्रति मिनट के स्तर पर बनाए रखा जाता है और मध्यम व्यायाम के साथ 110 से अधिक नहीं। नाड़ी नियंत्रण अतालता की अभिव्यक्तियों को कम करता है, जटिलताओं के जोखिम को कम करता है, लेकिन पैथोलॉजी की प्रगति को रोकता नहीं है।
वी कैथेटर एब्लेशन

आलिंद फिब्रिलेशन के दुर्लभ पैरॉक्सिस्म के साथ, जो, हालांकि, गंभीर लक्षणों के साथ होता है, इंट्रा-एट्रियल कार्डियोवर्टर-डीफिब्रिलेटर्स को प्रत्यारोपित किया जा सकता है, जो अतालता को रोकते नहीं हैं, लेकिन ऐसा होने पर इसे प्रभावी रूप से समाप्त कर देते हैं।
अतालता की पुनरावृत्ति की रोकथाम
आलिंद फिब्रिलेशन के बार-बार होने वाले हमलों की रोकथाम बहुत महत्वपूर्ण है, क्योंकि आधे से अधिक मामलों में कार्डिओवर्सन के बाद अगले वर्ष अतालता की पुनरावृत्ति होती है, और केवल एक तिहाई रोगियों में साइनस लय को बनाए रखा जा सकता है।
निवारक उपचार का लक्ष्य- न केवल अतालता के बार-बार होने वाले एपिसोड को रोकने के लिए, बल्कि इसके स्थायी रूप के विकास में देरी करने के लिए भी, जब एम्बोलिज्म की संभावना, दिल की विफलता की प्रगति और अचानक मौत काफी बढ़ जाती है।
आलिंद फिब्रिलेशन के एक हमले को रोकने के लिए, 3 बीटा-ब्लॉकर्स की सिफारिश की जाती है - बिसोप्रोलोल, कार्वेडिलोल और मेटोप्रोलोल। लय की शुद्धता बनाए रखने के लिए, अमियोडेरोन को निर्धारित करना बेहतर है।
आलिंद फिब्रिलेशन के आवर्तक हमलों की रोकथाम के लिए योजनाओं में लिपिड-कम करने वाले एजेंट () भी शामिल हैं, जिनमें कार्डियोप्रोटेक्टिव, एंटी-इस्केमिक, एंटीप्रोलिफेरेटिव और एंटी-इंफ्लेमेटरी प्रभाव होता है। पुरानी कोरोनरी हृदय रोग वाले मरीजों में, स्टेटिन अतालता पुनरावृत्ति की संभावना को कम करने में मदद करते हैं।
पैरॉक्सिस्म से राहतआलिंद फिब्रिलेशन हमेशा इसकी प्राथमिक घटना के मामले में किया जाता है। ऐसा करने के लिए, ऊपर वर्णित विधियों में से एक का उपयोग करके कार्डियोवर्जन किया जाता है, एंटीरैडिक्स के साथ दवा उपचार एंटीकोआगुलेंट थेरेपी के साथ समानांतर में निर्धारित किया जाता है। विशेष रूप से महत्वपूर्ण दो दिनों से अधिक समय तक चलने वाले अतालता के लिए एंटीकोआगुलंट्स का उपयोग है।
प्रस्तुतकर्ताओं में से एक आपके प्रश्न का उत्तर देगा।
इस खंड के प्रश्नों का वर्तमान में उत्तर दिया जा रहा है: साज़किना ओक्साना युरेविना, हृदय रोग विशेषज्ञ, चिकित्सक
आप मनमाने ढंग से VesselInfo प्रोजेक्ट की मदद या समर्थन के लिए किसी विशेषज्ञ को धन्यवाद दे सकते हैं।


