07.05.2019
Kombinovani oralni kontraceptivi. Hormonski kontraceptivi, klasifikacija, mehanizam djelovanja
Kontraceptivi su lijekovi koji se koriste za sprječavanje trudnoće. Svrha kontracepcije je planiranje porodice, očuvanje zdravlja žene, a dijelom i njenog seksualnog partnera, ostvarivanje prava žene na slobodan izbor: da zatrudni ili odbije da to učini.
Zašto su sve vrste kontracepcije neophodne:
- bilo koja metoda kontracepcije smanjuje broj pobačaja - uzroka ginekoloških bolesti, prijevremenog porođaja, smrtnosti majki i novorođenčadi;
- zaštita pomaže u planiranju izgleda djeteta u zavisnosti od uslova života porodice, zdravlja roditelja i mnogih drugih faktora;
- neke efikasne metode kontracepcije istovremeno pomažu u borbi protiv ginekoloških bolesti, osteoporoze i neplodnosti.
Efikasnost kontraceptiva se procjenjuje Pearl indeksom. Pokazuje koliko je žena od stotinu koje su koristile metodu tokom godine zatrudnelo. Što je manji, to je veća efikasnost zaštite. Moderne metode kontracepcije imaju Pearl indeks blizu 0,2-0,5, odnosno trudnoća se javlja kod 2-5 žena od 1000.
Klasifikacija metoda kontracepcije:
- intrauterino;
- hormonalni;
- barijera;
- fiziološki (prirodni);
- hirurška sterilizacija
Razmotrite navedene vrste kontracepcije, princip njihovog djelovanja, učinkovitost, indikacije i kontraindikacije.
intrauterine metode
Koristite strane predmete postavljene u šupljinu materice. Intrauterina kontracepcija je široko rasprostranjena u Kini, Rusiji, skandinavskim zemljama.
Metoda je predložena početkom 20. stoljeća, kada je predloženo uvođenje prstena od različitih materijala u šupljinu materice kako bi se spriječila trudnoća. Godine 1935. zabranjena je intrauterina kontracepcija zbog velikog broja infektivnih komplikacija.
Lipps je 1962. godine predložio poznati uređaj napravljen od zakrivljene plastike sa pričvršćenim najlonskim koncem za uklanjanje kontraceptiva, Lippsovu petlju. Od tada se intrauterina kontracepcija neprestano razvija.
Intrauterini uređaji se dijele na inertne i medicinske. Inertni se trenutno ne koriste. Preporučuju se samo medicinski kontraceptivi koji sadrže dodatke metala ili hormone, uključujući:
- MultiloadCu-375 - zavojnica u obliku slova F, bakrena i projektovana za 5 godina;
- Nova-T - uređaj u obliku slova T, prekriven bakrenim namotom;
- CooperT 380 A - T-kalem, projektovan za 6 godina;
- - najpopularnija spirala do sada, koja postupno oslobađa levonorgestrel u šupljinu maternice - derivat progesterona koji ima kontracepcijski i terapeutski učinak.

Mehanizam djelovanja
Intrauterina kontracepcija ima sljedeće efekte:
- smrt spermatozoida koji su prodrli u maternicu zbog toksičnog učinka metala;
- povećana viskoznost cervikalne sluzi zbog hormona koji sprečava stvaranje spermatozoida;
- atrofija endometrija pod utjecajem levonorgestrela; očuvana je ovulacija i djelovanje estrogena na ženski organizam, a menstruacija postaje kraća, rjeđa ili potpuno nestaje;
- abortivna akcija.
Mehanizam abortusa uključuje:
- aktivno kretanje cijevi i ulazak nezrele jajne stanice u šupljinu maternice;
- lokalni upalni proces u endometriju, koji sprječava pričvršćivanje embrija;
- aktivacija kontrakcija materice koje izbacuju jaje iz genitalnog trakta.
Indeks Pearl za spirale sa sadržajem bakra je 1-2, za sistem Mirena 0,2-0,5. Dakle, ovaj hormonski sistem je najbolja metoda intrauterine kontracepcije.
Uvođenje kontracepcije
Intrauterini uložak se postavlja nakon pobačaja ili uklanjanja starog, 1,5-2 mjeseca nakon rođenja djeteta ili šest mjeseci nakon carskog reza. Prije toga se pacijent pregleda, obraćajući pažnju na znakove infekcije.
Nakon 7 dana žena ide kod ginekologa. Ako je sve prošlo dobro, trebalo bi da posećuje lekara najmanje jednom u 6 meseci.
Kontraceptiv se skida na zahtjev pacijentkinje, uz razvoj komplikacija ili na kraju perioda upotrebe, povlačenjem "antena". Ako su "antene" pukle, uklanjanje se vrši u bolnici. Dešava se da spirala uraste u debljinu miometrijuma. Ako žena nema nikakvih pritužbi, ne uklanja se, a ženi se savjetuje korištenje drugih metoda zaštite.
Komplikacije i kontraindikacije
Moguće komplikacije:
- perforacija miometrijuma (1 slučaj na 5000 injekcija);
- sindrom boli;
- krvavi problemi;
- zarazne bolesti.
Ako osjetite jake bolove u abdomenu, grčeve sa krvarenjem, obilne menstruacije, povišenu temperaturu, obilan iscjedak, „ispadanje“ iz spirale, odmah se obratite ljekaru.
Uvođenje spirale je apsolutno kontraindicirano u trudnoći, infekcijama ili tumorima genitalnih organa. Bolje ga je ne koristiti ako je menstrualni ciklus poremećen, postoji hiperplazija endometrija, anatomske karakteristike genitalnih organa, bolesti krvi, velike, alergije na metale, teška popratna stanja. Žene koje nisu rađale mogu koristiti intrauterinu kontracepciju, ali je rizik od patologije trudnoće u budućnosti veći.
Prednosti ove metode kontracepcije su mogućnost upotrebe tokom laktacije, odsustvo nuspojava izazvanih estrogenom i manji uticaj na sisteme organizma. Nedostaci - manja efikasnost i vjerovatnoća metroragije.
Injekcioni kontraceptivi i implantati
Ova metoda se koristi za dugotrajnu zaštitu od neželjene trudnoće. Koristi se preparat Depo-Provera, koji sadrži samo progestagensku komponentu, ubrizgava se u mišić 1 put u kvartalu. Indeks bisera 1.2.
Prednosti injekcijske kontracepcije:
- prilično visoka efikasnost;
- trajanje akcije;
- dobra tolerancija;
- nema potrebe za dnevnim pilulama;
- možete uzimati lijek za miome maternice i druge kontraindikacije za lijekove s estrogenskom komponentom.
Nedostaci metode: sposobnost začeća se vraća tek nakon 6 mjeseci - 2 godine nakon posljednje injekcije; sklonost razvoju krvarenja iz materice, a potom i njihovom potpunom prestanku.
Ova metoda se preporučuje ženama kojima je potrebna dugotrajna kontracepcija (koja je, međutim, reverzibilna), dok doje, sa kontraindikacijama na estrogenske lijekove, te pacijentima koji ne žele svakodnevno uzimati tablete.
Prema istim indikacijama moguća je ugradnja implantabilnog lijeka Norplant, a to je 6 malih kapsula. Šive se u lokalnoj anesteziji ispod kože podlaktice, efekat se razvija već prvog dana i traje do 5 godina. Indeks Pearl je 0,2-1,6.

barijerne metode kontracepcije
Jedna od prednosti barijernih metoda je zaštita od polno prenosivih bolesti. Stoga su široko rasprostranjeni. Dijele se na hemijske i mehaničke metode kontracepcije.
Hemijske metode
Spermicidi su supstance koje ubijaju spermu. Njihov indeks bisera je 6-20. Takvi lijekovi se proizvode u obliku vaginalnih tableta, supozitorija, krema, pjena. Čvrsti oblici (svijeće, filmovi, vaginalne tablete) se ubacuju u vaginu 20 minuta prije spolnog odnosa kako bi imali vremena da se otapaju. Pena, gel, krema deluju odmah nakon nanošenja. Kod ponovljenog koitusa potrebno je ponovno uvođenje spermicida.
Najčešća sredstva su Pharmatex i Patentex Oval. Spermicidi neznatno povećavaju zaštitu od polno prenosivih bolesti, jer imaju baktericidni učinak. Međutim, povećavaju propusnost zidova vagine, što povećava vjerovatnoću zaraze HIV-om.
Prednosti hemijskih metoda kontracepcije su kratkotrajnost njihovog delovanja i odsustvo sistemskih efekata, dobra podnošljivost, zaštita od polno prenosivih bolesti. Nedostaci koji značajno ograničavaju upotrebu takvih lijekova uključuju nisku efikasnost, rizik od alergija (peckanje, svrab u vagini), kao i direktnu povezanost upotrebe sa koitusom.
Mehaničke metode kontracepcije
Takve metode zadržavaju spermatozoide, stvarajući mehaničku prepreku na njihovom putu do materice.
Najčešći su kondomi. One su za muškarce i za žene. Za vrijeme erekcije treba nositi muške. Ženski kondomi se sastoje od dva prstena povezana lateks filmom koji formira cilindar zatvoren na jednom kraju. Jedan prsten se stavlja na vrat, a drugi se izvlači.
Indeks Pearl za kondome kreće se od 4 do 20. Da biste maksimizirali njihovu efikasnost, morate pravilno koristiti ove dodatke: nemojte koristiti lubrikante na bazi ulja, nemojte ponovo koristiti kondom, izbjegavajte produžene intenzivne radnje tokom kojih lateks može puknuti i platiti obratiti pažnju na rok trajanja i uslove skladištenja kontraceptiva.
Kondomi dosta dobro štite od polno prenosivih bolesti, ali ne štite u potpunosti od infekcije sifilisom i nekim virusnim bolestima koje se prenose kontaktom s kožom.
Ova vrsta kontracepcije je najindicirana za žene s rijetkim ili promiskuitetnim seksualnim odnosima.
Koju metodu kontracepcije odabrati za najpotpuniju zaštitu od trudnoće i spolno prenosivih bolesti? U ovom slučaju preporučuje se kombinirana metoda - uzimanje hormonskih kontraceptiva i korištenje kondoma.
Vaginalne dijafragme i kapice nisu u širokoj upotrebi. Ovi uređaji se nose na grliću materice prije seksualnog odnosa, a skidaju se 6 sati nakon njega. Obično se koriste zajedno sa spermicidima. Peru se, osuše, čuvaju na suvom mestu i po potrebi ponovo koriste. Upotreba ovih alata zahtijeva obuku. Ne koriste se za deformacije vrata, vagine, upalne bolesti genitalnih organa. Nesumnjiva prednost takvih uređaja je njihova višekratna upotreba i niska cijena.
Mehaničke metode kontracepcije imaju sljedeće prednosti: sigurnost, zaštita od spolno prenosivih bolesti (za kondome). Nedostaci povezani s nedovoljnim efektom i odnosom između primjene i koitusa.
Prirodni načini
Prirodne metode uključuju suzdržavanje od seksualnih odnosa u dane blizu ovulacije. Pearl indeks dostiže 40. Za određivanje plodnog ("opasnog" perioda) koriste se sljedeće metode:
- kalendar;
- mjerenje temperature u rektumu;
- ispitivanje cervikalne sluzi;
- symptothermal.
kalendarska metoda kontracepcije
Koristi se samo kod žena sa redovnim ciklusom. Vjeruje se da se ovulacija javlja 12-16. dana ciklusa u trajanju od 28 dana, spermatozoida živi 4 dana, jajna stanica - 1 dan. Dakle, "opasan" period traje od 8 do 17 dana. Ovih dana morate koristiti druge metode zaštite.
Dragi prijatelji, zdravo!
Zašto ih ima toliko? Tačnije, ZAŠTO? Zaista je bilo nemoguće pustiti 3-4 lijeka i stati na tome?
Zašto zavaravati žene, akušere-ginekologe i, naravno, početnike, koji su primorani da odgovaraju na prastaro pitanje kupaca „šta je bolje“?
Štaviše, često oni, u smislu kupaca, žele da znaju sve "ovde i sada", a kategorički ne žele da idu kod lekara da dobiju recept za lek za ženu "".
Ali morate... Vi bolje od mene znate koliko je kontraindikacija naznačeno u uputama za hormonske kontraceptive i koliko nuspojava mogu izazvati.
Pokušajmo s vama razumjeti obilje hormonskih tableta koje rodi gotovo da ne ostavljaju šanse da dovede ljudsko mladunče u par u kljunu.
Ali ovaj članak nije namijenjen samoizboru hormona!
Kad god počnem da pričam o lijekovima na recept, bojim se da ćete ovim podacima raspolagati na svoj način i preporučiti ih desno i lijevo, kako se to nažalost događa.
Kada sam započeo ovaj razgovor, postavio sam sebi četiri cilja:
- Strukturirajte informacije o hormonskim kontraceptivima za vas.
- Pokažite njihove razlike jedni od drugih.
- Razgovarajte o principima po kojima liječnici preporučuju ovaj ili onaj lijek.
- Da vas uplašim, kao i one koji će čitati ove redove. Jer mislim da je bolje pretjerati nego ne raditi po ovom pitanju. 🙂
Više o menstrualnom ciklusu
O ženskom reproduktivnom sistemu i menstrualnom ciklusu smo već jednom.
Prije nego što pređemo na analizu hormonskih kontraceptiva, podsjetit ću vas na priču koja se događa u ženskom tijelu svakog mjeseca.
Hipotalamus i hipofiza kontrolišu menstrualni ciklus.
Sve počinje činjenicom da hipotalamus daje instrukcije hipofizi da u krvotok otpusti hormon koji stimulira folikule.
Pod njegovim strogim vodstvom, u jajnicima počinje rasti i sazrijevati nekoliko folikula sa jajnim stanicama, sintetizirajući estrogene koji su neophodni za njihovo sazrijevanje. Nakon nekog vremena, jedan od folikula u svom razvoju izbija naprijed, dok se ostali popuštaju.
U međuvremenu, u maternici, pod uticajem estrogena, počinje priprema "jastučića" za oplođeno jaje, kako bi tamo bilo toplo, udobno i zadovoljavajuće. Sluzokoža materice se zadeblja.
U prosjeku, nakon 2 sedmice od početka ciklusa, nivo estrogena dostiže svoj maksimum, a jajna ćelija dostiže svoju "starost". „Odgovor“ za njen izlazak iz svog rodnog gnijezda je oslobađanje luteinizirajućeg hormona od strane hipofize (kao odgovor na povećanje nivoa estrogena). Folikul puca, jaje se oslobađa (to se zove ovulacija), ulazi u jajovod i ulazi u šupljinu materice.
A na mjestu folikula koji puca, formira se žuto tijelo koje proizvodi progesteron.
Progesteron se s entuzijazmom uključuje u proces pripreme materice za prijem oplođenog jajašca. Olabavljuje endometrijum, moglo bi se reći, mladencima „napuhuje perjanicu“ (ako dođe do sudbonosnog susreta), smanjuje tonus materice kako bi ga očuvao, mijenja svojstva cervikalne sluzi kako bi spriječila infekciju, i priprema mliječne žlijezde za moguću trudnoću.
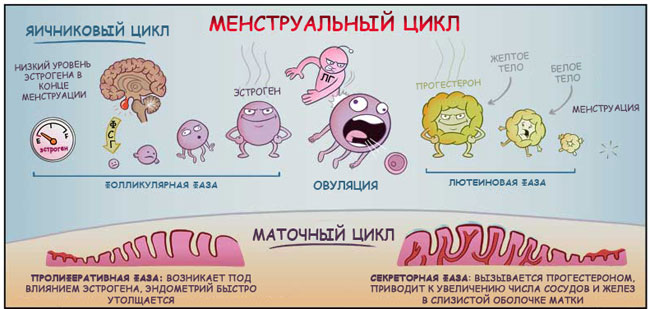
Ako do oplodnje ne dođe, nivo progesterona opada, a obrasli funkcionalni sloj endometrijuma se odbacuje kao nepotreban. Ovo je menstruacija.
Maksimalni nivo estrogena pada u periodu ovulacije, a progesterona - otprilike na 22-23. dan ciklusa.
Hormonska kontracepcija za različite ciljne grupe
Sve preparate hormonske kontracepcije podijelio sam u 3 grupe:
Prve dvije grupe namijenjene su onima koji imaju redovan seksualni život sa jednim partnerom, jer ne spašavaju od seksualnih infekcija, po kojima su neobične veze poznate. Istina, život s jednim partnerom ih ne spašava uvijek od njih, ali pretpostavićemo da su svi vjerni jedni drugima, poput labudova, a niko od para ne hoda ni lijevo ni desno, ni dijagonalno ni u krug .
Za grupu "za odgovorno"(prema mojoj klasifikaciji) uključuje lijekove koje je potrebno uzimati svaki dan i po mogućnosti u isto vrijeme.
To uključuje:
- Kombinovani oralni kontraceptivi. Sadrže KOMBINACIJU estrogena i gestagena, koja oponaša menstrualni ciklus. Otuda i naziv.
- Mini-drink. Ovo je naziv sredstava koja sadrže samo gestagene.
Slažete se, neće svaka žena (zbog djevojačkog pamćenja) moći gutati tablete svaki dan, pa čak i u isto vrijeme, često nekoliko godina.
U grupi "za zaposlene ili" sretne" postoje lijekovi koje nije potrebno uzimati svaki dan, pa je rizik od propuštanja kontracepcijske pilule smanjen.
"Srećan" jer, kako kaže klasik, "Srećne sate ne gledaju".
Veoma zauzeti, opterećeni svojim problemima preko krova, mogu se sjetiti tableta za nekoliko dana, ili čak samo ako nema crvenih dana na kalendaru. Dakle, nešto optimalno za njih je nešto što su zalijepili, unijeli, ubrizgali i zaboravili na nekoliko dana/mjeseca/godina.
Pripreme ove grupe su posebno pogodne za konduktere, stjuardese, za one koji stalno putuju na poslovna putovanja, turneje, takmičenja, a pritom, kako rekoh, uspevaju da imaju redovan seksualni život.
Ima 5 podgrupa:
- Evra transdermalni terapijski sistem.
- Vaginalni prsten NovaRing.
- Intrauterine spirale.
- kontracepcijskih implantata.
- kontracepcijske injekcije.
Za grupu "Za neodgovorne" Ja sam postavio sredstva za hitnu kontracepciju. Izvini ako sam nekoga uvredio.
Po pravilu ih uzimaju oni koji su u potrazi za nezemaljskom srećom, vole da se „opuštaju“ praznicima i vikendom, gube ostatke uma od aspirisanog izgovorenog na uvo: „Dušo, seks u kondomu je poput mirisa ruže u gas maski”, i nada se “možda”.
Ispalo je ukupno ukupno 8 podgrupe, koje ćemo analizirati po redu.
Kombinovani oralni kontraceptivi
Kombinovane oralne kontraceptive (COC) izmislili su 1960-ih muškarci. To su bili hemičar Carl Gerassi, farmakolozi Gregory Pincus i John Rock. I prvi oralni kontraceptiv zvao se Enovid.
Šta ih je inspirisalo na ovaj izum, istorija, naravno, šuti. Možda ih je vodila želja da svoje najmilije spase od čestih "glavobolja".
Prvi kontraceptiv sadržavao je samo konjske doze estrogena i gestagena, pa su u pozadini njihove upotrebe žene počele rasti na pogrešnom mjestu, akne su se pojavile na tijelu, a neke su čak umrle od srčanog ili moždanog udara.
Sva kasnija istraživanja bila su usmjerena na poboljšanje sigurnosti oralnih kontraceptiva i smanjenje broja nuspojava. Doze estrogena i gestagena postepeno su se smanjivale. Ali bilo je važno ne prijeći granicu kada je kontracepcijski učinak ugrožen.
Ovaj proces ne staje do danas, jer idealni COC još nije izmišljen, iako je u tom pravcu postignut ogroman uspjeh.
Možda ste čuli za Pearl Index. Ovo je stopa neuspjeha, koja pokazuje broj trudnoća na 100 žena koje koriste jednu ili drugu metodu kontracepcije.
Da shvatite: za moderne COC manje je od jedan, dok je za kondome 10, za spermicide i ljubitelje coitus interruptusa - 20.
Kako djeluju kombinovani oralni kontraceptivi?
- Pošto u tijelu postoje estrogeni (koji dolaze izvana), hipotalamus razumije da je „u Bagdadu sve mirno“ i ne naređuje hipofizi da proizvodi hormon koji stimulira folikle.
- Kako se folikulostimulirajući hormon ne proizvodi, folikuli u jajnicima su u polusnu, ne proizvode estrogene, a ako rastu, vrlo su tromi i nevoljni. Dakle, jaje ne sazrijeva.
- Ako jaje ne može dostići "odraslo doba", lišeno je mogućnosti da napusti roditeljski dom i krene u potragu za srodnom dušom. Nema ovulacije.
- Budući da se nivo estrogena ne povećava, ne dolazi do oslobađanja luteinizirajućeg hormona, ne formira se žuto tijelo i ne proizvodi se progesteron. A zašto je on potreban? Na kraju krajeva, on dolazi spolja.
- Upravo taj „strani“ progesteron zgušnjava sluz koju proizvode žlijezde grlića materice, i koliko god spermatozoidi bili okretni, ne mogu prodrijeti u matericu.
- Postoji još jedan nivo zaštite: budući da se u reproduktivnom sistemu žene tokom uzimanja KOK ne dešava ono što bi trebalo da se desi, materica ne može da pripremi „jastuk“ za prijem oplođene jajne ćelije. Funkcionalni sloj endometrija prilično raste. Tada će izaći u obliku menstrualnog krvarenja. Pa čak i ako nekim čudom jajna ćelija sazri da se inat svim neprijateljima, napusti folikul, a spermatozoid savlada sve prepreke, pa se spoje u naletu strasti, onda se oplođeno jaje neće moći naseliti na sluznici materice.
I šta se dešava?
Ispada da kada COC uđe u organizam, estrogen i progestagen koji su došli u njihovom sastavu signaliziraju hipotalamusu da je u organizmu sve u redu, hormona ima dovoljno, svi su srećni i smireni, generalno, SVI SPAVAJU!
A u ženskom reproduktivnom sistemu počinje uspavano kraljevstvo...
Dakle, COC je duboka anestezija za hipotalamus, hipofizu, jajnike. Obmana prirode. Svi mirno spavaju, šmrcnu i stidljivo pokušavaju da se oporave samo u rijetkim danima bez hormonskog intervala.
Hormonska kontracepcija: tajne medicinskih recepata
Da budem iskren, dok se nisam udubio u ovu temu, mislio sam da je za odabir kontracepcije potrebno pažljivo ispitati ženu na hormonski status, prisustvo malignih tumora, stanje, koagulacijski sistem itd.
Ispostavilo se da ne postoji ništa slično!
Akušer-ginekolog traži od žene da detaljno utvrdi njene zdravstvene probleme, način života, spremnost i mogućnost svakodnevnog uzimanja tableta.
Doktor objašnjava:
- Da li žena doji dijete?
- Koliko je prošlo od posljednjeg poroda?
- Postoji li masa u mliječnoj žlijezdi nepoznatog porijekla?
- Ima li oštećenja srčanih zalistaka?
- Postoje li migrene? Sa ili bez aure?
- Da li postoji ? Ako jeste, da li se nadoknađuje ili ne?
- Da li ste u prošlosti imali srčani udar, moždani udar ili bolest koronarnih arterija?
- Ima li ozbiljnih problema sa jetrom i žučnim putevima?
- Da li ste u prošlosti imali tromboflebitis i plućnu emboliju?
- Planira li se u bliskoj budućnosti velika hirurška operacija koja sama po sebi dramatično povećava rizik od tromboze i plućne embolije?
S ljubavlju za tebe, Marina Kuznjecova
Svaka tableta kombinirani oralni kontraceptivi (COC) sadrži estrogen i progestogen. Sintetički estrogen, etinil estradiol, koristi se kao estrogenska komponenta COC, a različiti sintetički gestageni (sinonimi za progestine) se koriste kao gestagene komponente.
Mehanizam kontraceptivnog djelovanja COC:
- supresija ovulacije;
- zgušnjavanje cervikalne sluzi;
- promjena u endometrijumu koja sprječava implantaciju.
Kontracepcijsko djelovanje COC-a obezbeđuje gestagenu komponentu. Etinilestradiol kao dio COC-a podržava proliferaciju endometrija i osigurava kontrolu ciklusa (nema povremenog krvarenja kada se uzimaju COC).
Osim toga, etinil estradiol je neophodan za zamjenu endogenog estradiola, jer kada se uzimaju COC, nema rasta folikula i stoga se estradiol ne proizvodi u jajnicima.
Glavne kliničke razlike između modernih COC - individualna tolerancija, učestalost neželjenih reakcija, karakteristike djelovanja na metabolizam, terapijski efekti itd. - posljedica su svojstava njihovih gestagena.
KLASIFIKACIJA I FARMAKOLOŠKI EFEKTI COC
Hemijski sintetički gestageni - steroidi; klasificirani su prema porijeklu.
Poput prirodnog progesterona, sintetički gestageni indukuju sekretornu transformaciju estrogenom stimulisanog (proliferativnog) endometrijuma. Ovaj efekat je posledica interakcije sintetičkih gestagena sa endometrijskim PR. Osim što utječu na endometrij, sintetički gestageni djeluju i na druge ciljne organe progesterona. Antiandrogeni i antimineralokortikoidni efekti gestagena su povoljni za oralnu kontracepciju, a androgeni efekat gestagena je nepoželjan.
Rezidualni androgeni učinak je nepoželjan, jer se klinički može manifestirati pojavom akni, seboreje, promjenama u lipidnom spektru krvnog seruma, promjenama tolerancije na ugljikohidrate i povećanjem tjelesne težine zbog anaboličkog djelovanja.
Prema jačini androgenih svojstava, gestageni se mogu podijeliti u sljedeće grupe:
- Visoki androgeni gestageni (noretisteron, linestrenol, etinodiol).
- Gestageni sa umjerenom androgenom aktivnošću (norgestrel, levonorgestrel u visokim dozama, 150-250 mcg/dan).
- Progestageni minimalne androgenosti (levonorgestrel u dozi ne većoj od 125 mcg/dan, uključujući trofazni), etinilestradiol + gestoden, desogestrel, norgestimat, medroksiprogesteron). Androgena svojstva ovih gestagena nalaze se samo u farmakološkim testovima, u većini slučajeva nemaju klinički značaj. SZO preporučuje upotrebu COC-a s niskim sadržajem androgenih gestagena. U studijama je utvrđeno da desogestrel (aktivni metabolit - 3-ketodesogestrel, etonogestrel) ima visoku progestogenu i nisku androgenu aktivnost i najmanji afinitet za SHBG, pa čak i pri visokim koncentracijama ne istiskuje androgene iz svoje veze. Ovi faktori objašnjavaju visoku selektivnost desogestrela u odnosu na druge moderne gestagene.
Ciproteron, dienogest i drospirenon, kao i hlormadinon, imaju antiandrogeni efekat.
Klinički, antiandrogeni učinak dovodi do smanjenja simptoma ovisnih o androgenu - akni, seboreje, hirzutizma. Stoga se COC s antiandrogenim gestagenima koriste ne samo za kontracepciju, već i za liječenje androgenizacije kod žena, na primjer, sa PCOS-om, idiopatskom androgenizacijom i nekim drugim stanjima.
NEŽELJENI EFEKTI KOMBINOVANIH ORALNIH KONTRACEPTIVA (KOK)
Neželjeni efekti se često javljaju u prvim mjesecima uzimanja KOK (kod 10-40% žena), a kasnije se njihova učestalost smanjuje na 5-10%. Nuspojave COC-a obično se dijele na kliničke i ovisne o mehanizmu.
Preterani uticaj estrogena:
- glavobolja;
- povećanje krvnog pritiska;
- razdražljivost;
- mučnina, povraćanje;
- vrtoglavica;
- sisavci;
- kloazma;
- pogoršanje tolerancije na kontaktna sočiva;
- debljanje.
Nedovoljno estrogensko dejstvo:
- glavobolja;
- depresija;
- razdražljivost;
- smanjenje veličine mliječnih žlijezda;
- smanjen libido;
- suhoća vagine;
- intermenstrualno krvarenje na početku i u sredini ciklusa;
- oskudne menstruacije.
Prekomjeran utjecaj gestagena:
- glavobolja;
- depresija;
- umor;
- akne;
- smanjen libido;
- suhoća vagine;
- pogoršanje proširenih vena;
- debljanje.
Nedovoljno progestogeno dejstvo:
- obilna menstruacija;
- intermenstrualno krvarenje u drugoj polovini ciklusa;
- kašnjenje menstruacije.
Ako nuspojave traju duže od 3-4 mjeseca nakon početka liječenja i/ili se pojačaju, kontracepcijski lijek treba promijeniti ili prekinuti.
Ozbiljne komplikacije prilikom uzimanja COC su izuzetno rijetke. To uključuje trombozu i tromboemboliju (duboka venska tromboza, plućna embolija). Za zdravlje žena, rizik od ovih komplikacija kada se uzimaju COC sa dozom etinilestradiola od 20-35 mcg / dan je vrlo mali - manji nego tokom trudnoće. Ipak, prisustvo barem jednog faktora rizika za nastanak tromboze (pušenje, dijabetes melitus, visoki stepen gojaznosti, arterijska hipertenzija, itd.) je relativna kontraindikacija za uzimanje KOK. Kombinacija dva ili više od gore navedenih faktora rizika (na primjer, pušenje starije od 35 godina) u potpunosti isključuje upotrebu COC-a.
Tromboza i tromboembolija, kako prilikom uzimanja COC-a, tako i tokom trudnoće, mogu biti manifestacije skrivenih genetskih oblika trombofilije (rezistencija na aktivirani protein C, hiperhomocisteinemija, nedostatak antitrombina III, proteina C, proteina S; APS). S tim u vezi, treba naglasiti da rutinsko određivanje protrombina u krvi ne daje predstavu o sistemu hemostaze i ne može biti kriterij za propisivanje ili otkazivanje COC. Prilikom identificiranja latentnih oblika trombofilije potrebno je provesti posebnu studiju hemostaze.
KONTRAINDIKACIJE ZA UPOTREBU KOMBINOVANIH ORALNIH KONTRACEPTIVA
Apsolutne kontraindikacije za uzimanje COC:
- duboka venska tromboza, plućna embolija (uključujući anamnezu), visok rizik od tromboze i tromboembolije (sa opsežnom operacijom povezanom s produženom imobilizacijom, s kongenitalnom trombofilijom s patološkim razinama faktora koagulacije);
- ishemijska bolest srca, moždani udar (prisustvo cerebrovaskularne krize u anamnezi);
- arterijska hipertenzija sa sistoličkim krvnim pritiskom od 160 mm Hg. i više i/ili dijastolički krvni pritisak od 100 mm Hg. i više i/ili uz prisustvo angiopatije;
- komplikovane bolesti valvularnog aparata srca (hipertenzija plućne cirkulacije, fibrilacija atrija, septički endokarditis u anamnezi);
- kombinacija više faktora u nastanku kardiovaskularnih bolesti (starost od 35 godina, pušenje, dijabetes, hipertenzija);
- bolesti jetre (akutni virusni hepatitis, hronični aktivni hepatitis, ciroza jetre, hepatocerebralna distrofija, tumor jetre);
- migrena sa žarišnim neurološkim simptomima;
- dijabetes melitus s angiopatijom i/ili trajanjem bolesti više od 20 godina;
- rak dojke, potvrđen ili sumnjiv;
- pušenje više od 15 cigareta dnevno starijih od 35 godina;
- laktacija u prvih 6 sedmica nakon rođenja;
- trudnoća.
OBNAVLJANJE PLODNOSTI
Nakon prestanka upotrebe COC-a, brzo se obnavlja normalno funkcionisanje hipotalamus-hipofiza-jajnici. Više od 85-90% žena može zatrudnjeti u roku od godinu dana, što odgovara biološkom nivou plodnosti. Uzimanje COC prije začeća ne utiče negativno na fetus, tok i ishod trudnoće. Slučajna upotreba COC u ranim fazama trudnoće nije opasna i ne služi kao osnova za pobačaj, ali pri prvoj sumnji na trudnoću žena treba odmah prestati uzimati COC.
Kratkotrajna upotreba COC-a (unutar 3 mjeseca) uzrokuje povećanje osjetljivosti receptora sistema "hipotalamus-hipofiza-jajnici", stoga, kada se COC ponište, oslobađaju se tropski hormoni i stimulira ovulacija.
Ovaj mehanizam se zove "rebound efekat", koristi se u liječenju određenih oblika anovulacije. U rijetkim slučajevima, nakon ukidanja COC-a, može se primijetiti amenoreja. Amenoreja može biti rezultat atrofičnih promjena u endometriju koje se razvijaju prilikom uzimanja COC-a. Menstruacija se javlja kada se funkcionalni sloj endometrija obnavlja samostalno ili pod utjecajem terapije estrogenom. Približno 2% žena, posebno u ranim i kasnim periodima plodnosti, nakon prestanka upotrebe COC-a može se uočiti amenoreja koja traje duže od 6 mjeseci (sindrom hiperinhibicije). Učestalost i uzroci amenoreje, kao i odgovor na terapiju kod žena koje koriste COC, ne povećavaju rizik, ali mogu prikriti razvoj amenoreje redovnim menstrualnim krvarenjem.
PRAVILA ZA POJEDINAČNI IZBOR KOMBINOVANIH ORALNIH KONTRACEPTIVA
KOK se za žene biraju strogo individualno, uzimajući u obzir karakteristike somatskog i ginekološkog statusa, podatke o individualnoj i porodičnoj anamnezi. Odabir COC-a provodi se prema sljedećoj shemi:
- Ciljani intervju, procena somatskog i ginekološkog statusa i određivanje kategorije prihvatljivosti kombinovane oralne kontraceptivne metode za ovu ženu u skladu sa kriterijumima prihvatljivosti SZO.
- Izbor određenog lijeka, uzimajući u obzir njegova svojstva i, ako je potrebno, terapijske učinke; savjetovanje žene o COC metodi.
odluka o promjeni ili ukidanju COC-a.
- Dispanzersko praćenje žene tokom čitavog perioda upotrebe KOK.
U skladu sa zaključkom SZO, sljedeće metode ispitivanja nisu povezane s procjenom sigurnosti upotrebe COC-a:
- pregled mliječnih žlijezda;
- ginekološki pregled;
- pregled na prisustvo atipičnih ćelija;
- standardni biohemijski testovi;
- testovi za PID, AIDS.
Lijek prvog izbora trebao bi biti monofazni COC sa sadržajem estrogena ne većim od 35 mcg/dan i niskim androgenim progestagenom.
Trofazni COC se mogu smatrati rezervnim lijekovima kada se na pozadini monofazne kontracepcije pojave znaci nedostatka estrogena (loša kontrola ciklusa, suhoća vaginalne sluznice, smanjen libido). Osim toga, trofazni lijekovi su indicirani za primarnu primjenu kod žena sa znacima nedostatka estrogena.
Prilikom odabira lijeka treba voditi računa o karakteristikama zdravstvenog stanja pacijenta (Tabela 12-2).
Tabela 12-2. Izbor kombinovanih oralnih kontraceptiva
| Klinička situacija | Preporuke |
| Akne i/ili hirzutizam, hiperandrogenizam | Lijekovi s antiandrogenim gestagenima |
| Menstrualni poremećaji (dismenoreja, disfunkcionalno krvarenje iz materice, oligomenoreja) | COC sa izraženim gestagenim efektom (Marvelon ©, Microgynon ©, Femoden ©, Jeanine ©). Uz kombinaciju disfunkcionalnog krvarenja iz maternice s rekurentnim hiperplastičnim procesima endometrija, trajanje liječenja treba biti najmanje 6 mjeseci. |
| endometrioza | Monofazni COC s dienogestom, levonorgestrelom, dezogestrelom ili gestodenom, kao i progestinski COC, indicirani su za dugotrajnu primjenu. Upotreba COC-a može pomoći u obnavljanju generativne funkcije |
| Dijabetes melitus bez komplikacija | Preparati sa minimalnim sadržajem estrogena - 20 mcg / dan |
| Primarna ili ponovljena primjena COC-a pacijentu koji puši | Kod pušenja ispod 35 godina - COC sa minimalnim sadržajem estrogena. Pacijenti koji puše stariji od 35 godina KOK su kontraindicirani |
| Prethodna upotreba COC bila je praćena povećanjem telesne težine, zadržavanjem tečnosti u telu, mastodinijom | Yarina© |
| Uočena je loša kontrola menstruacije pri prethodnoj primjeni KOK (u slučajevima kada su isključeni uzroci koji nisu uzimanja KOK) | Monofazni ili trofazni COC (Three-Mercy ©) |
Prvi mjeseci nakon početka uzimanja COC služe kao period adaptacije organizma na hormonalne promjene. U ovom trenutku može doći do intermenstrualnog krvarenja ili, rjeđe, probojnog krvarenja (kod 30-80% žena), kao i drugih nuspojava povezanih s hormonskom neravnotežom (kod 10-40% žena).
Ako ovi neželjeni događaji ne nestanu u roku od 3-4 mjeseca, to može biti osnova za promjenu kontraceptiva (nakon isključivanja drugih uzroka - organske bolesti reproduktivnog sistema, propuštanje tableta, interakcije lijekova) (Tabela 12-3).
Tabela 12-3. Izbor COC-a druge linije
| Problem | Taktika |
| Nuspojave zavisne od estrogena | Smanjenje doze etinilestradiola Prelazak sa 30 na 20 mcg dnevno etinilestradiola Prelazak sa trofaznih na monofazne COC |
| Nuspojave zavisne od gestagena | Smanjenje doze progestagena Prelazak na trofazni COC Prelazak na COC s drugim progestagenom |
| Smanjen libido | Prelazak na trofazni COC- Prelazak sa 20 na 30 mcg/dan etinilestradiola |
| Depresija | |
| Akne | Prelazak na COC sa antiandrogenim efektom |
| Nagomilavanje grudi | Prelazak sa trofaznog na monofazni COC Prelazak na etinilestradiol + drospirenon Prelazak sa 30 na 20 mcg/dan etinilestradiola |
| Suvoća vagine | Prelazak na trofazni COC Prelazak na COC sa drugim progestagenom |
| Bol u mišićima lista | Prelazak na 20 mcg/dan etinil estradiola |
| Oskudna menstruacija | Prelazak sa monofaznih na trofazne COC Prelazak sa 20 na 30 mcg/sutetinilestradiol |
| Obilne menstruacije | Prelazak na monofazni COC sa levonorgestrelom ili dezogestrelom Prelazak na etinilestradiol 20 mcg/dan |
| Intermenstrualne mrlje na početku i u sredini ciklusa | Prelazak na trofazni COC Prelazak sa 20 na 30 mcg/dan etinilestradiola |
| Intermenstrualne mrlje u drugoj polovini ciklusa | Prelazak na COC s višom dozom progestagena |
| Amenoreja tokom uzimanja COC | Trudnoća se mora isključiti Zajedno s COC etinilestradiolom tokom cijelog ciklusa Prelazak na COC s nižom dozom progestagena i višom dozom estrogena, na primjer, trofazni |
Osnovni principi za praćenje žena koje koriste COC su sljedeći:
- na godišnjem ginekološkom pregledu, uključujući kolposkopiju i citološki pregled;
- u pregledu mliječnih žlijezda svakih šest mjeseci (kod žena s anamnezom benignih tumora mliječnih žlijezda i/ili karcinoma dojke u porodici), mamografiji jednom godišnje (kod pacijenata u perimenopauzi);
- u redovnom merenju krvnog pritiska: sa porastom dijastolnog krvnog pritiska do 90 mm Hg. i više - prestati uzimati COC;
- na posebnom pregledu prema indikacijama (s razvojem nuspojava, pojavom pritužbi).
U slučaju menstrualne disfunkcije - isključenje trudnoće i transvaginalno ultrazvučno skeniranje maternice i njenih dodataka.
PRAVILA ZA PRIJEM KOMBINOVANIH ORALNIH KONTRACEPTIVA
Svi moderni COC se proizvode u "kalendarskim" pakiranjima dizajniranim za jedan ciklus primjene (21 tableta - jedna na dan). Tu su i pakovanja od 28 tableta, u kom slučaju zadnjih 7 tableta ne sadrže hormone ("cude"). U tom slučaju, pakovanje treba uzimati bez prekida, što smanjuje vjerovatnoću da će žena zaboraviti da počne uzimati sljedeće pakovanje na vrijeme.
Žene sa amenorejom trebale bi da počnu da ga uzimaju u bilo kom trenutku, pod uslovom da je trudnoća pouzdano isključena. U prvih 7 dana potrebna je dodatna metoda kontracepcije.
Žene koje doje:
- prije 6 sedmica nakon rođenja, COC se ne propisuju;
- u periodu od 6 sedmica do 6 mjeseci nakon porođaja, ako žena doji, koristite COC samo ako je to apsolutno neophodno (metoda izbora je minipilula);
- više od 6 mjeseci nakon rođenja, COC se propisuju:
♦sa amenorejom – vidi odeljak „Žene sa amenorejom“;
♦sa obnovljenim menstrualnim ciklusom – pogledajte odeljak „Žene sa redovnim menstrualnim ciklusom“.
PRODUŽENI REŽIM KOMBINOVANIH ORALNIH KONTRACEPTIVA
Produžena kontracepcija omogućava produženje trajanja ciklusa sa 7 sedmica na nekoliko mjeseci. Na primjer, može se sastojati od kontinuiranog uzimanja 30 mikrograma etinil estradiola i 150 mikrograma dezogestrela ili bilo kojeg drugog COC-a. Postoji nekoliko shema produžene kontracepcije. Kratkoročna shema doziranja omogućava vam odgađanje menstruacije za 1-7 dana, prakticira se prije nadolazeće operacije, odmora, medenog mjeseca, poslovnog putovanja itd. Dugotrajni režim doziranja omogućava vam da odgodite menstruaciju od 7 dana do 3 mjeseca. U pravilu se koristi iz medicinskih razloga kod menstrualnih nepravilnosti, endometrioze, MM, anemije, dijabetesa itd.
Produžena kontracepcija može se koristiti ne samo za odgađanje menstruacije, već i u terapeutske svrhe. Na primjer, nakon kirurškog liječenja endometrioze u kontinuiranom režimu u trajanju od 3-6 mjeseci, čime se značajno smanjuju simptomi dismenoreje, dispareunije, poboljšava se kvalitet života pacijenata i njihovo seksualno zadovoljstvo.
Imenovanje produžene kontracepcije opravdano je i u liječenju MM, jer se u tom slučaju potiskuje sinteza estrogena u jajnicima, smanjuje se nivo ukupnih i slobodnih androgena, što pod djelovanjem aromataze koju sintetiziraju fibroidna tkiva može pretvaraju u estrogene. U isto vrijeme, žene ne primjećuju nedostatak estrogena u tijelu zbog njegovog nadopunjavanja etinil estradiolom, koji je dio COC. Istraživanja su pokazala da kod PCOS-a, kontinuirana upotreba Marvelona © tokom 3 ciklusa uzrokuje značajnije i upornije smanjenje LH i testosterona, uporedivo sa onim kod GnRH agonista, i doprinosi mnogo većem smanjenju ovih pokazatelja nego kada se uzima u standardu. režim.
Uz liječenje različitih ginekoloških bolesti, primjena metode produžene kontracepcije moguća je u liječenju disfunkcionalnog krvarenja iz maternice, sindroma hiperpolimenoreje u perimenopauzi, kao i u svrhu zaustavljanja vazomotornih i neuropsihijatrijskih poremećaja klimakterijskog sindroma. Osim toga, produžena kontracepcija pojačava onkoprotektivni učinak hormonske kontracepcije i pomaže u sprječavanju gubitka koštane mase kod žena ove starosne grupe.
Glavni problem produženog režima bila je visoka učestalost "probojnog" krvarenja i mrlja, koja se uočava tokom prva 2-3 mjeseca prijema. Trenutno dostupni podaci pokazuju da je incidencija neželjenih reakcija kod režima produženog ciklusa slična onoj za konvencionalne režime.
PRAVILA ZABORAVLJENIH I PROPUŠTENIH PILULA
- Ako je 1 tableta propuštena:
♦ kašnjenje u uzimanju manje od 12 sati - uzmite propuštenu pilulu i nastavite sa uzimanjem leka do kraja ciklusa prema prethodnoj šemi;
♦ kašnjenje duže od 12 sati - iste radnje plus:
- ako propustite tabletu u prvoj sedmici, koristite kondom narednih 7 dana;
- ako propustite tabletu u 2. sedmici, nema potrebe za dodatnim kontraceptivima;
- ako propustite tabletu u 3. sedmici, nakon završetka jednog pakovanja, započnite sljedeće bez pauze; nema potrebe za dodatnom zaštitnom opremom. - Ako propustite 2 ili više tableta, uzmite 2 tablete dnevno do redovnog uzimanja, plus koristite dodatne metode kontracepcije 7 dana. Ako dođe do krvarenja nakon propuštenih tableta, bolje je prestati uzimati tablete iz trenutnog pakovanja i započeti novo pakovanje nakon 7 dana, računajući od početka propuštenih tableta.
PRAVILA ZA PROPISIVANJE KOMBINOVANIH ORALNIH KONTRACEPTIVA
- Primarni termin - od 1. dana menstrualnog ciklusa. Ako se prijem započne kasnije (ali najkasnije 5. dana ciklusa), tada je u prvih 7 dana potrebno koristiti dodatne metode kontracepcije.
- Imenovanje nakon pobačaja - odmah nakon pobačaja. Abortus u I, II tromjesečju, kao i septički pobačaj klasificirani su kao stanja kategorije 1 (nema ograničenja u korištenju metode) za imenovanje COC.
- Imenovanje nakon porođaja - u nedostatku laktacije - ne ranije od 21. dana nakon porođaja (kategorija 1). U prisustvu laktacije ne propisivati COC, koristiti minipilule ne ranije od 6 sedmica nakon rođenja (kategorija 1).
- Prelazak sa visokih doza COC (50 mikrograma etinilestradiola) na niske doze (30 mikrograma etinilestradiola ili manje) - bez pauze od 7 dana (tako da se hipotalamus-hipofizni sistem ne aktivira zbog smanjenja doze).
- Prelazak s jedne niske doze COC na drugu - nakon uobičajene pauze od 7 dana.
- Prijelaz s minipilija na COC - prvog dana sljedećeg krvarenja.
- Prelazak sa injekcije na COC je na dan sljedeće injekcije.
- Prelazak sa kombinovanog vaginalnog prstena na COC - na dan kada je prsten uklonjen ili na dan kada je trebalo uvesti novi. Dodatna kontracepcija nije potrebna.
57. Hormonske metode kontracepcije. Mehanizam djelovanja. Klasifikacija prema sastavu i načinu primjene. Kontraindikacije. Komplikacije.
Klasifikacija hormonskih metoda kontracepcije
Kombinovani estrogen-progestinski kontraceptivi:
Oralni: Monophasic , Dvofazni , Trofazni
parenteralno: Vaginalni prsten NovaRing, Transdermalni kontraceptivni sistem Evra
Čisti progestogeni kontraceptivi:
Oralni: Mini-drink (Microlut, Exluton, Charosetta)
parenteralno: Levonorgestrel implantati Normplant, injekcije medroksiprogesterona, intrauterini hormonski sistem sa Levonorgestrel Mirena
KOMBINOVANI ORALNI KONTRACEPTIVI
Svaka tableta sadrži estrogen (etinilestradiol) i progestogen (sintetički - gestageni).
Mehanizam kontraceptivnog djelovanja COC:
● potiskivanje ovulacije; ● zgušnjavanje cervikalne sluzi;
●promena u endometrijumu, sprečavajući implantaciju.
Kontracepcijsko djelovanje - progestogena komponenta. Etinilestradiol - podržava
proliferaciju endometrija i osigurava kontrolu ciklusa (odsustvo srednjeg krvarenja pri uzimanju COC), potrebno je zamijeniti endogeni estradiol, tk. kada se uzimaju COC, nema rasta folikula i estradiol se ne proizvodi u jajnicima.
farmakoloških efekata
Sintetički gestageni izazivaju sekretornu transformaciju estrogenom stimulisani (proliferativni) endometrijum.
Imaju antiandrogeno i antimineralokortikoidno djelovanje
gestageni. Prema jačini androgenih svojstava, gestageni se mogu podijeliti na:
● Visoko androgeni gestageni (noretisteron, linestrenol, etinodiol).
● Gestageni sa umerenom androgenom aktivnošću (norgestrel, levonorgestrel u visokim dozama, 150–250 mcg/dan).
● Progestageni minimalne androgenosti (levonorgestrel u dozi ne većoj od 125 mcg/dan, uključujući trofazni), etinilestradiol + gestoden, desogestrel, norgestimat, medroksiprogesteron).
Klinički, antiandrogeni učinak dovodi do smanjenja simptoma ovisnih o androgenu - akni, seboreje, hirzutizma.
Nuspojave kombinovanih oralnih kontraceptiva.
Češće - u prvim mjesecima uzimanja COC (kod 10-40% žena)
Preterani uticaj estrogena: glavobolja, povišen krvni pritisak, razdražljivost, mučnina, povraćanje, vrtoglavica, mastodinija, kloazma, pogoršanje proširenih vena, pogoršanje tolerancije kontaktnih sočiva, debljanje.
Nedovoljno estrogensko dejstvo: glavobolja, depresija, razdražljivost, smanjena veličina grudi, smanjen libido, suhoća vagine, međumenstrualna krvarenja na početku i sredinom ciklusa, oskudna menstruacija.
Prekomjeran utjecaj gestagena: glavobolja, depresija, umor, akne, smanjen libido, suhoća vagine, pogoršanje proširenih vena, povećanje tjelesne težine.
Nedovoljno progestogeno dejstvo: obilne menstruacije, intermenstrualno krvarenje u drugoj polovini ciklusa, kašnjenje menstruacije.
Ozbiljne komplikacije su tromboza i tromboembolija.
Kontraindikacije za korištenje kombiniranih oralnih kontraceptiva
● duboka venska tromboza, plućna embolija (uključujući anamnezu), ● ishemijska bolest srca, moždani udar; ●arterijska hipertenzija.
●skup faktora za nastanak kardiovaskularnih bolesti (starost preko 35 godina, pušenje, dijabetes, hipertenzija); ● bolest jetre; ● laktacija u prvih 6 sedmica nakon rođenja
●migrena sa žarišnim neurološkim simptomima;
●dijabetes melitus sa angiopatijom i/ili trajanjem bolesti više od 20 godina;
●rak dojke, potvrđen ili sumnjiv;
●pušiti više od 15 cigareta dnevno u dobi od 35 godina ●trudnoća.
Obnova plodnosti
Nakon prestanka upotrebe COC-a, brzo se obnavlja normalno funkcionisanje hipotalamus-hipofiza-jajnici. Više od 85-90% žena može zatrudnjeti u roku od godinu dana, što odgovara biološkom nivou plodnosti.
Pravila za uzimanje kombinovanih oralnih kontraceptiva
Svi moderni COC se proizvode u "kalendarskim" pakiranjima dizajniranim za jedan ciklus primjene (21 tableta - jedna na dan). Tu su i pakovanja od 28 tableta, u kom slučaju zadnjih 7 tableta ne sadrže hormone ("cude"). Žene sa amenorejom trebale bi da počnu da ga uzimaju u bilo kom trenutku, pod uslovom da je trudnoća pouzdano isključena. U prvih 7 dana potrebna je dodatna metoda kontracepcije.
ORALNI KONTRACEPTIVI KOJI SADRŽE SAMO PROGESTAGEN (MINIPIL) sadrže samo mikrodoze gestagena (300-500 mcg), što je 15-30% doze gestagena u kombinovanim estrogensko-gestagenskim preparatima.
mehanizam:
● faktor grlića materice ● faktor materice ● faktor jajovoda ● centralni faktor.
Glavni lijekovi ove klase uključuju microlut©, exluton©, charozettau©. Uzimati kontinuirano u isto doba dana, počevši od 1. dana menstrualnog ciklusa.
Nakon porođaja, ako žena doji, lijek se počinje uzimati 6-8 sedmica nakon rođenja djeteta.
Kontraindikacije isto kao kod propisivanja COC.
Nuspojave:
●poremećaji menstrualnog ciklusa; ●mučnina, povraćanje; ●depresija; ● povećanje telesne težine;
●smanjenje libida; ● glavobolja, vrtoglavica ● napunjenost mlečnih žlezda.
PARENTERALNI LIJEKOVI
Klasifikacija
● Injekcije - medroksiprogesteron. ●Implantati - desogestrel.
●Transdermalni kontraceptivni sistem.
●Intrauterini hormonalni sistem koji luči levonorgestrel (Mirena©).
● Vaginalni prsten - etonogestrel + etinil estradiol (NovaRing©).
LIJEKOVI ZA INJEKCIJU (DEPDRUGOVI)
Mehanizam djelovanja:
● potiskivanje ovulacije; ● zgušnjavanje cervikalne sluzi
●promena u strukturi endometrijuma, što otežava implantaciju;
● Smanjena kontraktilna aktivnost jajovoda.
Prednosti injekcijskih kontraceptiva:
●dugo djelovanje; ● jednostavnost upotrebe;
●visoka pouzdanost (bez korisničkih grešaka).
Nedostaci injekcijskih kontraceptiva:
● odloženo vraćanje plodnosti;
● nemogućnost zaustavljanja kontracepcijske zaštite u bilo koje vrijeme koje pacijent želi;
● potreba za redovnim posjetama klinici radi ponovljenih injekcija.
POTKOŽNI IMPLANTATI (KAPSULE)
Mehanizam djelovanja: ●Suzbijanje ovulacije ●Uticaj na endometrijum
●promena konzistencije cervikalne sluzi
● ukazuju na mogućnost uticaja levonorgestrela na aktivnost enzima uključenih u proces prodiranja spermatozoida u jaje.
EURA TRANSDERMALNI KONTRACEPTIVNI SISTEM
Evra transdermalni kontraceptivni sistem je kombinovani estrogen-progestinski kontraceptiv. Evra je tanak flaster bež boje, svaki flaster sadrži 600 mikrograma etinil estradiola i 6 mg norelgestromina. Dnevno u sistemsku cirkulaciju ulazi 150 mcg norelgestromina i 20 mcg etinil estradiola.
Tokom jednog menstrualnog ciklusa - 3 flastera, svaki po 7 dana. Flaster se mora promijeniti istog dana u sedmici. Zatim - pauza od 7 dana, tokom koje se javlja reakcija nalik na menstruaciju. Mehanizam je sličan onom kod COC-a.
Prednosti flastera:
● jednostavnost upotrebe; ● lučenje minimalnih doza hormona;
●nema efekta primarnog prolaska kroz jetru i gastrointestinalni trakt;
●brzo obnavljanje plodnosti nakon otkazivanja;
●mogućnost upotrebe kod žena različitog uzrasta;
●mogućnost samostalne upotrebe (bez učešća medicinskog osoblja);
●malo nuspojava.
Nedostaci flastera:
●Ponekad se flaster može skinuti, može se isprati vodom itd.;
●ako žena ne primijeti gubitak flastera u roku od 48 sati, može doći do trudnoće;
●ograničen broj delova tela, koji se mogu zalepiti na flaster;
●Mogućnost lokalnih neželjenih reakcija.
IUD KOJI SADRŽI HORMON
Mirena je sistem koji oslobađa levonorgestrel koji kombinuje visoku kontracepcijsku efikasnost i terapeutska svojstva hormonskih kontraceptiva (COC i potkožnih implantata). Rok upotrebe Mirene je 5 godina.
Mehanizam djelovanja - kombinacija mehanizama djelovanja spirale i levonorgestrela, zbog čega:
● suzbija se funkcionalna aktivnost endometrijuma: inhibira se proliferacija endometrijuma, razvija se atrofija endometrijalnih žlezda, pseudodecidualna transformacija strome i vaskularne promene koje onemogućavaju implantaciju;
● smanjena pokretljivost spermatozoida u šupljini materice i jajovodima.
Prednosti metode:
● pouzdan kontraceptivni efekat ● visoka sigurnost;
● reverzibilnost kontraceptivnog efekta (plodnost se vraća nakon 6–24 mjeseca) ● nedostatak povezanosti sa seksualnim odnosom i potreba za samokontrolom;
●smanjenje menstrualnog gubitka krvi (kod 82–96% pacijenata);
●terapeutski efekat kod idiopatske menoragije;
●mogućnost primjene na MM malih dimenzija.
Kontraindikacije za upotrebu Mirene © :
● akutni tromboflebitis ili tromboembolijska stanja ● rak dojke;
● akutni hepatitis ● teška ciroza jetre, tumori jetre;
● ishemijska bolest srca; ●opšte kontraindikacije za upotrebu spirale.
Nuspojave i komplikacije pri upotrebi Mirene ©:
● tokom prva 3-4 meseca - sistemski efekti - promene raspoloženja, glavobolja, mastalgija, mučnina, akne; ● mogući razvoj funkcionalnih cista jajnika
●moguće menstrualne nepravilnosti: ♦aciklično krvarenje iz materice
♦oligo i amenoreja se razvijaju u 20% slučajeva
VAGINALNI KONTRACEPTIVNI PRSTEN NOVARING KOJI SADRŽI HORMON Koristi se vaginalni put primjene hormona.
Dnevno se iz prstena oslobađa 15 µg etinilestradiola i 120 µg etonogestrela, koji su aktivni metabolit dezogestrela.
Vaginalni put primjene omogućuje postizanje značajnih prednosti: stabilnu hormonsku pozadinu; nedostatak primarnog prolaza kroz jetru i gastrointestinalni trakt.
mehanizam djelovanja - supresija ovulacije. Osim toga, uzrokuje povećanje viskoziteta cervikalne sluzi.
Svaki prsten je namenjen za upotrebu tokom jednog menstrualnog ciklusa. Žena se sama ubacuje i vadi, ubacuje od 1. do 5. dana menstrualnog ciklusa, 3 nedelje u vaginu, zatim vadi i pravi pauzu od 7 dana, pa sledeći prsten. Prvih 7 dana upotrebe vaginalnog prstena morate koristiti kondom. Neželjene reakcije i kontraindikacije slično COC i transdermalni sistem.
HITNA KONTRACEPCIJA
metoda prevencije trudnoće nakon nezaštićenog odnosa.
mehanizam - supresija ili kašnjenje ovulacije, poremećaj procesa oplodnje, transport jajne ćelije i implantacija blastocista.
Efekat je moguć kada se primeni tokom prva 24-72 sata nakon nezaštićenog seksualnog kontakta.
Trenutno se koristi hitna kontracepcija:
●COC; ●progestageni; ●IUD koji sadrže bakar.
YUZPE METHOD
Dvostruki unos 100 mcg etinilestradiola i 0,5 mg levonorgestrela. Prva doza se mora uzeti u roku od 72 sata od nezaštićenog odnosa. Drugi - 12 sati nakon prve doze.
U svrhu hitne kontracepcije možete koristiti gotovo sve moderne KUVAJ u odgovarajućim dozama: 8 tableta COC niske doze (sadrže 30-35 mikrograma etinilestradiola) uzetih u dvije doze u razmaku od 12 sati, ili 4 tablete visoke doze COC (koje sadrže 50 mikrograma etinilestradiola), također uzimati u dvije doze sa intervalom od 12 sati.
Kontraindikacije trudnoća, kao i stanja u kojima su estrogeni kontraindicirani (tromboembolija u anamnezi, teška bolest jetre, krvarenje nepoznate etiologije, rak dojke i endometrijuma).
Nuspojave : mučnina (51%), povraćanje (19%), mastalgija, krvarenje.
HITNA KONTRACEPCIJA SA PROGESTAGENIMA koristite lijek Postinor © koji sadrži 0,75 mg levonorgestrela u jednoj tableti i Escapel © koji sadrži 1,5 mg levonorgestrela u jednoj tableti.
Koriste se 2 Postinor® tablete: prva tableta u roku od 48 sati nakon nezaštićenog odnosa, druga - nakon 12 sati Escapelle © - jednom najkasnije 72 sata nakon nezaštićenog odnosa.
HITNA KONTRACEPCIJA POMOĆU INTRAUTERINSKIH UREĐAJA KOJI SADRŽE BAKAR
U tu svrhu, spirala se ubacuje u matericu u roku od 5 dana nakon nezaštićenog odnosa. Ova metoda nije indikovana za nerođalice, kao ni za pacijente sa visokim rizikom od razvoja upalnih bolesti genitalnih organa, prvenstveno SPI, čiji se povećani rizik javlja kod većeg broja seksualnih partnera i povremenih spolnih odnosa.


