27.03.2019
Почему появляются кондиломы у женщин, как выглядят остроконечные и плоские кондиломы, методы их удаления. Кондиломы - виды, причины, диагностика, лечение, удаление и профилактика остроконечных кондилом у женщин и мужчин.
Кондиломы - это папилломатозные (бородавчатые) образования с преимущественной локализацией на половых органах (кожа или слизистые оболочки) и/или в области заднепроходного отверстия, вызванные вирусом папилломы человека и характеризующиеся хроническим течением с рецидивами и высокой степенью контагиозности.
Актуальность темы
Тенденция к значительному росту показателей заболеваемости, обусловленной папилломавирусной инфекцией является причиной озабоченности (особенно по поводу развития кондилом) клиницистов различного профиля - дерматологов, акушер-гинекологов, урологов.
Чем опасны кондиломы?
Социальное значение и актуальность этой проблемы связаны с широким распространением, неуклонным ростом числа заболеваний и, главное, способностью этих образований трансформироваться в раковые опухоли. Почти все случаи рака шейки матки и половина других злокачественных опухолей анальной (область заднепроходного отверстия) и генитальной зон, а также целый ряд новообразований злокачественного характера на коже, в предстательной железе и слизистых оболочках верхних дыхательных путей (плоскоклеточный рак гортани) обусловлены папилломавирусной инфекцией.
За последние десять лет число инфицированных людей увеличилось во всем мире в 10 раз. Результаты различных исследований свидетельствуют об инфицированности до 82% женщин уже через два года после начала половой жизни, а также около 80% всего сексуально активного населения, среди которых могут быть лица, как с явными клиническими проявлениями инфекции, так и без них. Зачастую лечение кондилом малоэффективно из-за рецидивирующего характера заболевания и частых случаев повторного инфицирования в связи с высокой степенью распространенности этой патологии.
Ежегодный рост инфицированности ВПЧ в США составляет около 5-6 млн. человек. Распространенность здесь в среднем - 100 человек на 100 тысяч населения, в Германии - около 450 человек, в России - 30-35, а в отдельных регионах (Санкт-Петербург, Москва и Московская область) этот показатель достигает 120-165 человек на 100 тысяч населения. Однако даже эти показатели не являются полным отражением истинной инфицированности населения вирусом папилломы человека.
В связи с тем, что клинические проявления папилломавирусной инфекции имеют тенденцию к самостоятельному регрессу, распространенность ее среди людей в возрасте после 25-30 лет снижается, но, в то же время, значительно возрастает частота дисплазии и рака шейки матки, максимальное число случаев которых отмечается среди лиц 45-летнего возраста.
Этиология и патогенез болезни
Причины возникновения
Возбудителями являются различные типы (не менее 35) ДНК-содержащих вирусов, входящих в состав семейства папилломавирусов под общим названием «вирус папилломы человека» (ВПЧ). Нередко у одного человека обнаруживаются не один, а сочетание нескольких типов возбудителя.
От штамма (типа) возбудителя зависят разновидность патологического процесса, его симптомы, локализация, степень онкологической опасности. Вирус папилломы человека подразделяют на штаммы кожные и слизистые, с высоким, средним и низким риском онкологических заболеваний, которые способны вызывать как злокачественные, так и доброкачественные опухоли.
Наиболее распространенными из них являются 16 и 18-й штаммы, вызывающие кондиломы на половых губах с перерождением в рак, злокачественные опухоли полового члена, дисплазию и рак слизистой оболочки влагалища и шейки матки, прямой кишки, гортани. Клиническим проявлением длительно сохраняющейся инфекции 6 и 11 типов, относящихся к вирусам с низким онкогенным риском, являются анальные и генитальные кондиломы.
Максимальное число заболеваний приходится на молодой возраст (17-25 лет), предположительно, в связи с пиком половой активности и высокой восприимчивостью эпителиальных тканей половых органов. Кондиломы у мужчин и женщин встречаются приблизительно с одинаковой частотой.
Механизм развития патологии
Инкубационный период может длиться от нескольких месяцев до нескольких лет (в среднем около восьми месяцев). Заболевание может протекать и субклинически, без явных проявлений.
Вирус проникает внутрь растущих клеток эпителия базального слоя кожи или слизистых оболочек через микроскопические повреждения, вызванные механическим путем, бактериальной инфекцией, воспалительным процессом и т. д.
Недифференцированные клетки базального слоя кожи и слизистых оболочек в процессе своего созревания, дифференциации и перемещения в вышележащие слои несут в себе персистирующий вирус и, таким образом, являются источником заражения инфекцией, постоянно присутствующей в эпителиальных клетках верхнего слоя.
Кроме того, происходит нарушение нормального процесса трансформации эпидермальных клеток в клетки поверхностного слоя эпителия кожи, особенно в шиповатом слое, поскольку процесс дифференцировки контролируется генами заселенного в них ВПЧ. В результате этого возникают зоны деформации, в которых происходит разрастание кожного глубокого слоя и утолщение участка кожи за счет ороговевающего слоя. Эти неравномерные разрастания, приобретающие форму бородавок, и являются кондиломами.
При цитологическом исследовании мазков, взятых с поверхностного слоя эпителия, обнаруживаются инфицированные вирусом клетки, которые, по сравнению с нормальными, имеют меньшие размеры и светлый ободок, окружающий клеточное ядро. Поэтому они кажутся пустыми, откуда и происходит их название - «койлоциты».
Койлоциты являются специфическим признаком поражения папилломавирусной инфекцией. При доброкачественном течении процесса койлоцитов немного, вплоть до единичных, увеличение в них ядер отсутствует или незначительное. В случае трансформации в опухолевидное образование эти клетки определяются в верхней 1/3 эпителиального слоя, причем часто в виде распространенных очагов.
Зрелые вирусные частицы не попадают в кровеносное русло и не распространяются в другие органы. Они активно собираются в поверхностном слое эпителия и выделяются при разрушении клеток на поверхность кожи или слизистых оболочек, в результате чего последние становятся потенциально опасными в плане заражения.
Как передаются кондиломы
Главным фактором риска заражения папилломавирусной инфекцией для детей до 12 лет является контакт с инфицированными родителями, в возрасте 13-17 лет основной путь заражения - половой, а главный фактор риска - раннее начало половой жизни.
Инфекция к здоровому человеку передается при непосредственной близости с инфицированными слизистыми оболочками или кожными покровами зараженного партнера. Основной путь заражения среди взрослых людей - половой, причем предохранение с помощью презервативов малоэффективно. Вероятность заражения в случае контакта с инфицированным половым партнером составляет 70%. Поэтому ВПЧ относится к инфекциям, передающимся преимущественно половым путем. Конкурируя с генитальным герпесом, он встречается в 3 раза чаще последнего.
Возбудитель заболевания может также присутствовать в слюне и в моче зараженного человека. Не исключена возможность его передачи при поцелуях и бытовым (крайне редко!) путем - в бане, ванной, через общие полотенца или нательное белье и т. д.
Механизм заражения и локализация патологических элементов во многом зависят от вида полового контакта. При оральном сексе возникают кондиломы во рту, в частности на языке, а также в пищеводе, на слизистых оболочках гортани и даже трахеи. При вагинальном сексе они развиваются на коже наружных половых органов и на слизистой оболочке влагалища и шейки матки, мочеиспускательного канала, могут распространяться и на кожу вокруг ануса. Но первоначально перианальные кондиломы возникают в основном при анальном сексе.
Инфекционный возбудитель, как правило (но не всегда), вызывает заболевание на фоне снижения общего и локального иммунитета и почти всегда сочетается с другими видами инфекции, передающейся половым путем, в том числе и с сифилисом. Факторами риска в основном являются:
- ранний дебют половой активности;
- молодой возраст;
- частые половые контакты с разными партнерами;
- половая связь с лицами, у которых имеются или были в анамнезе заболевания, вызванные ВПЧ, а также другие половые инфекции (герпес, трихомониаз, хламидиоз, кандидоз и др.);
- беременность;
- нарушение вагинальной микрофлоры;
- эндометриоз;
- аутоиммунные заболевания соединительной ткани и связанный с ними прием глюкокортикоидных препаратов, лечение цитостатиками, сахарный диабет, гипотиреоз, гиповитаминоз, ожирение;
- наличие соматической патологии и частые респираторно-вирусные заболевания.
Клиническая картина
В соответствии с клинико-гистологической классификацией папилломавирусной инфекции клиническими проявлениями последней являются:
- Кожные папилломы.
- Кондиломы (необходимо отличать от таковы при вторичном сифилисе и кожных папиллом).
- Папилломатоз гортани.
Кожные папилломы
Причиной кожных папиллом, или бородавок, также является один из штаммов ВПЧ. Клиническое отличие кондиломы от папилломы обусловлено разными видами вируса папилломы человека. Различают простые (вульгарные), подногтевые, мозаичные, подошвенные, плоские и другие виды этих образований. Наиболее частой формой являются вульгарные папилломы, представляющие собой одиночные или множественные плотные элементы с четко очерченными границами и размером от 1-2 мм до 10 мм. Нередко встречаются кожные папилломы более крупных размеров («материнская»), окруженные «дочерними» элементами меньших размеров.
Поверхность бородавок имеет желтовато-серую окраску и покрыта трещинами, образованными наслоениями пластинок рогового эпителия. Характерный признак - коричневато-черные точки на поверхности, возникшие в результате формирования тромбов в их капиллярах. Они особенно хорошо заметны при рассмотрении бородавок под увеличительным стеклом.
Кондиломы
Условно различают следующие их формы и виды:
- Экзофитная форма (растущая наружу), представленная остроконечными кондиломами.
- Эндофитная, или субклиническая - элементы растут в основном внутрь ткани и почти ничем себя не проявляют.
- Гигантская кондилома Бушке-Левенштейна, или опухоль Бушке-Левенштейна.
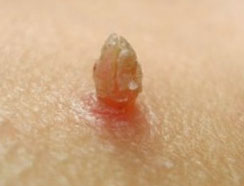
Остроконечные кондиломы
Имеют соответствующую названию форму и представляют собой фиброэпителиальными образованиями телесной или розовой окраски на кожной поверхности или на поверхности слизистых оболочек. Они имеют тонкую ножку или (значительно реже) широкое основание. На коже их поверхность покрыта многослойным плоским эпителием обычно с твердой (реже с мягкой) кератинизацией. В последнем случае они имеют внешнее сходство с папилломой.
Элементы могут быть в виде одиночных или множественных точечных (до 1 мм) узелков. Часто образуются выросты величиной до 10-15 мм и более. Если они множественные, то сливаются и напоминают петушиный гребень или соцветия цветной капусты. Эти образования являются наиболее характерными клиническими проявлениями ВПЧ. Из-за специфической локализации их еще называют генитальными.
Кондиломы у женщин возникают преимущественно в зонах с максимально возможной мацерацией поверхности - это клитор, малые и большие половых губы, зона входа во влагалище и слизистая оболочка нижней 1/3 влагалища, область заднепроходного отверстия и наружного отверстия мочеиспускательного канала. У половины женщин с поражением этих отделов образования выявляются в виде белесоватых элементов на шейке матки. Здесь они особенно хорошо заметны при проведении кольпоскопии после обработки этой зоны 5%-ным раствором уксусной кислоты.
Остроконечные кондиломы у мужчин локализуются на мошонке и в любой части полового члена - на его головке, теле, в области уздечки крайней плоти и на ее внутренней поверхности, в области венечной борозды, непосредственно у наружного отверстия мочеиспускательного канала, где они обычно имеют ярко-красную окраску, и только в 0,5-5% - на слизистой оболочке уретры.
При анальном сексе с инфицированным партнером или трении соприкасающихся здоровых участков кожи с пораженными кондиломы распространяются на перианальную область, на слизистую оболочку близких к анусу отделов прямой кишки, на область промежности и паховых складок и даже на кожу верхней внутренней поверхности бедер рядом с паховыми складками.
Область ануса и промежности чаще поражаются у женщин, а мочеиспускательного канала - у мужчин, что связано с некоторыми различиями в особенностях сексуального поведения. Патологические элементы, если они единичные, могут представлять собой только косметический недостаток и не проявлять себя субъективными ощущениями. Иногда они могут быть ломкими и кровоточить.
Однако большие разрастания способны мацерироваться, следствием чего являются кровоточивость, мокнутие, присоединение вторичной инфекции, неприятный запах, зуд и жжение, ощущение болезненности, раздражения, особенно при прикосновении. Кроме того, кондиломы могут ограничивать вход во влагалище, анальное отверстие и диаметр наружного отверстия уретры, вызывать боли и жжение при мочеиспускании и акте дефекации.
Неприятное чувство и болезненность при половом акте в 13% являются причиной полного отказа от половых сношений. Они часто приводят не только к психологическому дискомфорту, но и к выраженным нервно-психическим расстройствам, единственным адекватным лечением которых может быть только радикальное удаление кондилом на интимных местах и в половых путях.
Дифференцированная диагностика остроконечных кондилом
Большое значение имеет дифференциальная диагностика этих кожных образований с помощью проведения таких дополнительных исследований, как полимеразная цепная реакция (определение ДНК возбудителя), изучение мазков и гистологическое исследование биоптата ткани из очага. В ряде случаев только на основании результатов этих исследований можно провести дифференциальную диагностику и принять окончательное решение, как избавиться от кондилом аногенитальной локализации.
Это связано с тем, что они визуально и по проявлениям имеют много общего с кожными папилломами, и, что еще более важно, с кожными злокачественными новообразованиями. Во многом они очень сходны даже с таким проявлением второй стадии сифилиса, как широкие кондиломы, возникающие у каждого 5-10 больного, причем чаще у женщин. Их локализация и внешнее сходство с соцветиями цветной капусты идентичны остроконечным образованиям, причиной которых является ВПЧ.
Основные отличия сифилитических элементов:
- кроме аногенитальной области, они могут локализоваться на коже под молочными железами, в подмышечных впадинах, в складках между пальцами стопы, в пупке;
- вначале появляются мелкие плотные синюшно-красные округлые узелковые высыпания на коротком и широком основании, в отличие от остроконечных кондилом, основание которых длинное и тонкое;
- при надавливании на узелки из сифилитических элементов выделяется серозная жидкость;
- отдельные элементы затем увеличиваются и сливаются между собой, формируя конгломераты красного цвета с пурпурным или синеватым оттенком и изъязвляющейся мокнущей поверхностью, покрытой белесым налетом;
- на поверхности отдельных мокнущих элементов и «соцветий» содержится большое число бледных трепонем (возбудитель сифилиса), выявляемых в мазках или при гистологическом исследовании биоптата ткани.
Эндофитные кондиломы
Элементы могут быть:
- плоскими;
- инвертированными;
- атипичными.
Они, как правило, располагаются в слизистых оболочках.
Плоская кондилома имеет четкие контуры, но, как правило, не определяется визуально, поскольку расположена в толще эпителиального слоя и не возвышается над его уровнем. При анализе мазка или гистологическом исследовании на их поверхности обнаруживается большое количество койлоцитов.
Инвертированная форма отличается от плоской тем, что патологические элементы способны к ложному врастанию в подлежащие ткани и в отверстие выводных протоков желез слизистой оболочки шейки матки. Обе формы сходны между собой и часто сочетаются. При кольпоскопии их капиллярная сеть не определяется, но в виде красных точек можно увидеть расширенные сосуды.
Атипичные образования часто выявляются при кольпоскопии в виде мелких, без четких контуров, шиповидных возвышений над поверхностью слизистых оболочек влагалища и/или шейки матки, из-за чего их поверхность имеет крапчатый вид.
Гигантская кондилома Бушке-Левенштейна
Представляет собой редко встречающуюся патологию, которая может быть вызвана 1, 16, 18 или 33 штаммом вируса, но в основном 6 или 11 типом ВПЧ. Обычная локализация - аногенитальная область, особенно зоны головки полового члена, мошонки и заднепроходного отверстия, очень редко - кожа паховых областей и лица, слизистые оболочки, в то числе и ротовой полости.
Заболевание начинается одновременно на нескольких участках с появления узелков, похожих на папилломы или остроконечные кондиломы, которые быстро увеличиваются в размерах и сливаются между собой. Клинически заболевание проявляется гигантским экзофитным быстрорастущим образованием, состоящим из множества разрастаний (вегетаций) в виде цветной капусты. Оно сопровождается в основном тазовыми болями, жжением, зудом, кровянистыми выделениями и кровотечениями из вегетаций опухолевидного образования и неприятным запахом, а также нарушением акта дефекации (при соответствующей локализации). Вокруг него возникают элементы-сателлиты.
Опухоль продолжает увеличиваться, прорастая в подлежащие более глубокие ткани и вызывая их деструкцию. Она характерна высокой склонностью к рецидивам, способна трансформироваться в плоскоклеточный рак без тенденции к метастазированию.
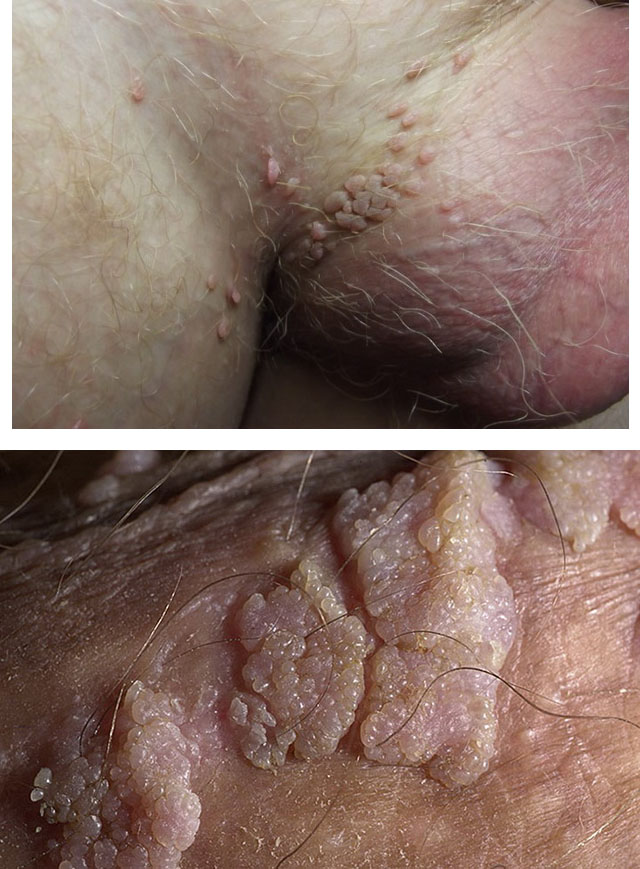
1. Остроконечные кондиломы
2. Гигантская кондилома Бушке-Левенштейна
Особенности у беременных
Аногенитальные кондиломы при беременности, особенно в сочетании с мочеполовыми инфекциями, представляют собой высокий риск возникновения преждевременных родов (более чем у половины беременных), развития фетоплацентарной недостаточности у плода и инфицирования его при рождении, осложнений течения родов и послеродового периода.
Возбудителями заболевания у беременных считаются 6-й (в среднем у 35%) и 11-ый (у 31%) типы. Выявлено частое сочетание 6-го и 11-го, 16-го и 18-го, 31-го и 33-го штаммов вируса папилломы. Кроме того, ВПЧ наиболее часто сочетается с грибками (около 57%) и гарднереллами (59%), реже - с вирусом простого герпеса, уреаплазмой и хламидийной инфекцией, бактериальным вагинитом и влагалищным кандидозом.
При наличии кожных аногенитальных образований выявляются отдельные очаги заболевания на слизистых оболочках влагалища и шейки матки, а также внутриэпителиальные диспластические изменения последней различной степени тяжести. Причем, характерным для беременных женщин является прогрессирование процесса с увеличением размеров и числа кондилом, а также частое их рецидивирование.
Как лечить кондиломы
Целью лечения является:
- устранение косметических дефектов;
- нормализация физического и психического состояния пациента;
- предотвращение осложнений, в том числе и озлокачествления;
- снижение степени риска инфицирования окружающих.
Выбор способов лечения зависит от характера процесса, морфологической структуры паталогических элементов, их размеров, количества и локализации, возраста пациента. Традиционные методы лечения направленны только на устранение клинических проявлений папилломавирусной инфекции и обладают временным эффектом. Они не способны остановить экспрессию возбудителя в клетках окружающих тканей и обеспечить его элиминацию из организма.
Современные методы терапии, направленные не только на удаление генитальных кондилом, но и на предупреждение рецидивов, условно объединяют в 4 большие группы:
- Деструктивные методики, общий смысл которых заключается в том, что осуществляется удаление или прижигание кондилом физическим или химическим способом, то есть разрушение их структуры.
- Цитотоксические средства.
- Противовирусная и иммуномодулирующая терапия.
- Комбинированная терапия.
Деструктивные методы
Результатом их применения является только устранение внешних клинических проявлений ПВИ. К физическим методам относятся:
- Хирургическое удаление кондилом путем их иссечения скальпелем. Этот способ в настоящее время используется, преимущественно, при подозрении на возможность малигнизации, иногда - для проведения ножевой конизации шейки матки и для удаления одиночных образований. Иссечение же их разрастаний связано с обильным кровотечением и длительным реабилитационным периодом в условиях стационара.
- Удаление кондилом электрокоагуляцией
- методика представляет собой устранение образования посредством электротермического разрушения тканевых белков, то есть прижигание тканей электротоком с помощью электрохирургического аппарата для диатермоэлектрокоагуляции. Этот метод, доступный в экономическом плане, не требует специального обучения. Однако он, при средней эффективности, обладает рядом отрицательных свойств - высокой степенью травматичности, высоким риском развития кровотечения и инфекции, длительным периодом заживления ожоговой поверхности с частым формированием грубых послеожоговых рубцов.
Кроме того, при электрокоагуляции на слизистой оболочке шейки матки или рядом с наружным отверстием мочеиспускательного канала существуют риски развития рубцового сужения цервикального канала, деформации шейки, рубцовой стриктуры уретры. Этот метод исключает возможность последующего проведения гистологического исследования. В настоящее время он применяется, в основном, в целях удаления одиночных патологических элементов. - Удаление кондилом жидким азотом
, или криодеструкция - наиболее распространенный метод, смысл которого состоит в разрушении патологических тканей в результате воздействия на них очень низкими температурами. Процедура заключается в обработке кондилом жидким азотом посредством его аэрозольного распыления или смазывания ватным тампоном.
Недостатки метода: необходимость повторения процедур, на что уходит длительное время, недостаточно глубокое проникновение и отсутствие возможности его контроля, невозможность проведения гистологического исследования. Кроме того, невозможно подвергнуть одновременной обработке всех необходимых патологических участков. Рубцы после криодеструкции, как правило, не формируются, но нельзя исключить последующую гипер- или гипопигментацию. - Удаление кондилом радиоволнами , или радиохирургический метод (радионож) с помощью компактного аппарата «Сургитрон». Метод характеризуется рядом преимуществ. Основными из них являются практически отсутствие травмирования пограничных тканей, возможность быстрого, малоболезненного иссечения патологического участка тканей с высокой точностью и одновременной коагуляцией сосудов. Все это позволяет избежать кровотечения, сохранить хороший визуальный обзор операционного поля, подвергнуть удаленный патологический участок тканей гистологическому исследованию. Кроме того, период заживления раны достаточно короткий и обычно протекает без каких-либо осложнений. Главный недостаток метода, с которым связано ограниченное его применение - это высокая стоимость аппарата «Сургитрон».
- Лазерное удаление кондилом осуществляется с помощью неодимового углекислотного лазера. Этот способ так же, как и радиоволновый, позволяет с высокой точностью, на необходимой глубине и, практически, без повреждения окружающих тканей, без кровотечения иссекать кондиломы. Его можно применять для устранения как одиночных и сливных остроконечных, так и плоских кондилом. При наличии большой площади поражения или большого числа очагов процедуру можно проводить повторно. Как и в случае с использованием «радионожа», происходит быстрое заживление без осложнений и формирования рубцов. Однако, несмотря на то, что удаление кондилом лазером применяется уже давно, использование этого метода достаточно ограничено высокой стоимостью оборудования и необходимостью специальной подготовки опытного медицинского персонала.
Методом химической деструкции проводится в основном удаление кондилом на интимных местах, если эти образования одиночные и имеют небольшие размеры. Их использование особенно показано в случаях невозможности применения методов физической деструкции и препаратов с цитотоксическим эффектом.
Химическое прижигание
Препараты для химического прижигания вызывают некроз и разрушение патологического образования и, в основном, состоят из смеси кислот органического и неорганического происхождения. Для удаления остроконечных кондилом на коже широко применяется Солкодерм, а плоских образований на слизистых оболочках влагалища и шейки матки - Солковагин. Компоненты первого препарата - это азотная, уксусная и молочная кислоты, дигидрат щавелевой кислоты и тригидрат нитрата меди. Солковагин включает азотную, уксусную и щавелевую кислоты, но в более низкой концентрации, и гексагидрат нитрата цинка.
Народная медицина
Определенным лечебным эффектом обладают и некоторые средства народной медицины. Это, в основном, соки, настои и настойки растений, соки и мякоть фруктов, пряностей, содержащих природные растительные кислоты и другие компоненты, разрушающие ткань кондиломы при длительном воздействии, а также фитонциды, подавляющие, как предполагается, размножение вируса. Такими народными средствами являются соки кислых яблок и ананасов, мякоть чеснока и коланхоэ. Особенно выраженным эффектом обладают сок чистотела и, несколько меньшим - его спиртовая настойка.
Однако лечение средствами, рекомендуемыми народной медициной, иногда эффективно только при небольших образованиях, требует длительного применения и обладает очень невыраженным действием. Кроме того, лечение препаратами народной медицины представляет собой риск, в связи с невозможностью самостоятельной своевременной диагностики злокачественной трансформации и отличия кондилом, вызванных ВПЧ, от сифилитических.
Цитотоксические препараты
К ним относятся раствор и мазь от кондилом (крем) «Вартек», «Кондилин», «Кондилайн Никомед». Их действующим компонентом является подофиллотоксин, который, в свою очередь, представляет собой наиболее активный компонент подофиллина, выделяемого из корней и корневищ многолетнего травянистого растения подофилла щитовидного.
Препараты выпускаются в разных концентрациях, обладают прижигающим и мумифицирующим эффектами и вызывают некроз ткани. Одним из достоинств производных подофиллина является его безопасность и возможность самостоятельного применения в домашних условиях.
Также цитотоксическим эффектом обладает 5-фторурациловая 5%-ная мазь от кондилом (крем), действующий компонент которой способен нарушать синтез клеточной и вирусной ДНК. Однако, несмотря на высокую эффективность и ценовую доступность препарата, его широкое использование ограничено из-за частого возникновения побочного действия.
Противовирусная и иммуномодулирующая терапия
С целью подавления ВПЧ применяется противовирусная и иммуномодулирующая терапия такими препаратами, как Оксолиновая мазь, Ацикловир, Панавир, Ганцикловир, Виферон, Интрон-А, Реаферон, Реальдирон и другие.
Большинством исследований была доказана очень низкая их эффективность или ее отсутствие при монотерапии наружным примененением и непредсказуемость при системном. В то же время, введение их непосредственно в очаги поражения часто приводит к выраженным позитивным результатам. Достаточно мощным и широким эффектом действия являются иммуномодуляторы Изопринозин (таблетки для приема внутрь) и крем Имиквимод.
Назначение иммуномодулирующих препаратов целесообразно за 10 дней до и некоторое время после использования деструктивного удаления образований.
Недостатками всех методов терапии являются высокая частота рецидивов ПВ-инфекции, необходимость многократного повторения лечебных процедур, а также местные негативные кожные реакции. Наиболее эффективным является комбинированное лечение. Особенно важен правильный выбор терапии беременных женщин.
Принципы тактики ведения беременных
Они заключаются в:
- начале проведения лечения с самого момента установления диагноза;
- проведении кольпоскопического, цитологического и других исследований, в связи с высокой частотой ассоциации ВПЧ с другими половыми инфекциями;
- обязательном включении в план консультирования, обследования и лечения мужа или партнера.
Небольшие и средних размеров аногенитальные кондиломы у беременных удаляются в начале первого триместра методом химической деструкции (Солкодерм) с недельным интервалом между процедурами. Предварительно необходимо провести вагинальную санацию.
Крупные и сливные образования иссекаются радиоволновым методом в начале второго триместра в сочетании с противовирусной и иммуномодулирующей терапией. В этих целях возможно применение препарата, например, «Генферон Лайт» в вагинальных свечах - 2 раза в сутки по 250 тыс. единиц 10 дней. Он назначается после 13-й, на 24-й неделях беременности и непосредственно до родов. До иссечения кондилом в конце первого триместра проводится санация влагалища и лечение (если необходимо) урогенитальной инфекции.
Распространенные мелкие кондиломы в преддверии или/и в самом влагалище у беременных не подлежат удалению. Необходимы только проведение антивирусной терапии и иммуномодуляции, лечение урогенитальной инфекции и вагинальная санация.
Своевременное выявление и комбинированное лечение кондилом позволяют значительно уменьшить вероятность их рецидива и трансформации в злокачественное новообразование.
Кондиломатозом называется патология, при которой паховая и аногенитальная зоны подвергаются поражению кондиломами. Иногда образования могут возникать подмышками, в области лица и слизистой оболочки рта, грудной клетки. Учеными выявлено более сотни типов ВПЧ, видимые проявления которых – остроконечные кондиломы на разных участках тела. Поскольку продолжительность инкубационного периода колеблется от 30 дней до нескольких лет, факторы и причины возникновения образований и отрезок времени, когда произошло инфицирование, установить крайне сложно. Итак, рассмотрим, почему могут появляться кондиломы.
Классификация
Как известно, кондилома – это выступающий над покровной тканью нарост, заметить который можно обычно на половых органах. Иногда внешний вид образований не позволяет определить их наличие, например, женщины в большинстве случаев узнают о появлении образований от врача, так как самостоятельно рассмотреть их трудно. Мужчинам обнаружить кондиломы проще: за счет расположения они всегда видны.
К образованиям этой группы относятся:
- Остроконечные (типичные), которые поражают половые органы, перианальную зону. Пол человека на появление не влияет.
- Папулезные с гладкой поверхностью темно-красного цвета. Имеют форму купола.
- Гиперкератотические, характеризующиеся способностью наслаиваться. Образуют подобие чешуи, при расположении в интимной зоне, им свойственно ороговение.
- Плоские пятнообразные, расползающиеся под кожей. Не выступают над поверхностью покровной ткани, поэтому обычно незаметны. Чтобы выявить такие кондиломы, подозрительный участок обрабатывается уксусом: пораженный кожный покров станет серовато-белым. Локализация наростов: шейка матки у женщин, половой орган (головка) у мужчин.
- Эндоуретральные, которые расположены в мочеиспускательном канале. Случаи выявления этого типа образований приходятся преимущественно на мужскую половину человечества.
- Большие, сопровождающие беременность.
Кондиломы, поражающие матку делятся на 3 типа:
- Бородавчатые, представляющие собой папулезные элементы розово-красного цвета с плоской бородавчатой поверхностью.
- Внутренние, области локализации которых – влагалище (покровные ткани стенок), матка (шейка). Обычный осмотр не способствует обнаружению этих патологических элементов. Опасность внутренних кондилом заключается в том, что они могут иметь злокачественную природу.
- Наружные, идентичные генитальным новообразованиям.
Наросты характеризуются разнообразием возможной цветовой гаммы: могут быть красными, белыми, представлять собой гиперпигментированные участки, нередко идентичны цвету здорового кожного покрова.

Кондиломы у женщин: причины патологии
Остроконечные кондиломы у женщин развиваются вследствие заражения вирусом папилломы человека, который передается половым, реже бытовым путями. Группа риска включает женщин:
- с ослабленной иммунной защитой;
- подверженных частым эмоциональным перегрузкам, стрессу;
- принимающих лекарственные средства антибактериального действия;
- с патологиями хронического типа течения инфекционной природы;
- зараженных ко времени попадания ВПЧ в организм другими инфекционными заболеваниями, полученными посредством половых контактов: гонореей, хламидиозом, патологиями грибковой природы;
- вступающих в беспорядочные половые связи;
- имеющих вредные привычки;
- неправильно питающихся (несбалансированный рацион, чрезмерные пищевые ограничения);
- в период беременности, грудного вскармливания;
- делавших аборты.
Заражение контактно-бытовым способом происходит посредством белья, полотенец, гигиенических и косметических средств, иных личных вещей, принадлежащих инфицированному человеку.
Подавляющее большинство случаев проникновения вируса в организм приходится на незащищенный половой акт.
Барьерные контрацептивы не обеспечивают полную защиту от инфицирования, поскольку кондиломы кроме полового органа могут поражать мошонку, зону вокруг анального отверстия, иные участки, не закрытые презервативом. Поэтому контакт с перечисленными участками способен привести к инфицированию и дальнейшему образованию кондилом, ухудшающих качество жизни женщины и иногда имеющих опасные последствия.
Избежать заражения можно путем подбора партнеров, незадолго до вступления в половой акт проверявшихся на наличие папилломавируса в организме и получивших подтверждение отрицательности результата. Значительному снижению риска инфицирования способствует наличие одного постоянного партнера.
Чтобы не заразиться ВПЧ в быту, например, при совместном проживании посторонних друг другу людей (коммунальная квартира, комната в общежитии, аренда жилья), не следует использовать чужие вещи.
Источник инфекции в местах общего пользования – выделения зараженного человека, с которыми контактирует здоровый индивид. Много случаев проникновения вируса в организм приходится на бассейны с нарушениями санитарных правил и норм, общественные туалеты, которыми рекомендуется пользоваться осторожно, поскольку здесь присутствуют возбудители и более серьезных заболеваний. Высокая температура делает бани и сауны менее опасными местами: вирус под ее воздействием обычно погибает.
Еще одним способом передачи являются поцелуи (например, при встрече с другом, подругой), ввиду чего рекомендуется сделать выбор в пользу стандартного приветствия.
Чтобы установить для обнаруженной кондиломы причины формирования, необходимо точно знать, когда произошло заражение, и каким способом инфекция проникла внутрь (что сделать крайне проблематично из-за колеблющегося инкубационного периода), а также определить общее состояние организма для подбора корректного способа лечения.
Причины кондиломатоза у мужчин
Если иммунная система функционирует нормально, ВПЧ находится в глубине тканей кожного покрова и никак себя не проявляет. Однако при ослаблении защитных сил, он перемещается в верхние слои эпидермиса, где после скапливается и вызывает развитие новообразований, поражающих гениталии и иные зоны.
Причины появления кондилом у мужчин:
- вредные привычки (чрезмерное потребление алкоголя, наркотических веществ, табака);
- патологии, активность которых приводит к иммунодефициту;
- гормональные препараты;
- недостаток витаминов в рационе;
- неудовлетворенная потребность во сне, систематические переутомления;
- чрезмерные гипер- или гипотермия.
Поражение полового органа, паха, мошонки остроконечными наростами свидетельствует об ослабленном иммунитете, высокой вирусной нагрузке.
Возникновение плоских кондилом нередко связано со второй стадией сифилиса - образования этого типа могут появляться в области подмышечных впадин, поражать мошонку, анус, прямую кишку, т. е. участки, где повышена влажность и наблюдается трение.
Наросты самостоятельно не исчезают, а для эффективного лечения необходимы корректно подобранные терапевтические мероприятия, направленные на стимулирование иммунитета и борьбу с вирусом, деструктивные методики, которые позволят минимизировать вероятность возвращения симптомов патологии.
Из-за опасности злокачественного перерождения оставлять кондиломы без внимания нельзя.

Течение патологии
По завершении инкубационного периода (2-3 месяца, нередко длится дольше или меньше), поверхность покровных тканей покрывается разрастаниями, внешне похожими на цветную капусту.
Иногда в организм проникают одновременно несколько типов ВПЧ. Чтобы появились признаки патологии, концентрация вредоносных агентов должна быть крайне высокой, после чего при снижении уровня иммунной защиты начинается их активация и появляются кондиломы, симптомы которых наблюдаются, кроме непосредственного поражения половых органов, во рту. При систематических механических повреждениях образования способны разрастись, достигая диаметра в 5 см.
Большое количество сгруппированных наростов нередко приводят к появлению зуда, болевых ощущений, чего не наблюдается при малом числе кондилом. Патология плохо поддается прогнозированию течения.
В некоторых случаях наросты исчезают без постороннего вмешательства за 4 месяца – около 30% эпизодов, за 2 года – примерно 20%. Иногда после полного удаления новообразования появляются снова: доля рецидивов патологии – 30% .
Признаки заболевания у женщин
Остроконечные кондиломы у женщин нередко образуются во влагалище, на наружной части половых органов, причем поражение длительный период времени может протекать бессимптомно и давать о себе знать только после значительного увеличения наростов в размерах.
Разросшиеся патологические элементы приводят к проблемам с мочеиспусканием, становясь причиной неприятных ощущений, а половой акт может сопровождаться жжением, болевыми ощущениями. Поражение кондиломами прямой кишки сопровождается болезненной дефекацией с кровянистыми выделениями, при этом возникает ощущение, что внутри находится инородное тело.
При появлении выделений из влагалища велика вероятность, что на фоне кондиломатоза произошло присоединение вторичной инфекции. Если при половом акте (или по окончании) в возникших выделениях присутствует кровь, это свидетельствует, что новообразование было повреждено, и может привести к присущим менструации болям и дискомфорту.
Боли наблюдаются и при перерождении кондилом в злокачественную опухоль. Развившийся рак шейки матки сопровождается повышенной температурой тела, нарушениями в менструальном цикле, кровотечениями.
Прогноз
При хирургическом удалении наростов (независимо от способа), папилломавирус все равно остается в организме, сохраняя вероятность возвращения симптомов патологии. От кондилом, причины появления которых кроются в ослабленной иммунной защите, избавиться легче, чем от тех, что являются признаком серьезных инфекционных заболеваний, передающихся половым путем.
Остроконечные кондиломы у женщин или генитальные бородавки – это кожные наросты, появляющиеся в области наружных половых органов при попадании в организм вируса папилломы человека и развивающиеся при сбоях в иммунной системе организма. ВПЧ – группа вирусов, имеющая свою собственную ДНК, схожую с герпетической инфекцией. Попав в организм, он остается там навсегда.
Вирус папилломы, вызывающий рост кондилом у женщин очень опасен, поскольку создает предпосылки для развития рака шейки матки. В настоящее время противовирусной терапии, защищающей организм человека от попадания патогенных организмов внутрь или уничтожающей их, не существует. Полностью излечиться от вирусной инфекции нельзя, но можно предупредить ее проявление.
Вирусная инфекция, попав в организм, может долгое время находиться в «спящем» состоянии, никак себя не выдавая. Появление остроконечных кондилом у женщин и их разрастание в крупные колонии обычно связано с резким снижением иммунитета. При ослаблении защиты ВПЧ «просыпается» и начинает активно продвигаться вместе с клетками к внешним слоям эпителиальной ткани.
Попав на поверхность эпителия, инфекция начинает внедряться в клетки, изменяя структуру их ДНК. В результате нормальный обмен веществ в клетках прекращается. Они начинают делиться в хаотичном порядке со сверхскоростью. Из-за этого первые единичные кондиломы могут проявиться на коже всего за пару часов.
Спустя еще какое-то время ситуация усугубляется. Одиночные новообразования разрастаются, захватывая новые участки эпителиальной ткани, сливаются между собой, образуя кондиломные колонии, по внешнему виду напоминающие петушиные гребни или соцветия цветной капусты.
При несвоевременно обращении за медицинской помощью крупные конгломераты могут мутировать в опухоль Бушке-Левенштейна, которая часто перерождается в плоскоклеточный рак кожи.
Кондиломы у женщин не являются противопоказанием к беременности. Если же бородавки появились во время беременности, это также не является показанием к ее прерыванию. В этом случае специалист подбирает иммуностимулирующие препараты местного действия, которые можно использовать в этот период. А кондиломы удаляются акушером-гинекологом щадящими методами.
 Остроконечные кондиломы у женщин, точнее, вызывающий их вирус попадает в организм во время полового акта, как традиционного, так и анального или орального. В бытовых условиях заразиться кондиломатозом можно при очень тесном контакте (использование одних и тех же полотенец, нижнего белья и т.д.). Но активация вируса происходит только при глобальных сбоях или резком понижении уровня защиты иммунной системы организма.
Повлиять на это могут следующие факторы:
Остроконечные кондиломы у женщин, точнее, вызывающий их вирус попадает в организм во время полового акта, как традиционного, так и анального или орального. В бытовых условиях заразиться кондиломатозом можно при очень тесном контакте (использование одних и тех же полотенец, нижнего белья и т.д.). Но активация вируса происходит только при глобальных сбоях или резком понижении уровня защиты иммунной системы организма.
Повлиять на это могут следующие факторы:
- простудные вирусные заболевания (ангина, ОРЗ, ОРВИ) и прием сильных антибиотиков;
- тяжелое психоэмоциональное состояние, постоянные стрессы и продолжительные депрессии;
- неправильное и несбалансированное питание;
- частые диеты и голодания;
- перенесенные операции, травмы;
- возрастные гормональные изменения;
- пренебрежение средствами барьерной контрацепции во время полового акта;
- беременность и послеродовой период.
В группу риска также попадают женщины, ведущие беспорядочную половую жизнь с частой сменой сексуальных партнеров, а также женщины, перенесшие заболевания, передающиеся половым путем (хламидиоз, трихомониаз, сифилис и т.д.). Кроме того, беременная женщина, являющаяся носительницей вируса папилломы человека, может во время родов, при прохождении ребенка через родовые пути, инфицировать и его.
Симптомы и клинические проявления
Основной признак развивающейся в организме папилломной инфекции – одиночные или множественные образования. Кондиломы у женщин располагаются на внешних и внутренних половых органах: половые губы, клитор, промежность, слизистая ткань влагалища, шейка матки. Также они могут развиваться в ротовой полости (что встречается в редких случаях), прямой кишке и в области заднего прохода.
Кондиломы могут вызывать следующие ощущения:
- боль во время дефекации, зуд, жжение, ощущение инородного тела в области заднего прохода – при внутри прямой кишки и вокруг заднего прохода;
- жжение во время мочеиспускания – при поражении кондиломами мочеиспускательного канала;
- сильный дискомфорт во время полового акта возникает практически всегда, поскольку кондиломы травмируются, возникает зуд, покалывание, иногда кровянистые выделения.
Диагностика
Своевременное обращение к специалисту и точный диагноз – основополагающие факторы быстрого и успешного лечения остроконечных кондилом у женщин. При этом специалист проводит ряд следующих процедур:
- осмотр – осматривается шейка матки и прилегающая к ней область на предмет выявления внутренних кондилом;
- ПЦР диагностика – проводится для установления типа ВПЧ. Это позволяет определить уровень его онкогенности;
- биопсия – ее проведение необходимо при обнаружении на слизистых тканях внутренних органов кондиломных колоний. Биологический материал исследуют на наличие злокачественных раковых клеток;
- кольпоскопия – выполняется по решению врача-гинеколога для выявления внутренних кондилом в уретре и прямой кишке,;
- пап-тест – анализ образца для выявления имеющихся гинекологических заболеваний у женщины;
- анализы на наличие заболеваний передающихся половым путем.
Кондиломы у женщин, содержащие в своем ДНК штаммы вирусов 16 и 18, очень опасны. Это высокоонкогенные типы вируса, которые часто вызывают рак шейки матки. В запущенных случаях вероятность перерождения кондилом в злокачественные опухоли очень велика.
Особенности лечения
Остроконечные кондиломы у женщин подлежат обязательному удалению не только ввиду их неэстетичного вида. Данная патология может быстро прогрессировать, распространяясь по слизистым оболочкам шейки матки, влагалища и аногенитальной области. В зависимости от места локализации кондилом используют определенные хирургические методы и консервативную терапию для их удаления.
Хирургические методы лечения
Кондиломы у женщин предполагают оперативное иссечение, которое выполняется при помощи специального оборудования, которое позволяет не только удалять пораженные вирусом ткани, но и предотвращать рецидив болезни. В современной медицине применяются следующие методики:
- Удаление образований при помощи скальпеля под местной анестезией.
- Криодеструкция – обработка кондиломных колоний холодом (жидким азотом). В результате обменные процессы в патологических клетках останавливаются, образования усыхают и отваливаются. После иссечения больших очагов кондилом могут оставаться рубцы.
- Лазерная и электрокоагуляция – бородавки устраняются при воздействии на них лазера или электрического тока. Первый способ целесообразнее применять для удаления крупных конгломератов, второй способ больше подходит для иссечения одиночных кондилом или небольших по площади образований.
- Аргоноплазменная абляция – самый безопасный способ удаления остроконечных кондилом у женщин в области шейки матки. Пораженная область обрабатывается при помощи электромагнитного поля бесконтактным способом с помощью ионизированного аргона. Наиболее часто такой метод используют для удаления кондилом на слизистых оболочках шейки матки, влагалища, ввиду его малой травматичности.
- Аргоноусиленная коагуляция – щадящий метод удаления кондилом на шейке матки, при котором некроз тканей не превышает 3 мм.
Во время лечения кондилом у женщин необходимо соблюдать половой покой и наблюдаться у гинеколога до полного излечения.
Лечение химическими препаратами
Деструктивные методы лечения кондилом у женщин используются только в комплексе с хирургическими способами удаления. Их самостоятельное применение нецелесообразно, поскольку в 50% случаев возникает рецидив болезни.
Крем «Имиквимод» – эффективное средство при борьбе с кондиломатозом. При нанесении на кожу стимулирует выработку интерферона, действуя как иммуномодулятор.
Раствор «Солкодерм» – жидкость на основе соляной кислоты, подавляющая рост и деление кондиломных клеток. Препарат не рекомендуется использовать самостоятельно в домашних условиях, поскольку велика вероятность повреждения здоровых тканей при неправильном применении.
«Кондилин» – препарат на основе растительных экстрактов и кислот. Имеет целенаправленное действие, подавляющее рост патологических образований. Обладает слабо выраженным действием. Его целесообразно использовать для небольших по площади кондиломных очагов.
Противовирусные и иммуностимулирующие препараты
Учитывая, что развитие кондилом у женщин вызывает снижение иммунитета, специалист назначает прием медикаментозных препаратов, укрепляющих защитные силы организма в борьбе с вирусной инфекцией:
- Изопринозин – препарат, обладающий высокоэффективным действием при лечении кондилом.
- Панавир – средство широкого спектра действия на основе растительных экстрактов.
- Аллокин-Альфа – препарат для внутривенного введения, быстро проникающий в системный кровоток и усиливающий регенерацию иммунокомпетентных клеток.
- Иммунал – средство, усиливающее защитные силы организма.
Народные средства
Использование народных способов лечения кондилом у женщин уместно только при низкоонкогенных и неонкогенных типах вируса. Но и их применение желательно согласовать со специалистом, чтобы не усугубить существующую ситуацию.
Для удаления кондилом обычный раствор йода наносят на их поверхность ватной палочкой, не затрагивая здоровые участки кожи. Так делают до тех пор, пока образования не подсохнут. Йодный раствор целесообразно применить для одиночных образований. Йод категорически нельзя использовать для удаления бородавок на слизистых оболочках.
 Свежий сок чистотела или его настойку аккуратно наносят на кондиломы один раз в день. Используется только для лечения одиночных, некрупных бородавок. Применение во время беременности запрещено.
Свежий сок чистотела или его настойку аккуратно наносят на кондиломы один раз в день. Используется только для лечения одиночных, некрупных бородавок. Применение во время беременности запрещено.
Чеснок и лук также хорошо иссушают кондиломы. Для этого их измельчают в кашицу и отжимают сок. Им, с помощью ватной палочки, смазывают бородавки до 10 раз в день, не затрагивая здоровую ткань.
Профилактика
Учитывая, что остроконечные кондиломы у женщин развиваются только при снижении иммунитета, все профилактические мероприятия направлены на предотвращение ослабления защитных сил организма. Сюда входит:
- предотвращение заражения инфекциями, передающимися половым путем: постоянный партнер, использование средств барьерной контрацепции;
- поддержание правильного образа жизни и сбалансированного питания;
957
В результате попадания вируса папилломы человека (ВПЧ) в организме образуются бородавки и кондиломы. Данный вирус чем-то напоминает герпетическую инфекцию, и если он один раз попадает внутрь, то уже остается там навсегда. При воздействии ряда неблагоприятных факторов происходит разрастание тканей в месте внедрения инфекции. Множественные образования носят название кондиломатоза.
Специалисты по гинекологии считают, что кондиломатоз у женщин является предпосылкой для развития рака, и поэтому меры при его обнаружении следует принимать незамедлительно.
К сожалению, на данный момент в медицине не существует препарата, который мог бы уничтожить ВПЧ навсегда. Несмотря на то, что окончательное избавление от данного вируса невозможно, существуют способы предупреждения заражения. Рассмотрим подробнее, почему появляются эти образования и как лечить кондиломы у женщин.
Причины появления кондилом у женщин
Как уже было сказано, папилломавирус, попадая в организм, приводит к развитию кондилом и бородавок. На данный момент насчитывается около 70 видов ВПЧ, но только некоторые из них вызывают разрастание кожных тканей.
Самыми опасными считаются 16 и 18 типы вируса, которые чаще всего приводят развитию онкологической патологии.
Если верить статистике, то каждая пятая женщина во всем мире является носительницей одного или нескольких типов вирусов. Но при этом заболевание не всегда проявляется клинически. Передача вируса происходит в результате полового акта. В большинстве случаев у носителя нет никаких признаков отклонения, часто он даже не знает о наличии инфекции, и процесс заражения происходит совершенно неосознанно. Некоторые специалисты считают, что существует и контактный путь – через предметы быта, но это бывает чрезвычайно редко. Во время родов может произойти передача инфекции от матери к ребенку в результате травматизации кондилом, находящихся во влагалище.
Поскольку от момента заражения до появления кондилом и бородавок может пройти от нескольких часов до нескольких месяцев, и даже лет, то точно выявить источник чаще всего не представляется возможным.
Для передачи вируса от человека к человеку существуют факторы риска, чаще всего это происходит в таких случаях:
- отсутствие половой гигиены;
- постоянные стрессовые состояния;
- хронические болезни, приводящие к снижению иммунитета;
- частые половые контакты с разными партнерами;
- слишком раннее начало половой жизни;
- гормональная перестройка во время беременности и лактации;
- переохлаждение или перегревание организма;
- неправильное питание или соблюдение строгой диеты;
- прием лекарственных средств, угнетающих иммунитет;
- вредные привычки: алкоголизм, наркомания, курение.
Признаки заболевания
Кондиломы у женщин возникают на кожных покровах и слизистых оболочках половых органов, рта, груди, а также в районе анального отверстия. Они могут быть единичными или множественными и представляют собой выросты, имеющие тонкую ножку. Чаще всего по цвету они не отличаются от обычной ткани, но могут иметь белесоватый, розоватый или коричневый оттенок.Кондиломы нередко возникают не только на половых губах и влагалище, но и на шейке матки, в области промежности и клитора. Разрастаясь до огромных размеров, они могут приносить множество проблем: затруднять опорожнение кишечника и мочевого пузыря, делать невозможным проведение полового акта. В некоторых случаях происходит их воспаление, кожа вокруг краснеет и становится мокрой. В отделяемой жидкости и находится самое большое количество вирусов. Присоединение бактериальной инфекции в зоне повреждения приводит к нагноению и появлению неприятного запаха.
Когда у женщин отмечается обширный кондиломатоз, то в качестве общих симптомов может отмечаться развитие депрессии и отсутствие полового влечения. Кроме того, больная жалуется на зуд и жжение, иногда у пациентки возникает ощущение инородного тела, особенно когда вырастает кондилома больших размеров, или их насчитывается большое количество.
Травматизация этих образований во время полового акта или в результате трения белья приводит к тому, что у женщин появляются кровяные выделения, а иногда даже массивное кровотечение. Но к наиболее страшным осложнениям относится высокая вероятность озлокачествления, одним из признаков которого является изменение цвета бородавки на более темный оттенок
.
Плоские кондиломы, которые локализуются в области шейки матки зачастую не вызывают дискомфорта, и могут быть обнаружены только в результате исследования под микроскопом, но при этом именно они чаще всего могут перерождаться в раковую опухоль. Поэтому женщина, которая внимательно относится к своему здоровью, должна регулярно проходить осмотр у своего гинеколога.
Как лечится кондиломатоз
Принимать меры следует, как только появляются первые симптомы и лечение следует проводить незамедлительно, не дожидаясь появления осложнений. Но не следует лечиться самостоятельно, так как на данный момент существует ряд эффективных способов избавления от такого заболевания, как кондиломатоз.
Оперативные методики
Кондиломы у женщин лечатся преимущественно хирургическими методами, их удаляют следующим образом:
- С использованием жидкого азота. Методика называется криодеструкцией, и при этом ликвидация образования происходит путем воздействия на него низкой температуры. Такое вмешательство проводится без использования анестезии и не оставляет рубцов.
- Электрокоагуляция. Данный способ предусматривает воздействие на образование электрическим током, создающим высокую температуру и прижигающим бородавку. Для проведения операции используется анестезия.
- Терапия лазером является современной методикой удаления кондилом у женщин. Однако применяется она достаточно редко из-за того, что может приводить к ожогу слизистых оболочек и оставлять рубцы. Еще одним минусом такого вида удаления является высокая стоимость.
- Используется также воздействие на кондилому кислотой или щелочью высокой концентрации. Данная методика носит название химической деструкции.
- В некоторых случаях проводится удаление обычным хирургическим путем. Это наиболее старый инвазивный метод, который рекомендуется только в крайнем случае, при этом новообразование иссекается обычным скальпелем.
Лечение при помощи препаратов
При обнаружении небольшого размера остроконечных кондилом у женщин лечение может проводиться при помощи некоторых лекарственных средств. Они вызывают некроз при нанесении их на ткани.
Несмотря на то, что данные лекарственные препараты применяются в качестве местных средств, они вызывают множество побочных эффектов, и поэтому используются исключительно по рекомендации лечащего врача . Обычно назначаются:
- Подофиллотоксин. Средство наносится специальным аппликатором, не чаще, чем один раз в 12 часов (данный промежуток следует четко соблюдать). После трехдневного курса лечения нужно прервать его на четверо суток, а после снова повторить, при необходимости.
- Имиквимод. Препарат продается в аптеке строго по рецепту, и не используется у лиц моложе 12 лет. Применяется трижды в неделю, после 10-часового воздействия средство следует смывать водой. Может вызывать раздражение и другие кожные реакции в месте воздействия.
Народные методы
Можно попробовать вылечить кондиломы при помощи народных средств. Но перед тем как начать терапию натуральными снадобьями, необходимо посоветоваться со специалистами.
- При остроконечных кондиломах помогает сок чеснока. Им необходимо просто натирать новообразования до полного их исчезновения. Народными целителями практикуется и использование кусочков чеснока, которые следует вырезать по размеру кондиломы, и приклеивать при помощи пластыря на всю ночь.
- Очень популярен для устранения таких наростов на теле чистотел. Для этого их просто смазывают соком растения до трех раз в день. Это возможно только поздней весной, в период цветения чистотела. Для применения его в течение всего года рекомендуется приготовить спиртовую настойку, и смазывать пораженные места.
- Помогает и просто куриное яйцо. Для оказания помощи нужно взять только белок, и наносить на бородавки и кондиломы.
- Эффективным воздействием обладает лук. Его головку нужно выдержать шесть часов в уксусе, а потом прикладывать к образованиям, предварительно разогрев.
- Можно также сделать тесто из укуса и муки, а потом прикладывать лепешку до полного высыхания, в течение трех дней.
Для профилактики образования кондилом у женщин рекомендуется использовать барьерную контрацепцию при половом акте, поддерживать нормальный уровень иммунитета, избегать вредных привычек. Женщинам следует проходить обследование у гинеколога каждый год на предмет обнаружения плоских кондилом в области шейки матки.
По своей форме кондиломы у женщин напоминают бородавки или гребешки, которые чаще всего распространяются на половых органах. Кроме этого, наросты встречаются на животе, на соске, на шее и даже на стопе. Кондиломы на голове встречаются также часто. Причиной заболевания является ДНК вирус папилломы человека. Он долго способен оставаться незамеченным в организме и проявляется при снижении иммунитета человека. Носителями ВПЧ, по данным клинических исследований, является 70% женского населения. Если у женщины крепкий иммунитет, она может и не заболеть, но будет оставаться переносчиком.
Если остроконечные наросты у женщин все же проявили себя, нужно понимать, что пускать на самотек эту проблему ни в коем случае нельзя. Обратившись к врачу сразу после появления дискомфорта, пациентка будет уверена, что диагностика и лечение будут проведены своевременно и риск развития злокачественных новообразований сведется к минимуму. Лечение кондилом у женщин проходит удачно и безболезненно, чему способствуют современные методы и опыт врачей. Существуют разные виды кондилом. которые нужно различать.
Кондиломы у женщин негативно влияют на повседневную жизнь и опасны в период вынашивания плода.
Виды наростов
Кондиломы у женщин встречаются двух видов: экзофитные и эндофитные. Первые - остроконечные, которые возникают над поверхностью кожи и внешне выглядят как мелкие сосочки. Бородавки чаще всего проявляются на гениталиях, вокруг ануса, на поверхности малых и больших половых губ. Иногда экзофитные кондиломы покрывают поверхность бедер и ягодиц. Этот тип имеет невысокий уровень онкогенности.
Второй вид - плоские, они растут вглубь дермы, поражая здоровые ткани. Опасны, если не провести лечение вовремя, поскольку плоскоклеточная кондилома способна быстро перерасти в злокачественное новообразование. Их причиной является вирус с высоким уровнем онкогенности. Плоскоклеточные кондиломы чаще всего локализуются во влагалище, а именно на шейке матки. Женщины-вирусоносители находятся под большим риском заболевания раком шейки матки.
Остроконечные наросты у женщин имеют разнообразие форм и размеров. Обычно они бывают темно-розового цвета и могут достигать высоты в несколько миллиметров. Однако зачастую они имеют вид кожных выростов розовато-серого оттенка, высота которых достигает нескольких миллиметров. В начале развития кондиломы растут поодиночно, а со временем недуг прогрессирует и наросты становятся похожи на кусты цветной капусты.
 Кондиломы произрастают при инфицировании вирусом папилломы человека.
Кондиломы произрастают при инфицировании вирусом папилломы человека. Причины возникновения
По клиническим исследованиям, известно более сотни видов папиломавируса, который провоцирует кондиломатоз. Некоторые виды вирусов могут быть причиной возникновения рака, остальные не несут в себе такой опасности. Как говорилось выше, заболевание проявляет себя не сразу после заражения им. Долгое время он находится в спящем состоянии, пока на организм не начнут воздействовать факторы-возбудители. Существуют следующие причины возникновения вирусного заболевания:
- пониженный иммунитет из-за авитаминоза, длительных стрессовых ситуаций, нездорового образа жизни в целом, а также на фоне беременности;
- послеродовой период, когда организм женщины истощен или гормональный фон резко меняется;
- половая связь с переносчиком папиломавируса;
- отсутствие контрацептивов во время полового акта;
- беспорядочная половая жизнь;
- заболевания, передающиеся половым путем;
- несоблюдение личной гигиены.
Пути передачи инфекции
Чаще всего папилломовирус, который приводит к кондиломатозу, передается половым путем. Это может быть вагинальный, оральный или анальный сексуальный контакт. Женщина, у которой была связь с носителем заболевания, заражается в 75% случаев. Считается, что папиломавирус имеет высокую контагиозность. Некий риск передачи у беременных существует и в случае, если плод касается слизистой матери, где живет вирус, а также при родах. Наименее вероятными способами передачи считаются бытовые контакты: через средства личной гигиены, белье, одежду и т. д.
 Кондиломы у женщин способны вызывать зуд, кровоточивость.
Кондиломы у женщин способны вызывать зуд, кровоточивость. Признаки и симптомы
Распознать болезнь можно в тот момент, когда на коже появляются папулезные бородавки разных размеров. На вид они рыхлые и напоминают кусты цветной капусты. Количество разное: от десятка до сотни. В зависимости от локации нароста, зависит их цвет (обычно от светлого до насыщенного красного). Иногда из нароста сочится жидкость, которая имеет неприятный запах.
Папулы могут появляться на теле, на лице, на интимных местах, на руке, в носу, на глазу - там, где их замечает сама пациентка. Во влагалище диагностирует заболевание только врач, с помощью микроскопа и кольпоскопии. На ощупь наросты рыхлые, эластичные, не вызывают болевых ощущений. Если их повредить, папулы могут кровоточить и вызывать дискомфорт в виде воспаления.
Симптомы, сопутствующие болезнь:
- дискомфорт во время мочеиспускания;
- болевые ощущения внизу живота;
- образования на органах, которые мешают процедурам гигиены;
- снижение качества сексуальной жизни;
- реакции, которые возникают при контакте с одеждой.
Осложнения
 Кондиломы способны лишить женщину репродуктивной функции.
Кондиломы способны лишить женщину репродуктивной функции. Если кондилома по неосторожности была травмирована, возникает воспаление и скапливание гноя внутри. Иногда происходит натирание бородавки одеждой или нижним бельем, если она находится на местах, где особо тесный контакт с тканью. Если оторвать кондилому, на этом месте образуется новая или несколько новых штук. Чтобы предотвратить осложнения, необходимо не откладывать обращение в клинику за консультацией и назначением лечения.
Женщины должны постоянно проходить осмотры у гинеколога. папиломавирус на половых органах приводит к эрозии шейки матки и подобным патологиям. При папилломовирусе снижается иммунитет и ухудшается общее состояние организма, учащаются простудные заболевания и инфекции. Остроконечные кондиломы у женщин имеют тенденцию перерождаться в онкологию кожи при несвоевременном лечении.
Остроконечные кондиломы при беременности у женщин
Если у девушки во время беременности обнаруживается неприятная проблема кондиломатоза, и начинает развиваться вирусная опухоль, она должна немедленно идти на прием к врачу-гинекологу, чтобы он смог вовремя удалить новообразование. Для женщин в положении, как и для нерожавших, есть опасность разрыва внутренних стенок влагалища при остроконечных бородавках. Часто врачи-акушеры назначают кесарево сечение при этом заболевании. Для чего это делается? Поскольку у новорожденного есть риск контакта с зараженной слизистой матери, его лучше извлечь, обходя эти участки. Папиломавирус имеет свойство провоцировать молочницу у женщин разных возрастов. Планировать беременность при наличии вируса очень опасно, необходимо сначала вылечить все инфекции.
Диагностика
Диагностирование заболевания в кабинете врача проходит таким образом: пациентка рассказывает о своих симптомах и предыдущих заболеваниях, если они были. Затем на гинекологическом кресле врач смотрит зону гениталий, анального отверстия, слизистые влагалища и матку. Если осмотр показывает присутствие наростов, врач берет анализ на ВПЧ, цитологический анализ дисплазии. Проводится биопсия на наличие злокачественных клеток на шейке матки. Если обработать кондилому разведенным уксусом, то болезненные участки приобретут беловатый оттенок. Обязательно назначается анализ на определение типа папиломавируса и его онкомаркера. Также пациентке и ее половому партнеру необходимо пройти обследование на ВИЧ и сифилис. Для исследования мочевого канала и заднего прохода проводится уроцистоскопия и анальная кольпоскопия соответственно.
Лечение вирусных кондилом
Полностью искоренить заболевание из организма при помощи одних лекарственных препаратов невозможно. Не существует таблетки, которая бы очистила организм от этой болезни навсегда и прекратила замкнутый круг передачи инфекции от человека к человеку. Можно только на время «успокоить» папиломавирус и поддерживать иммунитет на высоком уровне, чтобы болезнь не победила. Остроконечные наросты можно удалять на начальных и на поздних стадиях.
 Лечение кондилом заключается в приёме таблеток и хирургии новообразований.
Лечение кондилом заключается в приёме таблеток и хирургии новообразований. Среди локальных методов лечения кондилом различают:
| Удаление кондилом у женщин - методы | Описание | ||||||||||||||||||||||||||||||||||||
| Криодеструкция | Бородавка обрабатывается жидким азотом низкой температуры. Это разрушает ядро кондиломы, она отмирает и отсыхает. Образовавшаяся рана на ее месте заживает через 7−14 дней. Сеанс криотерапии проводит врач в стерильных условиях. Это должен быть опытный специалист, тогда процедура пройдет комфортно и с нужным эффектом. | ||||||||||||||||||||||||||||||||||||
| Электрокоагуляция | Врач обезболивает пораженный участок, далее с помощью специального аппарата воздействует на него потоком высокой температуры. Прижигание оставляет после себя корку на бородавке, которая отсыхает через 2−3 дня. Эта процедура в большинстве случаев переносится болезненно, но ее преимущество - недорогая стоимость. | ||||||||||||||||||||||||||||||||||||
| Обработка химикатом | Паппилому прижигают кислотой или щелочным раствором. Необходима аккуратность и точность, поскольку можно задеть окружающие здоровые ткани. | ||||||||||||||||||||||||||||||||||||
| Лазерная коррекция | При помощи лазерного аппарата иссекается папулезная бородавка, которая отсыхает через 1−2 дня. Плюс процедуры - она не оставляет следов. Из минусов - дискомфортные ощущения во время сеанса. | ||||||||||||||||||||||||||||||||||||
| Хирургическое вмешательство | Хирург удаляет нарост с помощью скальпеля, а разрез после этого сшивается. Эта методика изжила себя, используется очень редко. | ||||||||||||||||||||||||||||||||||||


