05.03.2020
Короткий пароксизм желудочковой тахикардии. Симптомы желудочковой тахикардии, ее диагностика и методика лечения
Желудочковая тахикардия - опасное для жизни нарушение ритма сердца, при котором требуется неотложное лечение.
На ЭКГ регистрируются типичные, быстро следующие друг за другом деформированные комплексы QRS, напоминающие по своей конфигурации блокаду ножки ПГ. Частота сокращений желудочков колеблется от 100 до 200 в минуту.
Из других изменений можно отметить отчетливую депрессию сегмента ST и глубокий отрицательный зубец Т.
Желудочковая тахикардия - опасное для жизни нарушение ритма сердца, которое встречается редко, но требует незамедлительного лечения. Если общее состояние больного остается относительно удовлетворительным, а гемодинамика - стабильной, лечение можно начать с введения некоторых антиаритмических препаратов, в частности лидокаина, пропафенона или аймалина. В противном случае показана электрошоковая терапия, которая является методом выбора.
В патогенезе желудочковой тахикардии играют роль такие механизмы, как re-entry (повторный вход волны возбуждения), повышение автоматии или появление очага с триггерной активностью.
Желудочковая тахикардия .Частота сокращений желудочков 130 в минуту.
Комплексы QRS уширены и по конфигурации напоминают блокаду ножки пучка Гиса (ПГ).
Отчетливые признаки нарушения реполяризации.
На ЭКГ регистрируются типичные признаки желудочковой (мономорфной) тахикардии: быстро следующие друг за другом деформированные комплексы QRS, напоминающие по своей конфигурации блокаду левой или правой ножки пучка Гиса (ПГ). Всегда отмечается также выраженное нарушение реполяризации, т.е. явная депрессия сегмента ST и глубокий отрицательный зубец Т в отведениях V5 и V6. Несмотря на уширение желудочковых комплексов, их легко отграничить от сегмента ST и зубца Т.
Частота сокращений желудочков при желудочковой тахикардии колеблется в пределах 100-200 в минуту. При желудочковой тахикардии, как правило, сохраняется активность синусового узла, однако зубцы Р из-за тахикардии и уширенных комплексов QRS бывает трудно отдифференцировать. Ритм сокращения предсердий в этом случае существенно более медленный и не зависит от сокращений желудочков (АВ-диссоциация). Предсердные импульсы к желудочкам не проводятся.
В тех случаях, когда диагностика
затруднена, заподозрить желудочковую тахикардию позволяют следующие признаки (дифференциальная диагностика тахикардии с широким комплексом QRS представлена в таблице ниже):
Сливные комплексы
: сочетание зубца, обусловленного активностью синусового узла, с уширенным деформированным комплексом QRS при укороченном интервале PQ.
Захват желудочков
: проведение импульсов к желудочкам (узкий комплекс QRS в сочетании с зубцом Р и интервалом PQ (наблюдается редко)).
АВ-диссоциация
: предсердия сокращаются независимо от желудочков, поэтому импульсы к желудочкам не проводятся.

При желудочковой тахикардии , как уже упоминалось, чаще отмечается мономорфная форма с однородными по конфигурации комплексами QRS; полиморфная форма желудочковой тахикардии с вариабельной конфигурацией комплекса QRS (пируэтная желудочковая тахикардия) встречается значительно реже.
Желудочковая тахикардия возникает практически только у лиц с тяжелым поражением сердца, например в острой и хронической стадии инфаркта миокарда (ИМ). Кроме того, желудочковая тахикардия наблюдается при тяжелой ИБС, дилатационной и гипертрофической кардиомиопатиях, синдроме удлиненного интервала QT, а также при длительно существующем пороке сердца.
Особенности ЭКГ при желудочковой тахикардии
:
Нарушение ритма сердца, опасное для жизни
Уширенный комплекс QRS по конфигурации напоминает блокаду пучка Гиса (ПГ)
Тахикардия с частотой 100-200 в минуту
Наблюдается только при болезнях сердца (например, при ИМ)
Лечение: лидокаин, аймалин, электрошок
 Желудочковая тахикардия
.
Желудочковая тахикардия
.
Больной 6 лет назад перенес инфаркт миокарда нижней стенки. Частота сокращений желудочков 130 в минуту.
Зубец QRS уширен и деформирован и по конфигурации напоминает блокаду ЛНПГ.
Несмотря на эти изменения, большой зубец Q в отведениях II, III и aVF указывает на старый ИМ нижней стенки. Отчетливое нарушение реполяризации.
 Желудочковая тахикардия после инфаркта миокарда (ИМ) передней локализации
.
Желудочковая тахикардия после инфаркта миокарда (ИМ) передней локализации
.
Начальная часть ЭКГ указывает на желудочковую тахикардию (частота сокращений желудочков 140 в минуту), которая после внутривенного введения аймалина (указано стрелкой вниз) внезапно перешла в синусовый ритм.
На нижней ЭКГ 2-й, 5-й, 8-й и 11-й комплексы сливные.
 Желудочковая тахикардия при тяжелом комбинированном пороке митрального и трехстворчатого клапанов
.
Желудочковая тахикардия при тяжелом комбинированном пороке митрального и трехстворчатого клапанов
.
После 1-го комплекса внезапно появилась желудочковая тахикардия; частота сокращений желудочков 150 в минуту.
Конфигурация деформированного комплекса QRS напоминает блокаду правой ножки пучка Гиса (ПНПГ).
 Желудочковая тахикардия
.
Желудочковая тахикардия
.
a, b Частота сокращений желудочков 190 в минуту. Комплекс QRS уширен и по конфигурации напоминает блокаду ПГ.
с После электрошоковой терапии восстановился синусовый ритм. Частота сокращения желудочков 64 в минуту. ЭКГ записана в отведении для мониторинга.
 Желудочковая тахикардия при ИБС
.
Желудочковая тахикардия при ИБС
.
а Частота сокращений желудочков 190 в минуту.
b После внутривенного введения пропафенона в дозе 50 мг внезапно восстановился синусовый ритм, однако сохраняется отчетливая депрессия сегмента ST (признак ИБС).
с Устойчивый синусовый ритм.
На клеточном уровне желудочковая тахикардия вызвана механизмом re-entry или нарушением автоматизма. Рубцы миокарда любого процесса увеличивают вероятность электрических реципрокных циклов. Эти циклы обычно включают зону, где нормальное электрическое распространение замедляется рубцовой тканью. Образование желудочкового рубца от предшествующего инфаркта миокарда (ИМ) является наиболее распространенной причиной устойчивой мономорфной формы ЖТ.
ЖТ при структурно нормальном сердце обычно возникает в результате таких механизмов, как триггерная активность и повышенный автоматизм. Torsade de pointes, отмечаемый при , скорее всего, представляет собой комбинацию триггерной активности и механизма рецикропного включения.
Во время желудочковой тахикардии сердечный выброс снижается вследствие уменьшения наполнения желудочков от быстрого сердечного ритма и отсутствия должного времени или скоординированного сокращения предсердий. Ишемия и митральная недостаточность также могут способствовать уменьшению объема всасывания желудочков и гемодинамической непереносимости.
Гемодинамический коллапс более вероятен, когда присутствует дисфункция левого желудочка или частота сердечных сокращений очень частая. Уменьшение сердечного выброса может привести к уменьшению перфузии миокарда, ухудшению инотропного действия и дегенерации до фибрилляции желудочков, что приводит к внезапной смерти.
У пациентов с мономорфной ЖТ риск смертности коррелирует со степенью структурной сердечной болезни. Основные структурные заболевания сердца, такие как ишемическая кардиомиопатия, гипертрофическая кардиомиопатия, болезнь Шагаса и дисплазия правого желудочка, связаны с дегенерацией мономорфного или полиморфной формы ЖТ до . Даже без такого вырождения ЖТ также может приводить к застойной сердечной недостаточности.
Если ЖТ гемодинамически переносится, непрекращающаяся тахиаритмия может привести к дилатационной кардиомиопатии. Она может развиваться в течение от нескольких недель до нескольких лет и может завершится успешным подавлением ЖТ. Подобный курс иногда наблюдается у пациентов с частыми преждевременными сокращениями желудочков или желудочковыми бигеминами, несмотря на отсутствие устойчивых высоких показателей.
Причины (этиология)
Причины желудочковой тахикардии:
Ишемическая болезнь сердца (наиболее распространенная причина ЖТ)
Структурная болезнь сердца с нарушением нормальных схем проводимости (например, неишемическая кардиомиопатия, аритмогенная кардиомиопатия правого желудочка или кардиомиопатия, гипертрофическая кардиомиопатия)
Врожденные структурные сердечные нарушения (например, тетрада Фалло) и связанный с ними хирургические шрамы
Приобретенные каналопатии, чаще всего из препаратов, которые продлевают интервал QT (например, антиаритмий класса IA и класса III, фенотиазины, метадон и многие другие); препараты, которые замедляют проводимость миокарда (например, флекаинид, пропафенон, галотан), также могут способствовать ЖТ
Дисбаланс электролитов (например, гипокалиемия, гипокальциемия, гипомагниемия)
Симпатомиметические средства, включая внутривенные (IV) инотропы и наркотические вещества, такие как метамфетамин или кокаин
Отравление дигиталисом, которая может привести к бивентрикулярной тахикардии
Системные заболевания, вызывающие инфильтративную кардиомиопатию или рубцы (например, саркоидоз, амилоидоз, системная красная волчанка, гемохроматоз, ревматоидный артрит)
Гипокалиемия является важным фактором аритмии. Гиперкалиемия также может предрасполагать к ЖТ и фибрилляции желудочков, особенно у больных со структурной сердечной болезнью. Другие факторы включают гипомагниемию, апноэ во сне и фибрилляцию предсердий, что может увеличить риск желудочковой тахикардии у больных с ранее имевшейся структурной болезнью сердца.
Удлинение интервала QT может приводить к желудочковой тахикардии, оно может быть приобретено илинаследоваться. Приобретенное удлинение QT наблюдается при использовании некоторых фармакологических препаратов. К таким препаратам относятся антиаритмические средства класса IA и класса III, азитромицин и многие другие. Врожденный синдром удлиненного интервала QT представляет собой группу генетических нарушений, связанных с аномалиями ионных каналов сердца (чаще всего, калиевых каналов, ответственных за реполяризацию желудочков).
Как и при приобретенном, так и при наследственном длительном синдроме удлиненного QT реполяризация предрасполагает к , рецикропному ритму с постоянно меняющейся схемой. Другие унаследованные аномалии ионного канала могут приводить к идиопатической форме фибрилляции желудочков и семейной полиморфной ЖТ при отсутствии удлинения интервала QT.
Несмотря на то, что в большинстве районов мира были описаны следующие синдромы, группы населения в определенных регионах подвержены локально повышенному риску генетически опосредованного заболевания сердца. Примеры включают регион Венето в Италии и греческий остров Наксос (дисплазия правого желудочка), а также северо-восточный Таиланд. Риск ЖТ в популяциях в первую очередь зависит от факторов риска атеросклероза, а не от этнических различий как таковых.
Среди больных моложе 35 лет наиболее распространенными причинами внезапной сердечной смерти и, предположительно, ЖТ, являются следующие:
Гипертрофическая кардиомиопатия
Кардиомиопатия правого желудочка
Миокардит
Синдром удлиненного интервала QT
Врожденные аномалии коронарной артерии
Наследственный синдром удлиненного интервала QT
Длительный синдром QT характеризуется удлинением интервала QT, аномалиями T-волн и полиморфной ЖТ. Лица с этим синдромом предрасположены к эпизодам полиморфной желудочковой тахикардии. Эти эпизоды могут быть самоограниченными, что приводит к обмороку, или они могут перейти в фибрилляцию и, таким образом, могут вызвать внезапную сердечную смерть.
Синдромы удлиненного QT были идентифицированы эпониминами (синдром Романо-Уорда, синдром Йервелла и Ланге-Нильсена, синдром Андерсена-Тавила, и синдром Тимоти). Форма, иногда называемая синдромом Романо-Уорда, является наиболее распространенным типом. Однако существующая практика отходит от использования эпонимов и указывает на эти синдромы как пронумерованные типы (например, LQT1-LGT12) на основе идентифицированных основных мутаций.
Известно, что мутации в генах KCNQ1, KCNH2, SCN5A, KCNE1 и KCNE2 являются причинами ЖТ . Вместе эти пять генов отвечают за практически 100% случаев наследованного синдрома удлиненного QT.
Катехоламинергическая полиморфная желудочковая тахикардия
Катехоламинергическая полиморфная ЖТ характеризуется может быть вызвана стрессом, физическими упражнениями или даже сильными эмоциональными состояниями. Также она может быть вызвана катехоламином. У больных могут присутствовать обмороки или наступать внезапная сердечная смерть, если дисритмия деградирует в фибрилляцию желудочков. Физическое обследование или электрокардиография (ЭКГ) во время отдыха, вероятно, продемонстрируют нормальные показания.
Катехоламинергическая полиморфная ЖТ может быть вызвана мутациями в генах CASQ2 или RYR2 . Дополнительный локус был сопоставлен с хромосомой 7p22-p14. Это заболевание разделяет клинические характеристики с двунаправленными ЖТ, иногда наблюдаемым при токсичности наперстянки.
Дилатационная кардиомиопатия
Диализованная кардиомиопатия – это очень гетерогенное расстройство, которое может предрасполагать к желудочковым тахиаритмиям. Ее генетические причины являются мириадами и включают мутации в генах, кодирующих белки, которые составляют сердечные саркомеры, включая актин, миозин и тропонин. Следует отметить, что гены, такие как PSEN1 и PSEN2 , которые ответственны за раннее начало болезни Альцгеймера, также связан с дилатационной кардиомиопатией.
Большинство семейных случаев дилатационных кардиомиопатий наследуются аутосомно-доминантным способом. Х-связанное наследование расширенной кардиомиопатии описано у больных с мутациями в гене DMD (мышечная дистрофия Дюшенна) и геном TAZ (синдром Барта). Аутосомное рецессивное наследование описано в мутации гена TNNI3 , который кодирует тропонин I.
Гипертрофическая кардиомиопатия
Обычно наследуется аутосомно-доминантным способом с неполной пенетрантностью. Мутации в четырех генах, которые кодируют саркомерные белки – TNNT2, MYBPC3 , MYH7 и TNNI3 – составляют примерно 90% случаев. Большинство людей с симптоматической гипертрофической кардиомиопатией будут испытывать их и в состоянии покоя. Реже человек с этим расстройством испытывает начальный эпизод ЖТ или фибрилляции со значительным усилием.
Артритмогенная дисплазия правого желудочка
АДПР (также известная как кардиомиопатия правого желудочка) характеризуется заменой свободной стенки правого желудочка фиброзной тканью и развитием гипертрофии правого желудочка. Это расстройство часто приводит к устойчивой форме желудочковой тахикардии, которая может деградировать в фибрилляцию желудочков.
Генетика АДПР чрезвычайно гетерогенна. Более 10 генов (например, TGFB3, RYR2, DSP, PKP2, DSG2 , DSC2, TMEM43 , JUP ) и семь дополнительных локусов (например, 14q12-q22, 2q32.1-32.3, 10p14-p12, 10q22) были вовлечены в патогенез этого расстройства, который наследуется аутосомно-доминантным способом с неполной пенетрантностью. Считается, что эти гены ответственны за приблизительно 40-50% от общего числа случаев АДПР.
Синдром Бругада
Синдром Бругада характеризуется специфическим рисунком ЭКГ блока правого блока связывания и высоты сегмента ST в ранних предсердных отведениях, чаще всего V1-V3, без каких-либо структурных нарушений сердца. Он вызывает идиопатическую ЖТ и несет высокий риск внезапной сердечной смерти.
Причиной синдрома Бругада могут быть разнообразные гены. По крайней мере, девять генов, как известно, приводят к синдрому Бругада (SCN5A, GPD1L, CACNA1C, CACNB2, SCN1B, KCNE3, SCN3B , HCN4, и KCND3 ), но SCN5A приходится около 20% случаев, с другими известными «мелкие» гены, содержащий другой 15% случаев. С индром Бругада наследуется аутосомно-доминантным образом.
Семейная желудочковая тахикардия
Семейная ЖТ характеризуется пароксизмальным характером при отсутствии кардиомиопатии или другого идентифицируемого электрофизиологического расстройства. Семейная ЖТ достаточно редка; исследование семейных случаем с пароксизмальной ЖТ часто выявляет такие нарушения, как синдром Бругада, синдром удлиненного QT или катехоламинергической полиморфной ЖТ. Однако, по крайней мере, в одном случае эти нарушения были исключены, и было установлено, что у пациента была соматическая мутация в гене GNAI2.
Диагностика
Электрокардиография (ЭКГ) является критерием для диагностики желудочковой тахикардии. Если клиническая ситуация позволяет, перед лечением необходимо выполнить ЭКГ с 12 отведениями. Однако у пациента, который является гемодинамически нестабильным или находится бес сознания, диагноз ЖТ производится только на основе физического обследования и ритмической полосы ЭКГ. Как правило, лабораторные тесты следует откладывать до тех пор, пока электрическая кардиоверсия не восстановит синусовый ритм, и пациент стабилизируется.
Оценка уровня сывороточных электролитов, включает следующие исследования:
Кальций (уровни ионизированного кальция предпочтительнее общего уровня кальция в сыворотке)
Гипокалиемия, гипомагниемия и гипокальциемия могут предрасполагать больных к мономорфной ЖТ или torsade de pointes.
Лабораторные исследования также могут включать следующие:
Уровня терапевтических препаратов (например, дигоксина)
Токсикологические экраны (потенциально полезные в случаях, связанных с рекреационным или терапевтическим использованием наркотиков, такими как кокаин или метадон)
Уровни тропонина или другие сердечные маркеры (для оценки ишемии миокарда или ИМ)
Электрофизиологическое исследование
Диагностическое электрофизиологическое исследование требует размещения электродных катетеров в желудочке с последующей запрограммированной стимуляцией желудочков с использованием прогрессивных протоколов стимуляции. Процедур особенно актуальна для больных, которые, подвергаются высокому риску внезапной смерти в результате значительного основного структурного заболевания сердца.
Лечение
Нестабильных пациентов с мономорфной желудочковой тахикардией следует немедленно направлять на синхронную кардиоверсию с использованием постоянного тока. Нестабильную полиморфную ЖТ обрабатывают немедленной дефибрилляцией.
Лекарственные препараты
У стабильных пациентов с мономорфной ЖТ и нормальной функцией левого желудочка восстановление синусового ритма обычно достигается с помощью внутривенного (IV) прокаинамида, амиодарона, соталола или лидокаина
Лидокаин IV эффективен для подавления инфаркта миокарда, но может иметь общие и предельные побочные эффекты и, следовательно, повышать общий риск смертности
При torsade de pointes прием сульфата магния может быть эффективным, если удлиненный интервал QT присутствует на исходном уровне
Для долгосрочного лечения большинства пациентов с дисфункцией левого желудочка текущая клиническая практика благоприятствует антиаритмическим средствам класса III (например, амиодарону, соталолу)
Большинство пациентов с генетическими синдромами внезапной смерти при необъяснимых обмороках
Абляция
Радиочастотная абляция с помощью эндокардиального или эпикардиального катетера может использоваться для лечения ЖТ у пациентов, у которых имеются:
Дисфункция левого желудочка от предшествующего ИМ
Кардиомиопатия
Механизм re-entry
Различные формы идиопатической ЖТ
Прогноз
Прогноз у пациентов с желудочковой тахикардией варьируется в зависимости от конкретного сердечного процесса, но он лучше всего прогнозируется функцией левого желудочка. Пациенты с желудочковой тахикардией могут страдать сердечной недостаточностью и сопутствующей болезненностью в результате гемодинамического компромисса. У пациентов с ишемической кардиомиопатией и устойчивой ЖТ смертность от внезапной смерти приближается к 30% через 2 года. У пациентов с идиопатической ЖТ прогноз очень хороший, причем основным риском является травма, вызванная синкопальными периодами.
Данные статистики свидетельствуют о том, что ЖТ или желудочковая фибрилляция, возникающая перед коронарной ангиографией и реваскуляризацией при постановке инфаркта миокарда сегмента ST, имеет сильную связь с увеличением смертности в течение 3 лет.
Соответствующее лечение может значительно улучшить прогноз у отдельных пациентов. Бета-блокаторная терапия может снизить риск внезапной сердечной смерти в результате ЖТ, а имплантируемые кардиовертер-дефибрилляторы могут прекратить злокачественные аритмии.
Прогноз не всегда коррелирует с функцией левого желудочка. Пациенты с синдромом удлиненного QT, дисплазией правого желудочка или гипертрофической кардиомиопатией могут подвергаться повышенному риску внезапной смерти, несмотря на относительно хорошо сохраненную функцию левого желудочка.
И зменение характера сердечной деятельности в обобщенной форме называется аритмией. Это состояние, при котором мышечный орган начинает биться чрезмерно быстро (тахикардия), либо слишком медленно (брадикардия).
Возможны нарушения временного интервала между каждым последующим сокращением. Вариантов проблемы множество, некоторые более, другие менее опасны.
Представленная желудочковая тахикардия - это ускорение сердечной деятельности свыше 100 ударов в минуту, по причине органических нарушений миокарда, и реже со стороны эндокринной системы. Состояние несет огромную угрозу жизни и здоровью. Среди всех видов аритмий она считается едва ли не самой фатальной для пациента , поскольку быстро прогрессирует, трудно поддается терапии и возникает внезапно.
По статистике, между проявлением первых симптомов и наступлением смерти больного проходит от месяца до трех лет при условии лечения. Все по причине позднего начала терапии.
При описанной форме патологического процесса происходит нарушение генерации и проведения электрического импульса по кардиальным структурам и тканям. Сердце работает не так, как требуется для нормальной жизнедеятельности.
Терапия и диагностика строго в рамках стационара на протяжении недели и более. До стабилизации состояния и полной компенсации.
Процесс характеризуется ускорением ритма мышечного органа до 100 ударов в минуту и свыше того.
Болезнетворный процесс формируется сравнительно быстро. Толчком к началу изменений становится травма, нарушение целостности сердца или иной органическое поражение в результате инфаркта, кардиосклероза, инфекционных моментов.
Чтобы понять, как появляется проблема, нужно обратиться к анатомии и нормальной физиологии.
Адекватное положение вещей характеризуется полноценной работой сердца. Сокращения мышечного органа происходят в автономном режиме под контролем ствола головного мозга.
Факторы извне могут лишь незначительно повлиять на работу сердца, но не изменить ее кардинально.
Ритмичные удары возможны по причине генерации электрического импульса особым пучков кардиальных клеток - так называемым синусовым узлом. От водителя (альтернативное название этого образования) сигнал передается по пучкам Гиса иным тканям органа. Это приводит к сокращению мускулатуры. Так происходит постоянно.
Желудочковая тахикардия (ЖТ) характеризуется патологической локализацией генерации электрического импульса. Остальные кардиальные структуры не должны участвовать в создании сигнала, они проводники и своего рода «насосы», перенаправляющие кровь в нужном направлении.
В данном же случае к генерации сигнала присоединяются желудочки.
Это заканчивается катастрофическими последствиями:
- Интенсивность выброса крови падает. Органы и системы недополучают питательных веществ и кислорода. Дефицит существенный. Отсюда гипоксия, которая нередко заканчивается фатально.
- Даже если это не приводит к смерти пациента, желудочки сокращаются хаотично. Отсюда вероятность остановке сердца в один момент. Возобновление деятельности органа возможно после реанимационных мероприятий, но основной процесс продолжает течь. Велика вероятность рецидива. Когда это случится: сию же минуту, через час или месяц - не известно. Таких пациентов направляют в кардиологический стационар для срочной диагностики и экстренного лечения.
Наиболее часто страдает миокард левого желудочка по причине анатомического строения.
Никогда проблема подобного рода не бывает естественной. Это прямое указание на патологический процесс. При проявлении выраженной клинической картины времени на диагностику и лечение почти не остается.
Классификация
Типизировать патологический процесс можно по разным основаниям.
В зависимости от интенсивности начала, времени возникновения явления:
| Пароксизмальная желудочковая тахикардия | Непароксизмальная форма |
Стартует резко, без видимых причин. Но триггерный фактор есть всегда, хотя он и не очевиден для пациента. Это может быть прием препарата, кофе, стресс и т.д. Течет приступообразно. На ранних этапах длительность составляет от нескольких минут до пары часов. Затем патология «закрепляется», становится постоянным спутником больного, учащенный пульс сохраняется неделями. | Встречается чаще. Характеризуется появлением множественных экстрасистол. Требует быстрого лечения. Желательно в стационарных условиях. Несет меньшую опасность по сравнению с предыдущей разновидностью. |
Исходя из тяжести течения, можно назвать:
- Приступообразную форму . Наблюдается в 55% клинических случаев. Соответствует раннему этапу патологического процесса. Каждый пароксизм длится от 2 минут до нескольких часов.
- Постоянная разновидность . Все тот же тип болезнетворного процесса, но продолжительность приступов выше. 2-3 дня это не предел. Распространенность явления - 20%
- Хронический тип . Для него типично постоянство нарушений частоты сердечных сокращений. Однако пациент привыкает к состоянию и почти не чувствует проблемы, что осложняет позднюю диагностику.
Наконец, в зависимости от формы выделяют:
- Моноформную разновидность . Появляется 1 участок патологической генерации ритма. Обычно это левый желудочек. Прямое указание на органическое поражение сердца.
- Полиморфный тип . Возникает 2 и более места, где продуцируется электрический импульс (не считая синусового узла). Это последствие внекардиальных факторов, передозировки психоактивных веществ, в том числе медикаментов.
Желудочковая разновидность тахикардии многогранна. Поскольку пациенты обращаются за помощью относительно поздно, особенно в условиях отсутствия нормальной скрининговой программы, времени на тщательное выявление первопричины и формы процесса не так много.
Все приходится делать в авральном режиме. Отсюда высокая летальность: сами препараты при неграмотном применении могут усугублять течение болезни. Вывод: при первых подозрениях на неполадки в работе сердца нужно обращаться к кардиологу.
Характерные изменения на ЭКГ
Электрокардиография - основной метод диагностики желудочковой тахикардии на любой стадии.
Типичные признаки:
- Увеличение частоты сердечных сокращений до 100-300 ударов в минуту. Даже в состоянии полного покоя. После нагрузочных тестов ЧСС может резко упасть.
- Ширина QRS комплекса свыше 0.12-0.14 секунд.
- Осевое значение того же комплекса в градусах более 30.
- Присутствует захват желудочка, AB-диссоциация.
- Зубец R высокий, уширенный, не расщеплен как при наджелудочковой типе.
- S зазубренный.

Желудочковая форма тахикардии на ЭКГ характеризуется увеличением ЧСС, отклонением пиков. Отграничить по кардиограмме данную форму патологического процесса относительно просто при наличии квалификации.
Самостоятельная расшифровка невозможна. При сомнительных результатах рекомендуется получить мнение другого специалиста.
Кардиальные причины разаития
Как было сказано, всегда патологические. В основном кардиального происхождения. Среди вероятных явлений, обуславливающих желудочковую тахикардию:
- Диспластический процесс в желудочках сердца. Проще говоря, замещение функциональной активной ткани, клеток-кардиомиоцитов адипоцитами.
- Инфаркт миокарда. Заключается в остром нарушении питания мышечных структур органа. Результатом становится некроз мускулатуры на рубцовую ткань, которая не способна ни к автоматизму, ни даже к сокращению и выступает, своего рода, «наполнителем». Процесс заживления заканчивается формированием стойкого кардиосклероза. Желудочковая тахикардия в таком случае выступает странным адаптивным механизмом, который не имеет ничего общего с нормальным функционированием системы.

- Пороки сердца, как врожденные, так и приобретенные . Остаются незамеченными в большинстве случаев. Симптомов нет, обнаруживаются случайно в ходе более глубокого обследования пациентов. Однако и это не гарантия. Известно немало случаев диагностики постфактум, когда больной скончался. Это обусловлено погрешностями скрининга и недостаточным вниманием людей к собственному здоровью.
- Ишемическая болезнь сердца. Хроническое нарушение питания миокарда на определенном участке. Это предшественник инфаркта. В перспективе пары лет неотложное состояние наступит. Необходима квалифицированная помощь на раннем этапе.

- Ревматизм. Аутоиммунное поражение мышечного органа. Не лечится, может только корректироваться в незначительной степени. Задача терапии кроется в необходимости предотвращения генерации патологических импульсов.
- Воспалительные заболевания сердца. Обычно инфекционного генеза. Миокардиты и иные. Без грамотной и срочной помощи приводят к тотальному разрушению кардиальных структур. В такой ситуации тахикардия - не самая большая проблема. Есть риск остановки сердца. В случае успешного лечения все равно вероятен кардиосклероз с понятными вытекающими последствиями.

- Аневризма сосуда, локализованного в желудочке. Выбухание стенки крупной артерии приводит к нарушению питания. Итогом может оказаться разрыв и массивное кровотечение, летальное в 100% случаев.
Внекардиальные причины
Возникают реже. Среди них:
- Эндокринные нарушения, сопряженные с дефицитом гормонов коры надпочечников, щитовидной железы или гипофиза.
- Обезвоживание или избыток воды в организме.
- Генетические синдромы и отклонения. Многие врожденные патологии сказываются на работе сердца. В некоторых случаях дети не доживают до диагностики, болезнь определяется постфактум.
- Недостаток калия и магния. Обусловлен алиментарным фактором. Скудное питание - еще один момент риска.
- Избыточное потребление препаратов для лечения артериальной гипертензии, проблем с сердечнососудистой системой.
- Интоксикация алкоголем, кофеином, никотином, психоактивными веществами (кокаин и героин), солями тяжелых металлов, соединениями ядовитых химических элементов.
В отсутствии данных за органические изменения со стороны сердца или иных систем говорят об идиопатической форме. Ее лечение сводится к купированию картины на протяжении всей жизни.
Симптомы
Проявления желудочковой тахикардии требуют квалифицированной оценки. Нужно обратить внимание на следующие признаки вероятной проблемы:
- Учащение сердцебиения. Ощущается субъективно, но не долго.
- Паническая атака. Характерна для приступообразного течения болезни.
- Потеря ориентации в пространстве. Головокружение.
- Тошнота.
- Рвота (редко).
- Обморочное состояние.
- Одышка. Обуславливается гипоксией тканей. Это тревожное проявление, указывающее на быстрое прогрессирование процесса.
- Цианоз носогубного треугольника. Посинение области.
- Бледность кожных покровов.
- Повышенная потливость.
- Слабость.
- Боли в груди.
Это типичные проявления пароксизма или длительно текущего, но еще не хронического процесса. По мере движения вперед, клиническая картина сглаживается, пациент перестает что-либо чувствовать. Жизнь вроде как приходит в норму, но это лишь видимость. Подспудно проблема продолжает существовать и прогрессировать. На ранних этапах симптомов также нет, либо они настолько слабы, что человек не обращает внимание.
Осложнения желудочковой тахикардии возникают почти в 70% случаев.
На неотложные состояния указывают такие признаки:
- Резкая головная боль без видимых причин, в области затылка или темени. Стучит в такт сердцу.
- Дискомфорт за грудиной давящего характера. Не дает дышать.
- Потеря сознания неоднократная.
- Очаговые неврологические нарушения, со стороны зрения, слуха или осязания.
- Параличи, парезы, ощущение онемения конечностей.
- Перекос лица.
- Невозможность нормально говорить.
Все это моменты, присущие двум грозным состояниям: инфаркту и инсульту. Второй распознать проще, существуют доступные простые тесты (поднять руки, улыбнуться, произнести фразу, если хотя бы одно действие невыполнимо - вызывать скорую помощь). Первый же диагностируется только в больнице.
Симптомы желудочковой тахикардии со стороны головного мозга, нервной, сердечнососудистой систем объясняются нарушением гемодинамики на общем уровне, снижением концентрации кислорода в крови.
Неотложная помощь при приступе
Действовать нужно быстро.
- Проводится измерение артериального давления и частоты сокращений органа. При низком уровне АД (менее 90 на 60) сразу же вызывать скорую, самостоятельно помощь нельзя. Велика вероятность аритмического коллапса.
- Далее следует принять таблетку Анаприлина или Карведилола.
- Выпить пустырник, валериану (1-2 таб.).
- Обеспечить приток свежего воздуха в помещение.
- Не совершать резких движений, максимально аккуратно добраться до постели, лечь.
- Ослабить давящие украшения, предметы гардероба. Шея должна быть свободна.
- Спустя 20 минут снова проверить показатели АД и ЧСС.
В отсутствии эффекта вызывать неотложку. До приезда сохранять стабильное физическое положение.
Внимание:
Ни в коем случае нельзя прибегать к контрастному душу, горячим ванным, применению фитотерапевтических средств. Это опасно и зачастую фатально. Большие дозировки препаратов также противопоказаны. Они могут усугубить течение приступа. Никакого алкоголя, гликозидов, иных средств.
Диагностика
Проходит под контролем кардиолога. По мере необходимости привлекаются сторонние специалисты. Однако основная «тяжесть» ложится на профильного врача.
Среди методик обследования:
- Опрос пациента. Выявляются жалобы на здоровье. Человек должен рассказывать все, даже если кажется, что момент не имеет отношения к вопросу. Сортировать информацию будет уже сам доктор.
- Сбор анамнеза. Вредные привычки, образ жизни, наследственность и семейная история заболеваний. Вот лишь некоторые важные факты.
- Измерение артериального давления и частоты сердечных сокращений. Несколько раз, с интервалом в 5-15 минут и более.
- Суточное мониторирование по Холтеру. Лучше в условиях амбулатория. Так данные будут точнее, больной окажется в естественной, привычной среде. Исключены стрессы, фобии. Физическая активность на адекватном уровне. Динамика процесса обнаруживается точно.
- Электрокардиография. Применяется в первую же очередь. Специфические данные позволяют быстро поставить диагноз. Важно верно расшифровать информацию.
- Эхокардиография. УЗИ-исследование. Визуализация показана для обнаружения органических изменений.
- Для получения более детальной картины используется МРТ или КТ.

Полная диагностика проводится в течение 2-4 дней. В стационарных условиях быстрее . Тянуть время не стоит. На ранних этапах срочности нет, в перспективе нескольких лет произойдет ухудшение.
Терапевтический курс
Лечение желудочковой тахикардии медикаментозное, хирургическое или смешанное. Изменение образа жизни, народные рецепты, коррекция рациона, все эти способы эффекта не возывают, поскольку причина процесса в органическом поражении сердца.
Препараты:
- Сердечные гликозиды. Нормализуют работу за счет ослабления генерации патологических сигналов. Дигоксин и настойка ландыша. В строго выверенных количествах.
- Антагонисты кальция. Верапамил или Дилтиазем.
- Бета-блокаторы. Карведилол, Метропролол, Анаприлин.
- Антиаритмические средства. Для восстановления нормальной ЧСС. Амиодарон, Хиндин и иные.
Хирургическое вмешательство показано в крайних случаях. Заключается в прижигании патологического пучка сердечных клеток (эндоваскулярная абляция), имплантации кардиовертера или искусственного водителя ритма. При разрушении тканей показано протезирование.


Лечат желудочковую форму тахикардии в основном медикаментозно с применением нескольких групп средств. Нередко имеет место пожизненное назначение симптоматических лекарственных препаратов.
Прогноз и осложнения
Вероятные последствия включают в себя:
- Остановку сердца в результате фибрилляции желудочков. Восстановить работу органа в таком случае почти невозможно. Это смертный приговор.
- Кардиогенный шок. Резкое нарушение деятельности кардиальных структур. Летальность близится к 100%. Даже выжившие умирают в 80% ситуаций в течение первых 2-3 лет. Доводить до этого не нужно.
- Сердечная недостаточность или ишемическая болезнь. При длительном течении патологического процесса.
- Отек легких.
Все это на фоне существенного снижения качества жизни: в сложных ситуациях пациент не может сам себя обслуживать, физическая нагрузка минимальной интенсивности становится мучением и настоящей проблемой. Не то что спорт, но и даже поход в магазин становится большим испытанием.
Прогнозы довольно оптимистичны:
- При раннем начале лечения вероятность летальных осложнений составляет не более 10-15% в течение 5 лет. Возможно и меньше.
- Позднее начало лечения повышает число до 30-40% случаев и это на начальной стадии.
- В отсутствии терапии любой этап процесса ассоциирован почти с 80% летальностью.
Неблагоприятные факторы:
- Плохой отклик на лечение.
- Присутствие сердечной недостаточности.
- Снижение сократительной функции.
Во всех остальных ситуациях пациенты могут рассчитывать на долгую полноценную жизнь.
Желудочковая тахикардия означает ускорение сердечного ритма до 100 ударов в минуту и более, по причине органических нарушений. Купируется состояние под контролем врача-кардиолога. Прогноз вариативен.
сайт – медицинский портал о сердце и сосудах. Здесь вы найдете информацию о причинах, клинических проявлениях, диагностике, традиционных и народных методах лечения кардиологических болезней взрослых и детей. А также о том, как сохранить сердце здоровым, а сосуды – чистыми до самых преклонных лет.
Не используйте информацию размещенную на сайте без предварительной консультации с вашим врачом!
Авторы сайта – практикующие врачи-специалисты. Каждая статья – это концентрат их личного опыта и знаний, отточенных годами учебы в ВУЗе, полученных от коллег и в процессе последипломной подготовки. Они не только делятся уникальной информацией в статьях, но и ведут виртуальный прием – отвечают на вопросы, которые вы задаете в комментариях, дают рекомендации, помогают разобраться в результатах обследований и назначениях.
Все, даже очень трудные для понимания темы изложены простым, понятным языком и рассчитаны на читателей без медицинской подготовки. Для вашего удобства все темы разделены на рубрики.
Аритмия
По данным Всемирной Организации Здравоохранения, аритмиями – нарушениями ритма сердечных сокращений, страдает более 40% людей старше 50 лет. Впрочем, не только они. Этот коварный недуг выявляют даже у детей и нередко – на первом-втором году жизни. Чем же он коварен? А тем, что иногда маскирует под болезни сердца патологии других жизненно-важных органов. Еще одна неприятная особенность аритмии – скрытность протекания: пока болезнь не зайдет слишком далеко, вы можете о ней не догадываться…
- как выявить аритмию на ранней стадии;
- какие ее формы наиболее опасны и почему;
- когда больному достаточно , а в каких случаях не обойтись без операции;
- как и сколько с живут с аритмией;
- какие приступы нарушения ритма требуют немедленного вызова скорой, а при каких достаточно принять таблетку успокоительного.
А также всё о симптомах, профилактике, диагностике и лечении различных видов аритмий.
Атеросклероз
О том, что главную роль в развитии атеросклероза играет избыток холестерина в пище, пишут во всех газетах, но почему тогда в семьях, где все питаются одинаково, часто заболевает только кто-то один? Атеросклероз известен более века, но многое в его природе так и осталось неразгаданными. Повод ли это отчаиваться? Конечно, нет! Специалисты сайт рассказывают, каких успехов в борьбе с этим недугом достигла современная медицина, как его предотвратить и чем эффективно лечить.
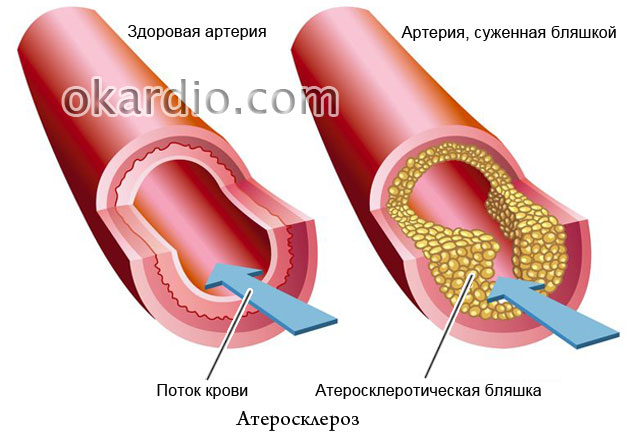
- почему маргарин вреднее сливочного масла для людей с поражением сосудов;
- и чем он опасен;
- почему не помогают бесхолестериновые диеты;
- от чего придется отказаться на всю жизнь больным с ;
- как избежать и сохранить ясность ума до глубокой старости.
Болезни сердца
Помимо стенокардии, гипертонии, инфаркта миокарда и врожденных пороков сердца существует масса других кардиологических недугов, о которых многие никогда не слышали. Знаете ли вы, например, что – не только планета, но и диагноз? Или о том, что в сердечной мышце может вырасти опухоль? Об этих и других болезнях сердца взрослых и детей рассказывает одноименная рубрика.
- и как оказать неотложную помощь больному в этом состоянии;
- какую и что делать, чтобы первая не перешла во вторую;
- почему сердце алкоголиков увеличивается в размере;
- чем опасен пролапс митрального клапана;
- по каким симптомам можно заподозрить у себя и своего ребенка заболевание сердца;
- какие кардиологические недуги больше угрожают женщинам, а какие – мужчинам.

Болезни сосудов
Сосуды пронизывают всё тело человека, поэтому симптомы их поражения очень и очень разнообразны. Многие сосудистые недуги на первых порах мало беспокоят больного, но приводят к грозным осложнениям, инвалидности и даже смерти. Может ли человек без медицинского образования выявить у себя патологию сосудов? Безусловно, да, если будет знать их клинические проявления, о которых расскажет эта рубрика.
Кроме того, здесь содержится информация:
- о медицинских препаратах и народных средствах для лечения сосудов;
- о том, к какому врачу обращаться при подозрении на сосудистые проблемы;
- какие патологии сосудов смертельно опасны;
- от чего вздуваются вены;
- как сохранить здоровье вен и артерий на всю жизнь.
Варикоз
Варикоз (варикозное расширение вен) – заболевание, при котором просветы некоторых вен (ног, пищевода, прямой кишки и т. д.) становятся слишком широкими, что приводит к нарушению кровотока в пораженном органе или части тела. В запущенных случаях этот недуг излечивается с огромным трудом, однако на первой стадии его вполне можно обуздать. Как это сделать, читайте в рубрике «Варикоз».
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
Также из нее вы узнаете:
- какие существуют мази для лечения варикоза и которая из них эффективнее;
- почему некоторым больным варикозным расширением вен нижних конечностей врачи запрещают бегать;
- и кому оно грозит;
- как укрепить вены народными средствами;
- как избежать образования тромбов в пораженных венах.
Давление
– настолько распространенный недуг, что многие считают его… нормальным состоянием. Отсюда и статистика: только 9% людей, страдающих высоким давлением, держат его под контролем. А 20% гипертоников и вовсе считают себя здоровыми, поскольку у них болезнь протекает бессимптомно. Но риск получить инфаркт или инсульт от этого не меньше! хоть и менее опасно, чем высокое, но тоже доставляет массу проблем и грозит серьезными осложнениями.

Кроме того, вы узнаете:
- как «обмануть» наследственность, если оба родителя страдали гипертонией;
- как помочь себе и близким при гипертоническом кризе;
- отчего повышается давление в молодом возрасте;
- как держать давление под контролем без лекарств, употребляя лечебные травы и определенные продукты.
Диагностика
В рубрике, посвященной диагностике болезней сердца и сосудов, собраны статьи о видах обследования, которые проходят кардиологические больные. А также о показаниях и противопоказаниях к ним, толковании результатов, эффективности и порядке проведения процедур.
Еще вы найдете здесь ответы на вопросы:
- какие виды диагностических исследований должны проходить даже здоровые люди;
- зачем назначают ангиографию тем, кто перенес инфаркт миокарда и инсульт;

Инсульт
Инсульт (острое нарушение мозгового кровообращения) стабильно входит в десятку самых опасных заболеваний. Наибольшему риску его развития повержены люди старше 55 лет, гипертоники, курильщики и те, кто страдает от депрессии. Оказывается, оптимизм и добродушие снижают риск инсультов почти в 2 раза! Но есть и другие факторы, которые эффективно помогают его избежать.
Рубрика, посвященная инсультам, рассказывает о причинах, видах, симптоматике и лечении этой коварной болезни. А также – о мерах реабилитации, которые помогают восстановить утраченные функции тем, кто ею переболел.

Кроме того, отсюда вы узнаете:
- о различии клинических проявлений инсультов у мужчин и женщин;
- о том, что такое предынсультное состояние;
- о народных средствах для лечения последствий инсультов;
- о современных методиках быстрого восстановления после перенесенного инсульта.
Инфаркт
Инфаркт миокарда принято считать болезнью пожилых мужчин. Но самую большую опасность он представляет всё же не для них, а для людей трудоспособного возраста и женщин старше 75 лет. Именно в этих группах показатели смертности самые высокие. Впрочем, расслабляться не стоит никому: сегодня инфаркты настигают даже молодых, спортивных и здоровых. Точнее, недообследованных.
В рубрике «Инфаркт» специалисты рассказывают обо всём, что важно знать каждому, кто хочет избежать этого недуга. А те, кто уже перенес инфаркт миокарда, найдут здесь много полезных советов по лечению и реабилитации.

- о том, под какие заболевания иногда маскируется инфаркт;
- как оказать неотложную помощь при острой боли в области сердца;
- о различиях в клинике и протекании инфаркта миокарда у мужчин и женщин;
- о противоинфарктной диете и безопасном для сердца образе жизни;
- о том, почему заболевшего инфарктом необходимо доставить к врачу в течение 90 минут.
Нарушения пульса
Говоря о нарушениях пульса, мы обычно имеем в виду его частоту. Однако врач оценивает не только скорость сердцебиений больного, но и другие показатели пульсовой волны: ритм, наполнение, напряжение, форму… Римский хирург Гален в свое время описал целых 27 его характеристик!

Изменение отдельных параметров пульса отражает состояние не только сердца и сосудов, но и других систем организма, например, эндокринной. Хотите узнать об этом больше? Читайте материалы рубрики.
Здесь же вы найдете ответы на вопросы:
- почему при жалобах на нарушения пульса вас могут направить на обследование щитовидной железы;
- может ли замедление частоты сердечных сокращений (брадикардия) стать причиной остановки сердца;
- о чем говорит и чем оно опасно;
- как взаимосвязаны частота пульса и скорость сжигания жира при похудении.
Операции
Многие болезни сердца и сосудов, которые еще 20–30 лет назад обрекали людей на пожизненную инвалидность, сегодня успешно излечиваются. Как правило, хирургически. Современная кардиохирургия спасает даже тех, кому еще недавно не оставляли никаких шансов на жизнь. А большинство операций проводятся теперь через крохотные проколы, а не разрезы, как раньше. Это не только дает высокий косметический эффект, но и намного легче переносится. А также сокращает время послеоперационной реабилитации в несколько раз.
В рубрике «Операции» вы найдете материалы о хирургических методах лечения варикозного расширения вен, шунтировании сосудов, установке внутрисосудистых стентов, протезировании сердечных клапанов и многое другое.
А также узнаете:
- какая методика не оставляет шрамов;
- как операции на сердце и сосудах влияют на качество жизни больного;
- в чем различия операций и сосудов;
- при каких заболеваниях проводится и какова продолжительность здоровой жизни после него;
- что лучше при болезнях сердца – лечиться таблетками и уколами или сделать операцию.

Остальное
В «Остальное» вошли в материалы, которые не соответствуют тематике других рубрик сайта. Здесь собрана информация о редких кардиологических недугах, о мифах, заблуждениях и интересных фактах, касающихся здоровья сердца, о непонятных симптомах их значении, о достижениях современной кардиологии и многом другом.
- об оказании первой помощи себе и другим в различных неотложных состояниях;
- о ребенка;
- об острых кровотечениях и методах их остановки;
- о и пищевых привычек;
- о народных методах укрепления и оздоровления сердечно-сосудистой системы.

Препараты
«Препараты» – пожалуй, важнейшая рубрика сайта. Ведь самая ценная информация о болезни – как ее лечить. Мы не приводим здесь волшебных рецептов по излечению тяжелых недугов одной таблеткой, мы честно и правдиво рассказываем о препаратах всё, как есть. Чем они хороши и чем плохи, кому показаны и противопоказаны, чем отличаются от аналогов и как воздействуют на организм. Это не призывы к самолечению, это необходимо для того, чтобы вы хорошо владели «оружием», которым вам предстоит сражаться с болезнью.

Здесь вы найдете:
- обзоры и сравнение групп препаратов;
- информацию о том, что можно принимать без назначения врача, а что ни в коем случае нельзя;
- перечень оснований для выбора того или иного средства;
- сведения о дешевых аналогах дорогостоящих импортных лекарств;
- данные о побочных эффектах сердечных препаратов, о которых умалчивают производители.
И еще много-много важного, полезного и ценного, что сделает вас здоровее, сильнее и счастливее!
Пусть ваше сердце и сосуды всегда будут здоровыми!
Желудочковая тахикардия – приступ учащенного сердцебиения желудочков до 180 ударов и более. Правильность ритма обычно сохранена. При желудочковой тахикардии так же, как и при суправентрикулярной (наджелудочковой) , приступ обычно начинается остро. Купирование пароксизма часто происходит самостоятельно.
Пароксизмальная желудочковая тахикардия – самый опасный вид нарушения ритма. Это связано с тем, что, во-первых, этот вид аритмии сопровождается нарушением насосной функции сердца, приводя к недостаточности кровообращения. И, во-вторых, высока вероятность перехода в трепетание или фибрилляцию желудочков. При таких осложнениях прекращается координированная работа миокарда, а значит, происходит полная остановка кровообращения. Если в данном случае не оказать реанимационные мероприятия, то последует асистолия (остановка сердца) и смерть.
Классификация желудочковых тахикардий
Согласно клинической классификации выделяют 2 вида тахикардий:
- Пароксизмальные устойчивые:
- продолжительность более 30 секунд;
- выраженные гемодинамические нарушения;
- высокий риск развития остановки сердца.
- Пароксизмальные неустойчивые желудочковые тахикардии:
- небольшая продолжительность (менее 30 секунд);
- гемодинамические нарушения отсутствуют;
- риск развития фибрилляции или остановки сердца по-прежнему велик.
Особое внимание следует уделить, так называемым, особым формам желудочковых тахикардий. Они имеют одну общую особенность. При возникновении таковых резко повышается готовность сердечной мышцы к развитию фибрилляции желудочков. Среди них выделяют:
- Рецидивирующая желудочковая тахикардия:
- возобновление пароксизмов после периодов нормального сердцебиения с источником ритма из синусового узла.
- Полиморфная тахикардия:
- такая форма может возникнуть при одновременном наличии нескольких патологических очагов источника ритма.
- Двунаправленная желудочковая тахикардия:
- характеризуется либо разными путями проведения нервного импульса из одного эктопического очага, либо правильным чередованием двух источников нервного импульса.
- Тахикардия типа «Пируэт»:
- ритм неправильный;
- по своему типу является двунаправленной;
- очень высокая ЧСС (частота сердечных сокращений) до 300 ударов в минуту;
- на ЭКГ — волнообразное нарастание с последующим снижением амплитуды желудочковых QRS-комплексов;
- склонность к рецидивам;
- в дебюте пароксизма определяется удлинение интервала Q-T (по ЭКГ) и возникновение ранних экстрасистол (преждевременных сокращений миокарда).
Этиология и распространенность патологии
Согласно мировым данным, порядка 85% случаев желудочковых тахикардий приходится на лиц, страдающих ишемической болезнью сердца (ИБС). У двух пациентов из ста, страдающих этим заболеванием, причину найти вообще не удается. В этом случае говорят об идиопатической форме. Мужчины в 2 раза больше подвергнуты таким пароксизмам.
Существует 4 основные группы причин возникновения пароксизмальных желудочковых тахикардий:
- Нарушение циркуляции крови по коронарным артериям:
- инфаркт миокарда;
- постинфарктная аневризма;
- реперфузионные аритмии (возникают при обратном восстановлении нарушенного кровотока коронарной артерии).
- Генетические нарушения в организме:
- дисплазия левого желудочка;
- удлинение или укорочение интервала Q-T;
- WPW-синдром;
- катехоламининдуцированная триггерная полиморфная желудочковая тахикардия.
- Заболевания и состояния, не связанные с коронарным кровообращением:
- миокардиты, кардиосклероз и кардиомиопатии;
- врожденные и ревматические пороки сердца, последствия оперативных вмешательств;
- амилоидоз и саркоидоз;
- тиреотоксикоз;
- передозировка лекарственными препаратами (к примеру, сердечными гликозидами);
- «сердце спортсмена» (измененная структура миокарда, развивающаяся вследствие высоких нагрузок на сердечную мышцу).
- Иные неустановленные факторы:
- случаи возникновения желудочковой тахикардии при отсутствии всех вышеописанных состояний.
Механизм развития желудочковой тахикардии
Науке известны три механизма развития желудочковых пароксизмов:
- Механизм re-entry. Это наиболее часто встречающийся вариант возникновения нарушения ритма. В основе лежит повторный вход волны возбуждения участка миокарда.
- Патологический очаг повышенной активности (автоматизма). В определенном участке сердечной мышцы под действием различных внутренних и внешних факторов формируется эктопический источник ритма, вызывающий тахикардию. В данном случае речь идет о расположении такого очага в миокарде желудочков.
- Триггерный механизм. При нем происходит ранее возбуждение клеток миокарда, которое способствует возникновению нового импульса «раньше положенного срока».
Клинические проявления заболевания
Симптомы желудочковой тахикардии разнообразны. Они напрямую зависят от продолжительности приступа и функционального состояния миокарда. При коротких пароксизмах возможно бессимптомное течение. При более длительных приступах появляются:- чувство учащенного сердцебиения;
- ощущение «кома в горле»;
- резкое головокружение и немотивированная слабость;
- чувство страха;
- побледнение кожи;
- боль и жжение за грудиной;
- часто наблюдаются потери сознания (в основе лежит недостаточность кровоснабжения головного мозга);
- при нарушении координированного сокращения миокарда происходит острая сердечно-сосудистая недостаточность (начиная от одышки или отека легких и заканчивая летальным исходом).
Диагностика патологии
Для того, чтобы определить тип пароксизмальной тахикардии и удостовериться в том, что имеет место быть именно желудочковая форма, достаточно нескольких методов диагностики. Основным из них является электрокардиография (ЭКГ) .
ЭКГ при желудочковой тахикардии Существует также ряд косвенных симптомов, по которым можно предположить наличие желудочкового типа пароксизмальной тахикардии. К таковым относятся все вышеописанные симптомы, плюс некоторые простейшие физикальные исследования и их результаты:
- при прослушивании работы сердца (аускультации) – учащенное сердцебиение с глухими сердечными тонами, которые невозможно подсчитать;
- слабый пульс на лучевой артерии (определяется на запястье) или его отсутствие (если невозможно «прощупать»);
- резкое снижение артериального давления (АД). Часто АД вообще не удается определить, во-первых, из-за его очень низкого уровня и, во-вторых, из-за слишком высокой ЧСС.
При отсутствии ЭКГ-признаков желудочковой тахикардии, но наличии подобных симптомов, целесообразно проведение Холтеровского мониторирования . Одна из основных задач этих обоих инструментальных исследований – определение наличия желудочковой тахикардии и ее дифференциальная диагностика от наджелудочковой формы с аберрантным проведением (при расширенном QRS-комплексе).
Дифференциальная диагностика желудочковой тахикардии
Первостепенное значение в определении желудочковой тахикардии имеет ее дифференцировка с суправентрикулярной формой с аберрантным проведением импульса (т.к. при обоих видах комплекс QRS расширен). Такая необходимость обусловлена различиями в купировании приступа и возможными осложнениями. Это связано с тем, что желудочковый пароксизм тахикардии значительно опаснее.
Признаки желудочковой тахикардии:
- Продолжительность QRS комплексов более 0,12 секунд (на ЭКГ в сравнении с наджелудочковой тахикардией комплекс более широкий).
- АВ-диссоциация (несинхронность сокращений предсердий и желудочков на ЭКГ или при электрофизиологическом внутрисердечном исследовании).
- QRS-комплексы монофазны (типа rs или qr).
Признаки наджелудочковой тахикардии с аберрантным проведением:
- Трехфазный (rSR) комплекс QRS в первом грудном (V1) отведении.
- Продолжительность QRS не более 0,12 секунд.
- Дискордантность (расположение по разные стороны от изоэлектрической линии на ЭКГ) зубца T относительно QRS.
- Зубцы P ассоциированы с желудочковыми QRS-комплексами.
Лечение пароксизмальной желудочковой тахикардии
Неустойчивая желудочковая тахикардия обычно не требует никакого лечения, однако, ее прогноз на порядок ухудшается при наличии сопутствующих поражений сердца. При классической устойчивой тахикардии обязательно экстренное купирование пароксизмального приступа.
Перед проведением медицинских манипуляций по восстановлению нормального сердечного ритма при данной патологии важно учесть следующие факторы:
- Отмечались ли ранее аритмии; болеет ли пациент заболеваниями щитовидной железы, сердечно-сосудистой системы.
- Были ли ранее необъяснимые потери сознания.
- Страдают ли родственники от подобных заболеваний, встречались ли среди них случаи внезапной сердечной смерти.
- Принимал ли пациент какие-либо лекарственные препараты (необходимо учесть, что некоторые лекарственные средства (антиаритмики, мочегонные и др.) могут провоцировать нарушение ритма). Важно помнить о несовместимости многих противоаритмических препаратов (особенно в течение 6 часов после приема).
- Какими лекарственными веществами восстанавливался ритм ранее (является одним из показаний к выбору именно этого препарата).
- Были ли осложнения аритмий.
Этапы купирования приступа пароксизмальной желудочковой тахикардии:
При любой тахикардии с расширенный QRS-комплексом (в том числе и наджелудочковой с аберрантным проведением) и выраженными нарушениями гемодинамических показателей показана электрическая кардиоверсия (электроимпульсная терапия). Для этого используется разряд 100 – 360 Дж. При отсутствии эффекта внутривенно одновременно вводится раствор Адреналина с одним из антиаритмических препаратов (Лидокаин, Амиодарон).
Если желудочковая тахикардия не сопровождается нарушением кровообращения и выраженным снижением артериального давления (АД), то сначала применяют Лидокаин. При отсутствии эффекта показана электроимпульсная терапия (ЭИТ).
В случае улучшения общего состояния больного и повышения АД, но при все еще нарушенном сердечном ритме, целесообразно использование Новокаинамида. Если состояние не улучшилось после ЭИТ, внутривенно вводят раствор Амиодарона. В случае успешного купирования приступа желудочковой тахикардии обязательным является введение одного из вышеописанных антиаритмических препаратов в течение суток.
Важно помнить:
- при полной атриовентрикулярной блокаде введение раствора Лидокаина недопустимо;
- при желудочковой тахикардии типа «Пируэт» купирование пароксизма необходимо начать с внутривенного введения раствора Магния сульфата.
Прогноз
Если желудочковая тахикардия не сопровождается нарушением функции левого желудочка (нет снижения АД и признаков дефицита кровообращения), прогноз благоприятный и риск повторного приступа и внезапной сердечной смерти минимальный. В противном случае наоборот.
Пароксизм тахикардии типа «Пируэт» при любом варианте течения имеет неблагоприятный прогноз. В этом случая высока вероятность развития фибрилляции желудочков и внезапной сердечной смерти.
Профилактика желудочковой тахикардии
В основе профилактики заболевания лежит постоянный прием антиаритмических противорецидивных препаратов. Индивидуальный эффективный подбор лекарств возможен лишь у половины больных. В настоящее время применяют либо Соталол, либо Амиодарон. При перенесенном инфаркте миокарда в качестве профилактики желудочковых тахикардий выступают такие препараты, как:
- статины – снижают уровень холестерина в крови (Аторвастатин, Ловастатин);
- антиагреганты – препятствуют образованию тромбов (Аспирин, Полокард, Аспирин-кардио);
- ингибиторы АПФ – снижают АД и расслабляют сосудистую стенку, тем самым снижая нагрузку на сердечную мышцу (Эналаприл, Лизиноприл);
- бета-блокаторы (Бисопролол, Метопролол).
При повторяющихся приступах на фоне приема вышеописанных препаратов для предупреждения последующих пароксизмов используют:
- имплантацию кардиовертера-дефибриллятора, который в случае нарушения ритма в автоматическом режиме выдает определенный разряд для восстановления нормальной сердечной деятельности;
- радиочастотную аблацию – физическое удаление патологических путей проведения нервных импульсов внутри сердца;
- пересадка сердца (в крайнем случае, при невозможности иного лечения).
Таким образом, желудочковая тахикардия – наихудший вариант пароксизмальной тахикардии, нередко сопровождающийся серьезными осложнениями. При таком нарушении сердечного ритма высока вероятность летального исхода.


